Рукапариб
Rucaparib
Фармакологическое действие
Рукапариб является ингибитором поли (АДФ-рибоза) полимераз (PARP) — PARP-1, PARP-2 и PARP-3. Ферменты PARP участвуют в репарации одноцепочечных разрывов ДНК.
Исследования in vitro показали, что цитотоксичность, индуцированная рукапарибом, может включать ингибирование ферментативной активности PARP и увеличение образования комплексов PARP-ДНК, приводящих к повреждению ДНК, апоптозу и гибели клеток. Повышенная цитотоксичность, индуцированная рукапарибом, наблюдалась в линиях опухолевых клеток с дефицитом BRCA½ и других генов репарации ДНК.
Фармакокинетика
Рукапариб продемонстрировал линейную фармакокинетику при приёме в диапазоне доз от 240 до 840 мг два раза в сутки. Максимальаня плазменная концентрация (Cmax) рукапариба составляла 1 940 нг/мл (CV=54 %), а AUC0–12ч составлял 16 900 ч × нг/мл (CV=54 %). Средний период полувыведения (T½) рукапариба составил 17 часов после однократной внутривенной дозы от 12 до 40 мг.
Всасывание
Время достижения максимальной плазменной концентрации (TCmax) рукапариба — 1,9 часа. Средняя абсолютная биодоступность рукапариба составляла 36 % (диапазон от 30 % до 45 %).
Пища с высоким содержанием жиров увеличивала Cmax рукапариба на 20 %, AUC0–12ч на 38 %, а TCmax рукапариба возрастал на 2,5 часа по сравнению с приёмом натощак.
Распределение
Стационарный объём распределения (Vd) рукапариба после однократной внутривенной дозы от 12 мг до 40 мг составлял 113–262 л.
In vitro связывание рукапариба с белками плазмы составляло 70 %.
Биотрансформация
В исследованиях in vitro рукапариб метаболизировался в основном CYP2D6 и в меньшей степени CYP1A2 и CYP3A4.
Элиминация
Средний конечный T½ рукапариба составлял 17–19 часов, после одной пероральной дозы 600 мг рукапариба. Кажущийся клиренс рукапариба при приёме в суточной дозе 600 мг варьировался от 15,3 до 79,2 л/час.
Показания
Рукапариб показан для лечения распространённого рака яичников с наличием герминальной (зародышевой) и/или соматической мутации гена BRCA у взрослых пациенток, имевших 2 и более курса химиотерапии.
Беременность и грудное вскармливание
Применение при беременности
Категория действия на плод по FDA — N.
Рукапариб противопоказан при беременности, женщины детородного возраста должны использовать эффективные методы контрацепции во время лечения и в течение 6 месяцев после приёма последней дозы препарата.
Применение в период грудного вскармливания
Рукапариб противопоказан при лактации, кормление грудью противопоказано во время лечения и в течение 2 недель после приёма последней дозы препарата.
Способ применения и дозы
Рекомендуемая доза рукапариба составляет 600 мг (две таблетки по 300 мг) перорально два раза в день с пищей или натощак.
Побочные действия
Анемия, астения и утомляемость, головокружение, нейтропения, сыпь, пирексия, светочувствительность, зуд, синдром ладонно-подошвенной эритродизестезии и фебрильная нейтропения.
Меры предосторожности
Миелодиспластический синдром и острый миелоидный лейкоз
Миелодиспластический синдром и острый миелоидный лейкоз был зарегистрирован у 2 из 377 (0,5 %) пациентов с раком яичников, получавших рукапариб. Продолжительность лечения рукапарибом до постановки диагноза миелодиспластический синдром и острый миелоидный лейкоз составила 57 дней и 539 дней, соответственно.
Классификация
-
АТХ
L01XX55, L01XK03
-
Фармакологическая группа
-
Код МКБ 10
-
Категория при беременности по FDA
N
(не классифицировано FDA)
Информация о действующем веществе Рукапариб предназначена для медицинских и фармацевтических специалистов, исключительно в справочных целях. Инструкция не предназначена для замены профессиональной медицинской консультации, диагностики или лечения. Содержащаяся здесь информация может меняться с течением времени. Наиболее точные сведения о применении препаратов, содержащих активное вещество Рукапариб, содержатся в инструкции производителя, прилагаемой к упаковке.
П/к. Начальная доза препарата Пралуэнт составляет 75 мг, которую вводят 1 раз в 2 нед или 300 мг 1 раз каждые 4 нед (ежемесячно). У пациентов, которым требуется большее снижение концентрации Хс-ЛПНП (>60%), начальная доза препарата Пралуэнт может составлять 150 мг, которую также вводят 1 раз в 2 нед.
Дозу препарата Пралуэнт следует подбирать индивидуально, на основании таких параметров, как исходные значения Хс-ЛПНП, цели терапии и ответ пациента на лечение. Концентрации липидов в крови можно оценивать через 4–8 нед после начала лечения или титрования дозы и проводить соответствующую коррекцию дозы. При необходимости дополнительного снижения концентрации Хс-ЛПНП у пациентов, которым препарат Пралуэнт назначался в дозе 75 мг 1 раз каждые 2 нед или 300 мг 1 раз каждые 4 нед, доза может быть скорректирована до максимальной дозы 150 мг 1 раз каждые 2 нед.
В случае пропуска дозы пациент должен получить инъекцию как можно скорее и затем продолжить лечение по исходной схеме.
Особые группы пациентов
Дети. Безопасность и эффективность применения препарата Пралуэнт у детей в возрасте до 18 лет не установлены.
Пожилой возраст. У пациентов пожилого возраста коррекции дозы препарата Пралуэнт не требуется (см. «Особые указания»).
Печеночная недостаточность. У пациентов с печеночной недостаточностью легкой или средней степени тяжести коррекции дозы препарата Пралуэнт не требуется.
Данные по применению препарата Пралуэнт у пациентов с печеночной недостаточностью тяжелой степени отсутствуют.
Почечная недостаточность. У пациентов с почечной недостаточностью легкой или средней степени тяжести коррекции дозы препарата Пралуэнт не требуется. Данные по применению препарата у пациентов с почечной недостаточностью тяжелой степени ограничены.
Масса тела. Не требуется коррекции режима дозирования в зависимости от массы тела пациентов.
Правила введения препарата
Препарат Пралуэнт применяют в виде п/к инъекций, проводимых в области бедра, живота или плеча, с помощью одноразовой предварительно заполненной шприц-ручки или одноразового предварительно заполненного шприца.
Рекомендуется менять места инъекций при проведении каждой инъекции.
При назначении дозы 300 мг препарат вводят в виде двух инъекций по 150 мг в разные места.
Препарат Пралуэнт не следует вводить в области активных кожных заболеваний или повреждений, таких как солнечные ожоги, кожная сыпь, воспаления кожи или кожные инфекции.
Не следует вводить препарат Пралуэнт в то же место, в которое вводились другие лекарственные препараты.
Описание предварительно заполненных одноразовых шприц-ручек и инструкция по их использованию
Пралуэнт, 75 мг, раствор для п/к введения в предварительно заполненной шприц-ручке.
Пралуэнт, 150 мг, раствор для п/к введения в предварительно заполненной шприц-ручке.
Инструкция по применению
Пациента необходимо информировать о том, что он должен сохранять эту инструкцию, т.к. она может понадобиться ему снова. Если у пациента появятся вопросы, то ему следует обратиться к лечащему врачу или провизору или позвонить по номеру телефона Представительства АО «Санофи-авентис груп», указанному в инструкции.
Части шприц-ручки указаны на рисунке

Важная информация
— шприц-ручка предназначена только для одноразового использования;
— шприц-ручка с зеленой кнопкой: в 1 мл раствора содержится 75 мг алирокумаба;
— шприц-ручка с серой кнопкой: в 1 мл раствора содержится 150 мг алирокумаба;
— препарат вводится п/к либо самим пациентом, либо другим лицом, ухаживающим за ним;
— шприц-ручку можно использовать только для одноразовой инъекции, и она должна быть утилизирована после применения.
Правила использования
— шприц-ручку следует хранить в недоступном для детей месте;
— перед использованием шприц-ручки следует внимательно прочитать инструкцию;
— необходимо следовать всем указаниям, представленным в инструкции, при каждом использовании шприц-ручки;
— неиспользованные шприц-ручки следует хранить в холодильнике при температуре от 2 до 8 °C.
Запрещено
— трогать желтый защитный колпачок;
— использовать шприц-ручку при протекании или повреждении;
— использовать шприц-ручку при отсутствии голубого колпачка или если он ненадежно закреплен;
— использовать шприц-ручку повторно;
— трясти шприц-ручку;
— замораживать шприц-ручку;
— подвергать шприц-ручку воздействию прямых солнечных лучей.
Этап А. Подготовка к введению
Перед введением препарата пациенту понадобятся:
— шприц-ручка с препаратом Пралуэнт;
— салфетки, смоченные спиртом;
— ватные тампоны или марля;
— контейнер, резистентный к проколам.
1. Проверить этикетку на шприц-ручке:
— убедиться, что взят правильный (нужный пациенту) препарат и правильная (нужная пациенту) доза (шприц-ручка с зеленой кнопкой — для дозы 75 мг/мл и шприц-ручка с серой кнопкой — для дозы 150 мг/мл);

— проверить срок годности. Не использовать по истечении срока годности.
2. Проверить окно:
— проверить, чтобы видимая в окно жидкость была прозрачной и бледно-желтой, без включений. Если имеются изменения цвета и видимые включения, то не следует использовать шприц-ручку (см. рисунок А);
— пациент может увидеть пузырьки воздуха. Это нормальное явление, не влияет на дальнейшее использование препарата;
— не использовать шприц-ручку, если окно желтого цвета и не содержит жидкости (см. рисунок B).

3. Оставить шприц-ручку согреваться при комнатной температуре в течение 30–40 мин:
— не нагревать шприц-ручку, она должна согреться сама;
— использовать шприц-ручку как можно скорее после того, как она нагрелась;
— не класть шприц-ручку обратно в холодильник.
4. Подготовка места введения препарата:
— вымыть руки водой с мылом и вытереть их полотенцем;
— можно вводить препарат в область бедра, живота (за исключением области 5 см вокруг пупка), наружную поверхность плеча (см. рисунок);

— пациент может стоять или сидеть во время введения препарата;
— продезинфицировать место введения салфеткой, смоченной спиртом;
— не вводить препарат в болезненную, уплотненную, покрасневшую или воспаленную кожу;
— не вводить препарат в места рядом с видимыми венами;
— использовать разные места при каждом введении препарата.
— не вводить препарат в одно и то же место с другими препаратами.
Этап B. Как вводить препарат
1. После завершения всех пунктов «Этап А. Подготовка к введению» снять голубой колпачок:
— не снимать колпачок до тех пор, пока пациент не будет готов к введению препарата;
— не надевать голубой колпачок обратно.

2. Держать шприц-ручку, как показано на рисунке:
— не трогать желтый защитный колпачок;
— убедиться, что видно окно.

3. Прижать желтый защитный колпачок к коже примерно под углом 90°:
— прижимать шприц-ручку к коже и удерживать ее так, чтобы желтый защитный колпачок стал невидимым (вдавленным в кожу). Шприц-ручка не будет работать, если желтый защитный колпачок не вдавлен в кожу полностью;

— при необходимости следует зажать кожу, чтобы убедиться, что место введения плотное.
4. Нажать большим пальцем на зеленую (если используется шприц-ручка Пралуэнт, 75 мг) или серую кнопку (если используется шприц-ручка Пралуэнт, 150 мг) и сразу отпустить ее:
— будет слышен щелчок. Введение препарата началось;
— окно начнет желтеть.

5. Продолжать удерживать шприц-ручку плотно прижатой к коже после того, как отпущена кнопка:
— введение препарата может продолжаться до 20 с.

6. Проверить, что окно стало желтого цвета до того, как убрана шприц-ручка с кожи:
— не убирать шприц-ручку с кожи до тех пор, пока все окно не будет желтого цвета;
— введение препарата завершено, после того как все окно будет желтого цвета и будет слышен второй щелчок;
— если окно не стало полностью желтого цвета, не следует вводить самостоятельно вторую дозу без консультации врача.

7. Убрать шприц-ручку с кожи:
— не растирать кожу после введения препарата;
— если пациент видит кровь, необходимо прижать ватный тампон или марлю и удерживать их до тех пор, пока не остановится кровотечение.

8. Утилизировать шприц-ручку и колпачок:
— не надевать голубой колпачок повторно;
— поместить шприц-ручку в контейнер, резистентный к проколам;

— всегда хранить контейнер в недоступном для детей месте.
Описание предварительно заполненных одноразовых шприцев и инструкция по их использованию
Пралуэнт, 75 мг, раствор для п/к введения в предварительно заполненном шприце.
Пралуэнт, 150 мг, раствор для п/к введения в предварительно заполненном шприце.
Части шприца показаны на рисунке.
Важная информация
Шприц предназначен для одноразового использования.

— шприц с зеленым поршнем: в 1 мл раствора содержится 75 мг алирокумаба;
— шприц с серым поршнем: в 1 мл раствора содержится 150 мг алирокумаба;
— препарат вводится п/к либо самим пациентом, либо другим лицом, ухаживающим за ним;
— шприц можно использовать только для однократной инъекции, и он должен быть утилизирован после использования.
Правила использования
— шприц следует хранить в недоступном для детей месте;
— перед использованием шприца следует внимательно прочитать инструкцию;
— необходимо следовать всем указаниям, представленным в инструкции, при каждом использовании шприца;
— неиспользованные шприцы следует хранить в холодильнике при температуре от 2 до 8 °C.
Запрещено
— трогать иглу;
— использовать шприц при протекании или повреждении;
— использовать шприц при отсутствии серого колпачка для иглы, или если он ненадежно закреплен;
— использовать шприц повторно;
— трясти шприц;
— замораживать шприц;
— подвергать шприц воздействию прямых солнечных лучей.
Этап А. Подготовка к введению
Перед началом введения пациенту понадобятся:
— шприц с препаратом Пралуэнт;
— салфетки, смоченные спиртом;
— ватные тампоны или марля;
— контейнер, резистентный к проколам.
1. Перед началом следует:
— взять шприц из пакета, удерживая его за корпус.

2. Проверить этикетку на шприце:
— проверить, что взят правильный (нужный пациенту) препарат и правильная (нужная пациенту) доза (шприц с зеленым поршнем — для дозы 75 мг/мл и шприц с серым поршнем — для дозы 150 мг/мл);
— проверить срок годности, не использовать по истечении срока годности;
— проверить, чтобы жидкость в шприце была прозрачной и бледно-желтой, без включений. Если имеются изменения цвета и видимые включения, то не следует использовать шприц;
— проверить, что шприц не открыт и не поврежден.
3. Оставить шприц согреваться при комнатной температуре в течение 30–40 мин:
— не нагревать шприц, он должен согреться сам;
— использовать шприц как можно скорее после того, как он согреется;
— не класть шприц обратно в холодильник.
4. Подготовка места введения:
— вымыть руки водой и мылом и вытереть их полотенцем;
— можно вводить препарат в область бедра, живота (за исключением области 5 см вокруг пупка), наружную поверхность плеча (см. рисунок);

— пациент может стоять или сидеть во время введения препарата;
— продезинфицировать место введения салфеткой, смоченной спиртом;
— не вводить препарат в болезненную, уплотненную, покрасневшую или воспаленную кожу;
— не вводить препарат в места рядом с видимыми венами;
— использовать разные места при каждом введении препарата.
Этап B. Как вводить препарат
1. После завершения всех пунктов «Этап А. Подготовка к введению» снять колпачок для иглы:

— не снимать колпачок до тех пор, пока пациент не будет готов к введению препарата;
— держать шприц за середину корпуса так, чтобы игла была направлена от пациента;
— не прикасаться к поршню;
— пациент может увидеть пузырьки воздуха. Это нормальное явление, не влияет на дальнейшее использование препарата. Не следует избавляться ни от каких пузырьков в шприце до начала инъекции;
— не надевать серый колпачок обратно.
2. При необходимости зажать кожу:
— большим и указательным пальцем зажать кожу так, чтобы получилась складка кожи в месте введения;

— удерживать кожную складку во время проведения всей инъекции.
3. Ввести иглу в складку кожи быстрым движением:

— использовать угол в 90° при сжатии 5 см кожи; использовать угол в 45° при сжатии 2 см кожи.
4. Опустить поршень вниз:
— ввести весь раствор медленным и равномерным нажатием на поршень;

5. Перед тем как удалить иглу, следует убедиться, что шприц пуст:
— не удалять шприц, пока он полностью не опустеет;
— вытаскивать иглу из кожи следует под тем же углом, под каким она была введена;
— не растирать кожу после введения препарата;
— если видна кровь, необходимо прижать ватный тампон или марлю и удерживать их до тех пор, пока не остановится кровотечение.

6. Утилизировать шприц и колпачок:
— не надевать серый колпачок повторно;
— не использовать шприц повторно;
— поместить шприц в контейнер, резистентный к проколам;
— всегда хранить контейнер в недоступном для детей месте.

Подготовка и обращение с препаратом
— пациент может вводить препарат Пралуэнт самостоятельно, или препарат может быть введен лицом, ухаживающим за пациентом, после предоставления им медицинскими работниками информации по правильной технике проведения п/к инъекций;
— препараты для парентерального введения должны осматриваться визуально перед введением на предмет наличия видимых частиц и изменения цвета. Если раствор имеет измененный цвет или видимые частицы, его не следует использовать;
— перед использованием предварительно заполненных шприц-ручек и предварительно заполненных шприцев следует согреть их до комнатной температуры;
— препарат Пралуэнт следует использовать как можно скорее, после того как он согреется. Препарат может храниться не более 24 ч при температуре не выше 25 °C;
— после использования шприц-ручки и шприцы следует поместить в резистентный к проколам контейнер и утилизировать согласно местным (государственным) требованиям;
— не использовать контейнер повторно;
— всегда следует хранить контейнер в местах, недоступных для детей;
— пациенты и ухаживающие за ними лица должны получить руководство по надлежащей технике п/к введения, включая сведения по асептике, и по тому, как правильно использовать предварительно заполненные шприц-ручки и предварительно заполненные шприцы;
— пациентов и ухаживающих за ними лиц следует информировать о том, что перед первым введением препарата Пралуэнт они должны внимательно прочитать инструкцию по применению препарата;
— пациентов и ухаживающих за ними лиц следует предупредить, что запрещено повторное использование шприц-ручек или шприцев, и они должны быть проинструктированы, как безопасно утилизировать их после использования.
966 просмотров
Здравствуйте, в 2018г мне поставили диагноз рак яичников 2 стадии А.в сентябре сделали операцию и я прошла 6 курсов химиотерапии.После окончания химиотерапии мне предложили пройти курс поддерживающей терапии препаратом рукапариб (по программе за счет средств спонсора),я начала его принимать,но почувствовала себя очень плохо и бросила. Как вы думаете стоит ли снова начать принимать этот препарат,почему то у меня страх на последствия этого лекарства,надеюсь .что моя болезнь не вернется ко мне снова. Посоветуйте пожалуйста.
На сервисе СпросиВрача доступна консультация онколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте! А в чём выражалась плохая переносимость препарата?
Вера, 16 мая 2019
Клиент
Я бы хотела получить ответ онколога
Гематолог
Здравствуйте. У вас есть мутация гена BRCA?
Сколько по времени принимали рукапариб ? В чем заключается стало плохо? Общий анализ крови и биохимию сдавали , когда стало плохо на препарат?
Терапевт
Здравствуйте.этот препарат не получил еще одобрения у медиков .Он больше как экспериментальный метод.На мое мнение,его не надо принимать.Так слишком много побочек.
Если будут вопросы ко мне-пишите мне в чат.Жду ваших сообщений.Крепкого вам здоровья и всех благ.
Маммолог, Терапевт, Онколог
Здравствуйте.
По данным, которые Вы написали, у Вас нет показаний к приему этого препарата.
Назначение его ранее было необоснованным.
Онколог, Терапевт
Препарат принимается в рамках клинических исследований. Если вы его перестали принимать Вы наверняка сказали об этом доктору. Следовательно из исследования Вы автоматически вышли. Что Вас смущает? Последствия или необходимость очередного приёма?
Онколог, Терапевт
Доктор Буцык! Если Вы не знаете каких либо аспектов лекарственного лечения рака яичников, не имеете опыта ведения таких пациентов,- не делайте пожалуйста выводов несоответствующих действительности!
Онколог, Терапевт
Доктор Хазова! Рак яичников не является гематологическими заболеванием. А вы как я помню гематолог? Ваши желания расшипить свой кругозор похвальны. И специально для вас,- наличие или отсутствие мутации BRCA не является показанием или противопоказанием для применения препарата рукапариб
Оцените, насколько были полезны ответы врачей
Проголосовало 3 человека,
средняя оценка 4.7
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Общее название: rucaparib (roo KAP a rib )
Именамарок:Rubraca
Rubraca (rucaparib) — это лекарство от рака, которое препятствует росту и распространению раковых клеток в организме.
Rubraca используется для лечения прогрессирующего рака яичников .
Rubraca используется только в том случае, если ваша опухоль имеет определенный генетический маркер, для которого ваш врач проверит.
Рубрака обычно назначается после того, как по крайней мере 2 других противораковых лекарства были опробованы без успеха.
Рубрака может вызвать лейкемию или серьезные проблемы с костным мозгом. Вы можете получить инфекцию или кровоточить легче. Позвоните своему врачу, если у вас необычные кровоподтеки или кровотечения, кровь в моче или стуле, одышка или признаки инфекции (лихорадка, чувство слабости или усталости, потеря веса).
Слайд-шоу Унаследованный риск: ген BRCA пояснил
Вы не должны использовать Rubraca, если у вас аллергия на rucaparib.
Использование Rubraca может увеличить риск развития серьезных проблем с костным мозгом или других видов рака, таких как лейкемия. Спросите своего врача о вашем конкретном риске.
Не используйте Rubraca, если вы беременны. Это может нанести вред нерожденному ребенку или вызвать выкидыш. Используйте эффективный контроль над рождаемостью, чтобы предотвратить беременность, пока вы используете это лекарство, и в течение как минимум 6 месяцев после последней дозы. Немедленно сообщите своему врачу, если вы забеременели.
Неизвестно, переходит ли рукапариб в грудное молоко или может нанести вред грудному ребенку. Вы не должны кормить грудью при использовании этого лекарства и в течение как минимум 2 недель после последней дозы.
Возьмите Rubraca точно так, как это предписано вашим доктором. Следуйте всем указаниям на этикетке рецепта. Не используйте это лекарство в больших или меньших количествах или дольше, чем рекомендуется.
Рубрака обычно берется один раз каждые 12 часов. Следуйте инструкциям своего врача очень осторожно.
Вы можете взять Рубрацу с пищей или без нее.
Если вы сразу же рвёте после приема этого лекарства, не принимайте еще одну дозу. Подождите, пока ваша следующая запланированная доза примет лекарство снова, но не принимайте 2 дозы одновременно.
Ваша кровь должна быть проверена часто. Лечение рака может задерживаться на основании результатов этих тестов.
Хранить при комнатной температуре вдали от влаги и тепла.
Обычная доза для взрослых для рака яичников:
600 мг устно два раза в день
Продолжительность терапии: продолжать лечение до прогрессирования заболевания или недопустимой токсичности.
Комментарии:
— Назначьте каждую дозу около 12 часов, с или без пищи.
-Выбрать пациентов на основании результатов одобренного теста на выявление мутации опухоли BRCA у пациентов с раком яичников; Тест доступен по адресу http://www.fda.gov/CompanionDiagnostics.
Использование: Монотерапия для лечения пациентов с вредной мутацией BRCA (зародышевой и / или соматической), связанной с продвинутым раком яичников, которые получали 2 или более химиотерапии.
См. Также: Информация дозирования (более подробно)
Читайте так же про препарат Кресемба.
Примите пропущенную дозу, как только вспомните. Пропустите пропущенную дозу, если это почти время для вашей следующей запланированной дозы. Не принимайте дополнительное лекарство, чтобы восполнить пропущенную дозу.
Обратитесь за неотложной медицинской помощью или позвоните в справочную строку Poison по телефону 1-800-222-1222.
Читайте так же про препарат Реатаз.
Избегайте воздействия солнечных лучей или соляриев. Рукапариб может сделать вас загаром более легко. Носите защитную одежду и используйте солнцезащитный крем (SPF 30 или выше), когда вы находитесь на улице.
Получите неотложную медицинскую помощь, если у вас есть признаки аллергической реакции на Rubraca: ульи; Затрудненное дыхание; Отек лица, губ, языка или горла.
Немедленно позвоните своему врачу, если у вас есть:
-
Легкие кровоподтеки, необычное кровотечение (нос, рот, влагалище или прямая кишка), фиолетовые или красные пятна под вашей кожей;
-
Кровь в моче;
-
сбивчивое дыхание;
-
Признаки инфекции — лихорадка, потеря веса, чувство слабости или усталости; или
-
Низкие эритроциты (анемия) — бледная кожа, ощущение легкого или короткого дыхания, быстрый сердечный ритм, концентрация внимания.
Лечение рака может быть отложено или навсегда прекращено, если у вас есть определенные побочные эффекты.
Общие побочные эффекты Rubraca могут включать:
-
анемия;
-
Боль в желудке, потеря аппетита;
-
Тошнота, рвота, диарея;
-
Измененное чувство вкуса;
-
Чувство усталости или нехватки дыхания;
-
Аномальные тесты функции печени; или
-
высокий уровень холестерина.
Это не полный список побочных эффектов, и другие могут возникнуть. Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах FDA на уровне 1-800-FDA-1088.
См. Также: Побочные эффекты (более подробно)
Другие препараты могут взаимодействовать с рукапарибом, включая рецептурные и внебиржевые лекарства, витамины и растительные продукты. Сообщите каждому из ваших поставщиков медицинских услуг обо всех лекарствах, которые вы используете сейчас, и любом лекарстве, которое вы начинаете или прекращаете использовать.
- Ваш фармацевт может предоставить дополнительную информацию о Rubraca.
Новости онкологии
26.04.2022
В апреле 2022 года в журнале Lancet Oncology опубликованы результаты исследования ARIEL4, в котором продемонстрирована эффективность рукапариба в поздних линиях терапии BRCA1/2-ассоциированного рака яичников.
Рукапариб является ингибитором поли (АДФ-рибоза) полимераз (PARP) – PARP-1, PARP-2 и PARP-3.
ARIEL4 – рандомизированное исследование 3 фазы, в котором изучалась эффективность рукапариба в сравнении со стандартными режимами химиотерапии при BRCA1/2-ассоциированном раке яичников, брюшины или фаллопиевых труб в поздних линиях лечения.
В исследование включались пациенты с рецидивом серозной аденокарциномы высокой степени злокачественности или эндометриоидной аденокарциномы grade 2/3, ранее получавшие ≥2 линий платиносодержащей ХТ и в статусе ECOG 0-1.
Пациенты были рандомизированы в 2 лечебные группы (2:1):
- n=230: рукапариб 600 мг 2 раза в день, ежедневно;
- n=115: выбор режима химиотерапии зависел от потенциальной чувствительности к препаратам платины, основанной на бесплатиновом интервале. Если время до рецидива было от 1 до 12 мес., пациентам проводилась монотерапия паклитакселом, если интервал был ≥12 мес., то по выбору исследователя пациенты могли получать монотерапию препаратами платины или в комбинации с паклитакселом или гемцитабином.
Лечение продолжалось до прогрессирования или неприемлемой токсичности.
Пациенты были стратифицированы в лечебные в группы в зависимости от чувствительности к препаратам платины (время до рецидива 1-6 мес., 6-12 мес. или ≥12 мес.).
Первичной конечной точкой исследования была выживаемость без прогрессирования (ВБП), вторичными – общая выживаемость, частота достижения объективного ответа, длительность объективного ответа, качество жизни.
Оценка основных задач исследования проводилась в общей популяции пациентов (ITT) и в группе больных без реверсивных мутаций в генах BRCA1 и 2 – efficacy population (EP).
Реверсивная мутация – мутация, восстанавливающая дикий фенотип генов BRCA1 и 2. В нескольких работах показано, что наличие реверсивных мутаций приводит к резистентности к препаратам платины и PARP-ингибиторам [2].
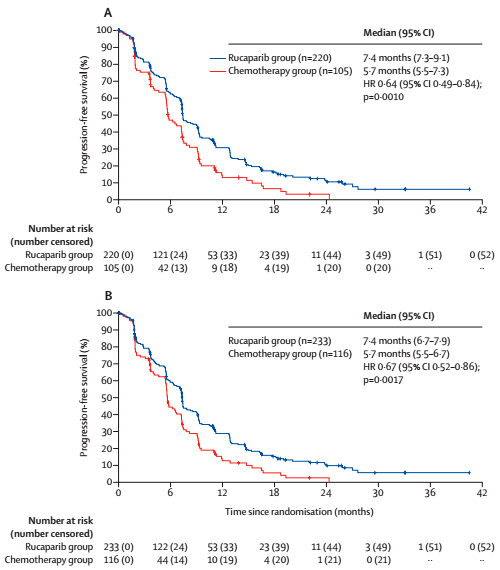
При медиане времени наблюдения в 25 мес. в когорте EP медиана ВБП в группе рукапариба достигла 7,4 мес. против 5,7 мес. в группе химиотерапии (ОР=0,64; 95% ДИ 0,49-0,84; p=0,0010), результат был численно сопоставим в ITT – 7,4 мес. и 5,7 мес. соответственно (ОР=0,67; 95% ДИ 0,52-0,86; p=0,0017) (рис. 1А и 1В).
Медиана общей выживаемости не достигнута.
Рисунок 1.
A – выживаемость без прогрессирования в популяции эффективности.
В – выживаемость без прогрессирования в ITT популяции.
Особый интерес представляет эффективность терапии у пациентов с реверсивными мутациями в генах BRCA1 и 2: в группе рукапариба (n=13) медиана ВБП составила 2,9 мес., а в группе химиотерапии (n=10) – 5,5 мес. (ОР=2,77; 95% ДИ 0,99-7,76; p=0,0097). Несмотря на малое число пациентов в когортах, можно сделать вывод, что назначение рукапариба пациентам с реверсивными мутациями в генах BRCA1 и 2 увеличивает риск прогрессирования на 177%.
При подгрупповом анализе было показано, что максимальный выигрыш от терапии рукапарибом получали пациенты с платиночувствительным рецидивом рака яичников, с временем до рецидива 6-12 мес. и герминальными мутациями в генах BRCA1 и 2. Эффективность терапии не зависела от возраста, этнической принадлежности и количества линий терапии в анамнезе. Максимальный выигрыш от назначения рукапариба в группе пациентов с временем до рецидива 6-12 мес. может быть обусловлен тем, что в группе контроля им назначалась монотерапия паклитакселом, несмотря на потенциальную эффективность препаратов платины в этой когорте, и в рутинной клинической практике именно терапия на основе платины была для них методом выбора.
Подробно результаты исследования представлены в таблице 1.
| Efficacy population | ITT population | |||
|---|---|---|---|---|
| Рукапариб (n=220) |
Химиотерапия (n=105) |
Рукапариб (n=220) |
Химиотерапия (n=105) |
|
| Объективный ответ, n (%) | 85 (40) | 31 (32) | 85 (38) | 32 (30) |
| Полный ответ, n (%) | 10 (5) | 2 (2) | 10 (4) | 2 (2) |
| Частичный ответ, n (%) | 75 (36) | 29 (30) | 75 (33) | 30 (28) |
| Стабилизация заболевания, n (%) | 77 (36) | 38 (40) | 83 (37) | 43 (41) |
| Прогрессирование, n (%) | 25 (12) | 15 (16) | 31 (14) | 19 (18) |
| Нет данных, n (%) | 24 (11) | 12 (13) | 25 (11) | 12 (11) |
| Медиана длительности объективного ответа, мес. | 9,4 (7,5-11,1) |
7,2 (4,0-11,4) |
9,4 (7,5-11,1) |
7,2 (3,9-9,4) |
Нежелательные явления (НЯ) любой степени зарегистрированы у 96% больных в группе рукапариба и у 94% в группе химиотерапии. НЯ 3 степени и выше отмечены у 59% и 38% в группах рукапариба и химиотерапии соответственно и были преимущественно представлены анемией (22% и 5%), нейтропенией (10% и 15%) и тромбоцитопенией (8% и 0%). Редукция дозы терапии из-за НЯ потребовалась у 50% пациентов в группе ингибитора PARP и 44% в когорте химиотерапии.
Десять пациентов в группе рукапариба погибли от НЯ, связанных с терапией. Причинами смерти были сердечная недостаточность, перфорация толстой кишки, миелодиспластический синдром, нейтропения, пневмония, тромбоэмболия легочной артерии, септический шок, тромбоцитопения, в двух случаях связь с препаратом осталась неподтвержденной. В группе химиотерапии 1 пациент погиб от тромбоэмболии легочной артерии.
Исследование ARIEL4 интересно тем, что в нем в очередной раз показана эффективность ингибиторов PARP при BRCA1/2 ассоциированном раке яичников, продемонстрировано, что молекулярно-генетические особенности злокачественных новообразований носят динамический характер и существует целесообразность дальнейшего исследования реверсивных мутаций в генах BRCA1/2.
Источники:
- Kristeleit R, Lisyanskaya A, Fedenko A, et al. Rucaparib versus standard-ofcare chemotherapy in patients with relapsed ovarian cancer and a deleterious BRCA1 or BRCA2 mutation (ARIEL4): an international, open-label, randomised, phase 3 trial. Lancet Oncol. 2022; published online.
- Kevin K Lin, Maria I Harrell , Amit M Oza, et al. BRCA Reversion Mutations in Circulating Tumor DNA Predict Primary and Acquired Resistance to the PARP Inhibitor Rucaparib in High-Grade Ovarian Carcinoma. Cancer Discov. 2019 Feb; 9(2): 210-219. doi: 10.1158/2159-8290.CD-18-0715. Epub 2018 Nov 13. DOI: 10.1158/2159-8290.CD-18-0715.
Ингибиторы PARP — современная группа таргетных противоопухолевых препаратов, которые блокируют ферменты поли(АДФ-рибоза)-полимеразы (poly(ADP-ribose) polymerase, сокращенно PARP). Эти ферменты участвуют в репарации поврежденной ДНК. Под действием ингибиторов PARP этот процесс нарушается, в генах возникают критические повреждения, и опухолевые клетки погибают.
Фактически вещества, обладающие свойствами ингибиторов PARP, были открыты еще в 1971 году. Но они оказались не очень эффективными и вызвали слишком много побочных эффектов. Первый препарат, одобренный американским управлением FDA, вошел в клиническую практику только в 2014 году. В настоящее время ингибиторы PARP применяются для лечения рака яичников и маточных труб, молочной железы, простаты, поджелудочной железы и злокачественных опухолей брюшины. Кроме того, ведутся клинические испытания, чтобы проверить, насколько эти препараты эффективны при других онкологических заболеваниях.
- Какие функции выполняет белок PARP, и почему он важен для раковых клеток?
- Как работают ингибиторы PARP?
- При каких злокачественных опухолях применяют ингибиторы PARP?
- Представители группы
- Возможные побочные эффекты
- Взгляд в будущее: перспективы применения ингибиторов PARP в онкологии
Интеллектуальная собственность https://www.euroonco.ru
Какие функции выполняет белок PARP, и почему он важен для раковых клеток?
PARP — это семейство белков-ферментов, которые выполняют в клетках различные функции. Они участвуют в регуляции преобразовании структуры хромосом, транскрипции (перенос генетической информации с ДНК на РНК, чтобы в дальнейшем синтезировался белок), репликации (удвоении ДНК), рекомбинации (обмен участками ДНК между хромосомами), репарации («починке») поврежденной ДНК. Именно последняя функция в этом списке сильнее всего интересует ученых, которые занимаются разработкой противоопухолевых препаратов.
Семейство PARP включает 18 белков. Лучше всего изучен PARP-1. Впервые упоминания о нем в научной литературе появились еще в 1963 году. В 1980 году ученые предположили, что, влияя на PARP-1, можно повысить эффективность некоторых химиопрепаратов.
Несмотря на то, что ДНК во время деления клеток в теле человека копируется с высокой точностью, периодически возникают ошибки, поломки. На этот случай природой предусмотрены специальные системы репарации поврежденного генетического материала. У человека работает шесть таких систем:
- Эксцизионная репарация оснований (base excision repair, BER) — устранение неправильных отдельных «букв» генетического кода или коротких участков ДНК, состоящих из нескольких букв.
- Эксцизионная репарация нуклеотидов (nucleotide Excision Repair, NER) — исправление более длинных поврежденных участков ДНК. Эта система «вырезает» неправильный участок в одной цепочке ДНК, а затем синтезирует его снова на матрице второй цепочки.
- Репарация однонитевых разрывов (single-strand break repair, SSBR) — «сшивание» ДНК, в одной из двух цепочек которой произошел разрыв.
- Репарация путем гомологичной рекомбинации (homologous recombination, HR) — метод починки ДНК, в которой разорвались обе цепочки. Все хромосомы в клетках человека представлены двумя копиями. Когда в одной из них происходит двухцепочечный разрыв, она использует свою «сестру» как шаблон, чтобы восстановить генетический материал.
- Негомологичное соединение концов (non-homologous end joining, NHEJ) — механизм, который просто соединяет концы ДНК при двухцепочечных разрывах, без гомологичной рекомбинации. Это менее точный метод репарации, после него могут теряться некоторые «буквы» генетического кода, возникать другие нарушения.
- Репарация ошибочно спаренных нуклеотидов (мисмэтч репарация, mismatch repair — MMR) — система, которая находит и устраняет несоответствия в генетическом коде.
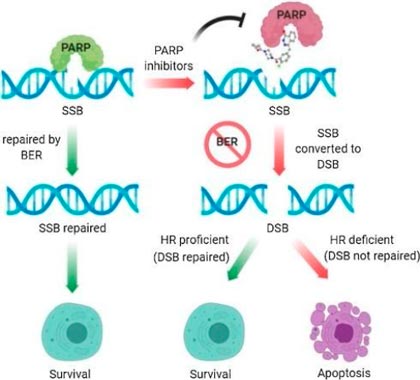
Ферменты PARP-1 и PARP-2 играют важную роль в первом из перечисленных путей — эксцизионной репарации оснований. Белок PARP умеет обнаруживать разрыв одной цепочки ДНК, прикрепляется к ней в этом месте и заставляет работать другие ферменты репарации. Но этот процесс требует затрат энергии. Если PARP-1 активируется слишком сильно, например, при выраженных повреждениях ДНК и во время кислородного голодания, то энергетические ресурсы клетки истощаются, и она погибает.
Кроме того, существуют доказательства, что PARP принимают участие в восстановлении ДНК при разрыве обеих ее цепочек.
Как работают ингибиторы PARP?
При раке нередко возникают мутации в генах, которые кодируют белки, отвечающие за репарацию ДНК. Если в раковых клетках перестает работать хотя бы одна из шести систем репарации — эта особенность становится их ахиллесовой пятой. Стоит заблокировать еще один путь репарации с помощью лекарств — и повреждения ДНК достигают критического уровня, опухолевая клетка погибает. На этом и основано применение препаратов из группы ингибиторов PARP.
В 2005 году появились первые сообщения о том, что подавление функции PARP в клетках с мутациями в генах BRCA приводит к их гибели. Гены BRCA1 и BRCA2 кодируют белки, которые играют важную роль в пути репарации ДНК под номером 4 в нашем списке: репарации путем гомологичной рекомбинации. Если в этих генах возникают мутации (они бывают наследственными и приобретенными), то восстановление ДНК нарушается. С одной стороны, из-за этого в нормальной клетке накапливаются мутации, которые могут превратить ее в раковую. В то же время, если в раковых клетках заблокировать еще один путь репарации, то мутации накапливаются еще быстрее и становятся смертельными для клетки.
В настоящее время считается, что ингибиторы PARP работают против рака именно так — подавляют репарацию ДНК. В итоге одноцепочечные разрывы сохраняются, превращаются в двухцепочечные, а они тоже не устраняются, потому что не работает система гомологичной рекомбинации из-за мутации в гене BRCA.
Известны два механизма, с помощью которых могут работать ингибиторы PARP:
- связываются с ферментом PARP и блокируют его активность;
- вмешиваются, когда фермент уже соединился с ДНК, и переводят его в неактивную форму.
При каких злокачественных опухолях применяют ингибиторы PARP?
С появлением ингибиторов PARP наступила новая эра в лечении рецидивирующего и распространенного рака яичников. В первую очередь речь идет о злокачественных опухолях с наследственными и соматическими (приобретенными) мутациями в генах BRCA, так как в них уже есть одна поломка механизмов репарации ДНК.
Также ингибиторы PARP были одобрены и успешно применяются при следующих злокачественных опухолях:
- рак маточных труб;
- первичный рак брюшины;
- рак молочной железы;
- рак предстательной железы.
Представители группы
Олапариб (Линпарза) стал первым препаратом из группы ингибиторов PARP, зарегистрированным в 2014 году американским управлением FDA и Европейским агентством по лекарственным средствам (EMA). Изначально препарат был одобрен для лечения рака яичников с мутациями в генах BRCA. Со временем список показаний к его применению расширился. На данный момент он включает:
- рецидив рака яичников, маточных труб и первичных опухолей брюшины, если до этого наблюдался полный или частичный ответ на лечение химиопрепаратами из группы препаратов платины;
- распространенный рак яичников с мутациями в генах BRCA — в качестве лечения первой линии или после химиотерапии, самостоятельно или в сочетании с другими препаратами (бевацизумаб);
- HER2-отрицательный метастатический рак молочной железы с мутациями в генах BRCA, после курса химиотерапии;
- метастатический рак поджелудочной железы с мутациями в генах BRCA, если до этого как минимум в течение 16 недель заболевание не прогрессировало на фоне химиотерапии;
- кастрационно-резистентный рак предстательной железы с мутациями в генах гомологичной рекомбинации.
Рукапариб (Рубрака) во многом похож на олапариб. FDA разрешило его применение при раке яичников в рамках процедуры ускоренного одобрения лекарственных препаратов в 2016 году. В настоящее время его применяют при распространенном и рецидивирующем эпителиальном раке яичников, маточных труб и первичных злокачественных опухолях брюшины, чувствительных к препаратам платины и несущих мутации в генах BRCA. В 2020 году рукапариб был одобрен для лечения кастрационно-резистентного метастатического рака простаты с мутациями в генах BRCA.
Нирапариб (Зеджула) стал третьим препаратом из группы ингибиторов PARP, одобренных FDA. Он применяется на территории США и Европейского союза с 2017 года. Показанием к применению является лечение распространенного и рецидивирующего рака яичников, маточных труб и первичных опухолей брюшины, чувствительных к препаратам платины.
Талазопариб (Талценна) отличается от всех предыдущих препаратов тем, что он пока еще не одобрен для применения при раке яичников. Его используют при HER2-отрицательном метастатическом и местно-распространенном раке молочной железы с наследственными мутациями в генах BRCA. Талазопариб был одобрен FDA в 2018 году, регулирующими органами Европы — в 2019 году.
Возможные побочные эффекты
Таргетная терапия в целом переносится пациентами лучше, чем классическая химиотерапия. Тем не менее, таргетные препараты, в том числе ингибиторы PARP, тоже могут вызывать некоторые побочные эффекты. Наиболее распространенные из них:
- побочные эффекты, вызванные воздействием на красный костный мозг и уменьшением количества клеток крови: анемия, повышенная уязвимость к инфекциям, повышенная кровоточивость;
- тошнота;
- чувство усталости;
- диарея;
- расстройства пищеварения;
- изменение чувства вкуса;
- головные боли, головокружения;
- нарушение функции печени и почек.
Эти побочные эффекты возникают не у всех пациентов, зачастую они выражены не сильно. Чтобы вовремя обнаружить нарушения и принять необходимые меры, во время курса лечения периодически проводят контрольные обследования, пациентам назначают анализы крови.
Другая проблема — устойчивость злокачественной опухоли к ингибиторам PARP. Это явление возникает при любой противоопухолевой терапии. Препараты в первую очередь уничтожают «слабые» раковые клетки, но «сильные» выживают, в них возникают новые мутации, и со временем лекарство перестает на них действовать. Вопросы устойчивости к ингибиторам PARP в настоящее время активно изучаются. Известно, что опухолевые клетки приспосабливаются выживать в присутствии этих препаратов многими способами. Выделяют два основных механизма (хотя, есть и другие, менее изученные):
- восстановление репарации путем гомологичной рекомбинации, которая была «поломана» в результате мутаций в генах BRCA;
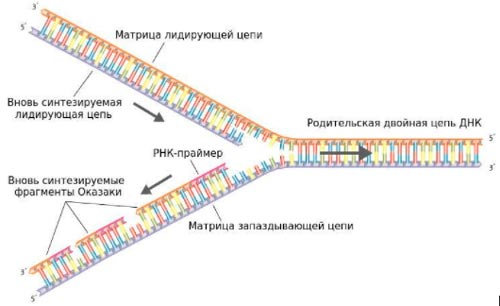
- стабилизация репликационной вилки — участка, в котором две цепочки ДНК рассоединяются, когда происходит ее удвоение.
Так выглядит репликационная вилка. Справа находится исходная часть ДНК. Слева она разделилась на две цепочки, и на каждой из них синтезируется новая цепочка — из них образуются две новые молекулы ДНК. Стабилизации вилки репликации является одним из механизмов устойчивости раковых клеток к ингибиторам PARP.
При запущенном раке лечение ингибиторами PARP проводят до тех пор, пока не разовьется устойчивость, либо пока они не начнут вызывать серьезные побочные эффекты. В настоящее время ученые продолжают изучать механизмы развития резистентности рака к противоопухолевым препаратам, чтобы научиться профилактировать ее и повысить эффективность лечения.
Взгляд в будущее: перспективы применения ингибиторов PARP в онкологии
В настоящее время проводятся клинические исследования, в которых изучают эффективность ингибиторов PARP при раке легкого, поджелудочной железы, головы и шеи, желудка и пищевода, шейки матки, почек, мочевого пузыря, некоторых опухолях головного мозга. Кроме того, ведутся разработки новых препаратов из этой группы, некоторые из них уже завершили тестирование на животных и перешли на стадию клинических испытаний. Изучается эффективность и безопасность применения ингибиторов PARP в сочетании с химиопрепаратами, иммунопрепаратами.
Врачи федеральной сети клиник экспертной онкологии «Евроонко» постоянно отслеживают ход клинических испытаний. Мы оперативно узнаём о регистрации в России новых противоопухолевых препаратов, расширении показаний к применению уже зарегистрированных. В наших клиниках пациенты могут получить лечение всеми оригинальными противоопухолевыми препаратами новейших поколений в соответствии с актуальными версиями международных протоколов, рекомендациями авторитетных онкологических сообществ.
Список литературы:
- Feiyue Zheng, Yi Zhang, Shuang Chenc, Xiang Weng, Yuefeng Rao, Hongmei Fang. Mechanism and current progress of Poly ADP-ribose polymerase (PARP) inhibitors in the treatment of ovarian cancer. Biomedicine & Pharmacotherapy, Volume 123, March 2020, 109661.
- Alice Chen. PARP inhibitors: its role in treatment of cancer. Chin J Cancer. 2011 Jul; 30(7): 463–471.
- Julio C. Morales, Longshan Li, Farjana J. Fattah, Ying Dong, Erik A. Bey, Malina Patel, Jinming Gao, and David A. Boothman. Review of Poly (ADP-ribose) Polymerase (PARP) Mechanisms of Action and Rationale for Targeting in Cancer and Other Diseases.
- Esha Sachdev, Roya Tabatabai, Varun Roy, B J Rimel, Monica M Mita. PARP Inhibition in Cancer: An Update on Clinical Development. Target Oncol. 2019 Dec;14(6):657-679. doi: 10.1007/s11523-019-00680-2.
- Ming Yi, Bing Dong, Shuang Qin, Qian Chu, Kongming Wu & Suxia Luo. Advances and perspectives of PARP inhibitors.
- Румянцев А. А. Эволюция ингибиторов PARP: на какой ступени мы стоим? RosOncoWeb, новости онкологии.
- PARP inhibitors. Cancer Research UK.
- Guo-Min Li. Mechanisms and functions of DNA mismatch repair. Cell Res 18, 85–98 (2008). https://doi.org/10.1038/cr.2007.115
- olaparib (Rx). Medscape.
- ИНСТРУКЦИЯ по медицинскому применению лекарственного препарата Линпарза. АстраЗенека.
- Препарат олапариб зарегистрирован в США для лечения метастатического кастрационно-резистентного рака предстательной железы с мутацией в генах гомологичной рекомбинации. AstraZeneca.
- ЛИНПАРЗА (ОЛАПАРИБ) ОДОБРЕНА ДЛЯ ЛЕЧЕНИЯ РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ С МУТАЦИЕЙ BRCA1/2. Качественная клиническая практика.
- rucaparib (Rx). Medscape.
- Rucaparib. U. S. Food & Drug Administration.
- With Two FDA Approvals, Prostate Cancer Treatment Enters the PARP Era. National Cancer Institute.
- niraparib (Rx). Medscape.
- FDA approves niraparib for first-line maintenance of advanced ovarian cancer. U. S. Food & Drug Administration.
- FDA approves talazoparib for gBRCAm HER2-negative locally advanced or metastatic breast cancer. U. S. Food & Drug Administration.