Форма выпуска
Лекарственная форма выпуска: таблетки, покрытые пленочной оболочкой. 7 таблеток в блистере из алюминиевой фольги. По 2, по 4 или по 8 блистеров вместе с инструкцией по медицинскому применению в картонную пачку.
Состав и форма выпуска
Лекарственная форма выпуска: таблетки, покрытые пленочной оболочкой. 7 таблеток в блистере из алюминиевой фольги. По 2, по 4 или по 8 блистеров вместе с инструкцией по медицинскому применению в картонную пачку.
Фармокологическое действие
Ситаглиптин — высокоселективный ингибитор дипептидилпептидазы 4 (ДПП 4). Ситаглиптин отличается по химической структуре и фармакологическому действию от аналогов глюкатоподобного пептида-1 (ГПП-1), инсулина, производных сульфонилмочевины, бигуанидов, агониотов у-рецепторов активируемых пролифератором пероксисом (PPAR-y), ингибиторов альфа-гликозидазы, аналогов амилина. Ингибируя ДПП-4, ситаглиптин повышает концентрацию 2 известных гормонов семейства инкретинов: ГПП-1 и глюкозо-зависимого инсулинотропного пептида (ГИП). Гормоны семейства инкретинов секретируются в кишечнике в течение суток, их уровень повышается в ответ на прием пищи. Инкретины являются частью внутренней физиологической системы регуляции гомеостаза глюкозы. Метформина гидрохлорид — тормозит глюконеогенез в печени, уменьшает абсорбцию глюкозы из кишечника, усиливает периферическую утилизацию глюкозы, а также повышает чувствительность тканей к инсулину. При этом не оказывает действие на секрецию инсулина бета-клетками поджелудочной железы, не вызывает гипогликемических реакций. Снижает содержание общего холестерина, триглицеридов и липопротеинов низкой плотности в крови.
Лекарственная форма
Таблетки, покрытые плёночной оболочкой 50 мг/500 мг, 50 мг/1000 мг N14 (2×7); N28 (4×7), N56 (8×7) (блистеры)
Побочные действия
Со стороны системы органов пищеварения: — тошнота; — рвота; — «металлический» привкус во рту; — отсутствие аппетита; — диарея; — метеоризм; — боли в животе. Эти симптомы встречаются особенно часто в начале лечения и, как правило, проходят самостоятельно. Данные симптомы можно уменьшить назначением антацидов, м-холиноблокаторов или спазмолитиков. В редких случаях — повышение активности «печеночных» трансаминаз или гепатит, исчезают после отмены препарата. Со стороны обмена веществ: в редких случаях — лактоацидоз (требует прекращения лечения); при длительном лечении — гиповитаминоз В12 (нарушение его всасывания); Со стороны органов кроветворения: — мегалобластная анемия. Со стороны эндокринной системы: — гипогликемия. Аллергические реакции: — кожная сыпь; — зуд.
Особые условия
В период лечения необходимо не реже 2 раза в год, а также при появлении миалгии определять содержание лактата в плазме. Кроме того, 1 раз в 6 месяцев необходим контроль содержания креатинина в сыворотке крови (особенно у больных пожилого возраста), а также особенно тщательный контроль концентрации глюкозы в крови. При появлении бронхо-легочной инфекции или инфекционного заболевания мочеполовых органов пациенту следует немедленно сообщить об этом лечащему врачу.
Показания
— сахарный диабет второго типа (особенно у больных, страдающих ожирением) без склонности к кетоацидозу при неэффективности диетотерапии; — в комбинации с инсулином — при сахарном диабете 2 типа, особенно при выраженной степени ожирения, сопровождающейся вторичной резистентностью к инсулину.
Противопоказания
— повышенная чувствительность к препарату; — диабетический кетоацидоз; — диабетическая прекома, кома; — нарушение функции почек (клиренс креатинина менее 60 мл/мин); — острые заболевания, протекающие с риском развития нарушении функции почек; дегидратация (при диарее и рвоте), лихорадка, тяжелые инфекционные заболевания); — клинически выраженные проявления острых и хронических заболеваний, которые могут приводить к развитию тканевой гипоксии (сердечная или дыхательная недостаточность, острый инфарк миокарда и так далее); — серьезные хирургические операции и травмы (на фоне которых показано проведение инсулинотерапии); — нарушение функции печени; — хронический алкоголизм, острое отравление алкоголем; — беременность, период лактации; — лактоциадоз; — применение в течение не менее двух дней до и в течение 2 дней после проведения радиоизотопных или рентгенологических исследований с введением йодосодержащего контрастного вещества; — соблюдение гипокалорийной диеты (менее 1000 ккал/сут); Не рекомендуется применять препарат у лиц старше 60 лет, выполняющих тяжелую физическую работу, что связано с повышенным риском развития у них лактоциадоза.
Лекарственное взаимодействие
Ситаглиптин В исследованиях взаимодействия с другими лекарственными средствами ситаглиптин не оказывал клинически значимого действия на фармакокинетику следующих препаратов: метформина, розиглитазона, глибенкламида, симвастатина, варфарина, пероральных контрацептивов. Было отмечено небольшое увеличение AUC (11%), а также средней Cmax (18%) дигоксина при совместном применении с ситаглиптином. Это увеличение не считается клинически значимым. Популяционный фармакокинетический анализ у пациентов и здоровых добровольцев (n-858), получавших широкий спектр сопутствующих препаратов, приблизительно половина из которых выводится почками, не выявил какого либо клинически значимого воздействия лекарственных средств на фармакокинетику ситаглиптина. Метформина гидрохлорид Не рекомендуется одновременный прием даназола во избежание гипергликемического действия последнего. При необходимости лечения даназолом и после прекращения приема последнего требуется коррекция дозы метформина под контролем уровня гликемии. Метформин может ослабить действие непрямых коагулянтов (производных кумарина). Риск развития лактоацидоза усиливается при острой алкогольной интоксикации, особенно в случае голодания, соблюдения низкокалорийной диеты или печеночной недостаточности. Во время лечения следует воздерживатся от приема алкоголя и приема препаратов, содержащих этанол. Возможна кумуляция метформина и развитие лактоацидоза при внутри сосудистом введении йодсодержащих контрастных препаратов.
Дозировка
Препарат принимают внутрь, независимо от приема пищи. Рекомендуемая доза препарата — одна таблетка 2 раза в сутки.
Передозировка
Симптомы: усиление побочных действий. Лечение: симптоматическое. Немедленно прекратить лечение препаратом, необходима госпитализация. Наиболее эффективным мероприятием является гемодиализ.
Форма выпуска
Лекарственная форма выпуска: таблетки, покрытые пленочной оболочкой. 7 таблеток в блистере из алюминиевой фольги. По 2, по 4 или по 8 блистеров вместе с инструкцией по медицинскому применению в картонную пачку.
Состав и форма выпуска
Лекарственная форма выпуска: таблетки, покрытые пленочной оболочкой. 7 таблеток в блистере из алюминиевой фольги. По 2, по 4 или по 8 блистеров вместе с инструкцией по медицинскому применению в картонную пачку.
Фармокологическое действие
Ситаглиптин — высокоселективный ингибитор дипептидилпептидазы 4 (ДПП 4). Ситаглиптин отличается по химической структуре и фармакологическому действию от аналогов глюкатоподобного пептида-1 (ГПП-1), инсулина, производных сульфонилмочевины, бигуанидов, агониотов у-рецепторов активируемых пролифератором пероксисом (PPAR-y), ингибиторов альфа-гликозидазы, аналогов амилина. Ингибируя ДПП-4, ситаглиптин повышает концентрацию 2 известных гормонов семейства инкретинов: ГПП-1 и глюкозо-зависимого инсулинотропного пептида (ГИП). Гормоны семейства инкретинов секретируются в кишечнике в течение суток, их уровень повышается в ответ на прием пищи. Инкретины являются частью внутренней физиологической системы регуляции гомеостаза глюкозы. Метформина гидрохлорид — тормозит глюконеогенез в печени, уменьшает абсорбцию глюкозы из кишечника, усиливает периферическую утилизацию глюкозы, а также повышает чувствительность тканей к инсулину. При этом не оказывает действие на секрецию инсулина бета-клетками поджелудочной железы, не вызывает гипогликемических реакций. Снижает содержание общего холестерина, триглицеридов и липопротеинов низкой плотности в крови.
Лекарственная форма
Таблетки, покрытые плёночной оболочкой 50 мг/500 мг, 50 мг/1000 мг N14 (2×7); N28 (4×7), N56 (8×7) (блистеры)
Побочные действия
Со стороны системы органов пищеварения: — тошнота; — рвота; — «металлический» привкус во рту; — отсутствие аппетита; — диарея; — метеоризм; — боли в животе. Эти симптомы встречаются особенно часто в начале лечения и, как правило, проходят самостоятельно. Данные симптомы можно уменьшить назначением антацидов, м-холиноблокаторов или спазмолитиков. В редких случаях — повышение активности «печеночных» трансаминаз или гепатит, исчезают после отмены препарата. Со стороны обмена веществ: в редких случаях — лактоацидоз (требует прекращения лечения); при длительном лечении — гиповитаминоз В12 (нарушение его всасывания); Со стороны органов кроветворения: — мегалобластная анемия. Со стороны эндокринной системы: — гипогликемия. Аллергические реакции: — кожная сыпь; — зуд.
Особые условия
В период лечения необходимо не реже 2 раза в год, а также при появлении миалгии определять содержание лактата в плазме. Кроме того, 1 раз в 6 месяцев необходим контроль содержания креатинина в сыворотке крови (особенно у больных пожилого возраста), а также особенно тщательный контроль концентрации глюкозы в крови. При появлении бронхо-легочной инфекции или инфекционного заболевания мочеполовых органов пациенту следует немедленно сообщить об этом лечащему врачу.
Показания
— сахарный диабет второго типа (особенно у больных, страдающих ожирением) без склонности к кетоацидозу при неэффективности диетотерапии; — в комбинации с инсулином — при сахарном диабете 2 типа, особенно при выраженной степени ожирения, сопровождающейся вторичной резистентностью к инсулину.
Противопоказания
— повышенная чувствительность к препарату; — диабетический кетоацидоз; — диабетическая прекома, кома; — нарушение функции почек (клиренс креатинина менее 60 мл/мин); — острые заболевания, протекающие с риском развития нарушении функции почек; дегидратация (при диарее и рвоте), лихорадка, тяжелые инфекционные заболевания); — клинически выраженные проявления острых и хронических заболеваний, которые могут приводить к развитию тканевой гипоксии (сердечная или дыхательная недостаточность, острый инфарк миокарда и так далее); — серьезные хирургические операции и травмы (на фоне которых показано проведение инсулинотерапии); — нарушение функции печени; — хронический алкоголизм, острое отравление алкоголем; — беременность, период лактации; — лактоциадоз; — применение в течение не менее двух дней до и в течение 2 дней после проведения радиоизотопных или рентгенологических исследований с введением йодосодержащего контрастного вещества; — соблюдение гипокалорийной диеты (менее 1000 ккал/сут); Не рекомендуется применять препарат у лиц старше 60 лет, выполняющих тяжелую физическую работу, что связано с повышенным риском развития у них лактоциадоза.
Лекарственное взаимодействие
Ситаглиптин В исследованиях взаимодействия с другими лекарственными средствами ситаглиптин не оказывал клинически значимого действия на фармакокинетику следующих препаратов: метформина, розиглитазона, глибенкламида, симвастатина, варфарина, пероральных контрацептивов. Было отмечено небольшое увеличение AUC (11%), а также средней Cmax (18%) дигоксина при совместном применении с ситаглиптином. Это увеличение не считается клинически значимым. Популяционный фармакокинетический анализ у пациентов и здоровых добровольцев (n-858), получавших широкий спектр сопутствующих препаратов, приблизительно половина из которых выводится почками, не выявил какого либо клинически значимого воздействия лекарственных средств на фармакокинетику ситаглиптина. Метформина гидрохлорид Не рекомендуется одновременный прием даназола во избежание гипергликемического действия последнего. При необходимости лечения даназолом и после прекращения приема последнего требуется коррекция дозы метформина под контролем уровня гликемии. Метформин может ослабить действие непрямых коагулянтов (производных кумарина). Риск развития лактоацидоза усиливается при острой алкогольной интоксикации, особенно в случае голодания, соблюдения низкокалорийной диеты или печеночной недостаточности. Во время лечения следует воздерживатся от приема алкоголя и приема препаратов, содержащих этанол. Возможна кумуляция метформина и развитие лактоацидоза при внутри сосудистом введении йодсодержащих контрастных препаратов.
Дозировка
Препарат принимают внутрь, независимо от приема пищи. Рекомендуемая доза препарата — одна таблетка 2 раза в сутки.
Передозировка
Симптомы: усиление побочных действий. Лечение: симптоматическое. Немедленно прекратить лечение препаратом, необходима госпитализация. Наиболее эффективным мероприятием является гемодиализ.
Условия отпуска из аптек:
По рецепту
Ноотропы с доказанной эффективностью
Дата публикации: 17.06.2021
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТААнтиагрегантыАнтикоагулянтыВитамин РДля сердца и сосудовИнсультМикроциркуляция в конечностях
Содержание статьи
- Острое нарушение мозгового кровообращения
- Препараты нового поколения, для улучшения мозгового кровообращения
- Препараты для мозгового кровообращения
- Сосудорасширяющие препараты
- Для мозгового кровообращения и улучшения памяти, ноотропы нового поколения
- Антиагреганты, антикоагулянты и как улучшить кровообращения головного мозга
- Задайте вопрос эксперту по теме статьи
- Источники
Гиппократ сказал: «Когда мозг здоров и находится в спокойном состоянии, то человек здраво мыслит». Но здоровье мозга напрямую зависит от кровообращения, которое нарушается в силу возрастных изменений, атеросклеротического поражения сосудов, гиподинамии, несбалансированного питания, вредных привычек.
Первые симптомы проявляются головной болью, быстрой утомляемостью, кратковременными расстройствами памяти и концентрации внимания, повышенном или пониженном артериальном давлении.
Повторяющиеся сбои в кровоснабжении приводят к снижению интеллекта, частичной или полной потери трудоспособности и навыков самообслуживания. Со временем повышенное артериальное давление (АД) приобретает форму хронической гипертонии, сказывается на работоспособности и может привести к разрыву стенок сосудов – мозговому кровоизлиянию или геморрагическому инсульту.
Острое нарушение мозгового кровообращения
Острое нарушение мозгового кровообращения по иному называется — инсульт головного мозга, т.е. резкое снижение кровотока. Такое состояние происходит вследствие закупорки или разрыва кровеносных сосудов.
Причинами служат:
- попадание тромбов в сосуды головного мозга
- образование тромбов в сосудах головного мозга
- повышение артериального давления
- врожденные слабые стенки артерий
- черепно-мозговая травма
Если вы заметили за собой или за другим человеком признаки инсульта, незамедлительно вызывайте скорую помощь.
К симптомам инсульта относятся:
- внезапная слабость
- онемение и обездвиженность части лица или конечностей
- затрудненная невнятная речь
- ухудшение зрения
- нарушение походки
- потеря равновесия
- резкая острая головная боль
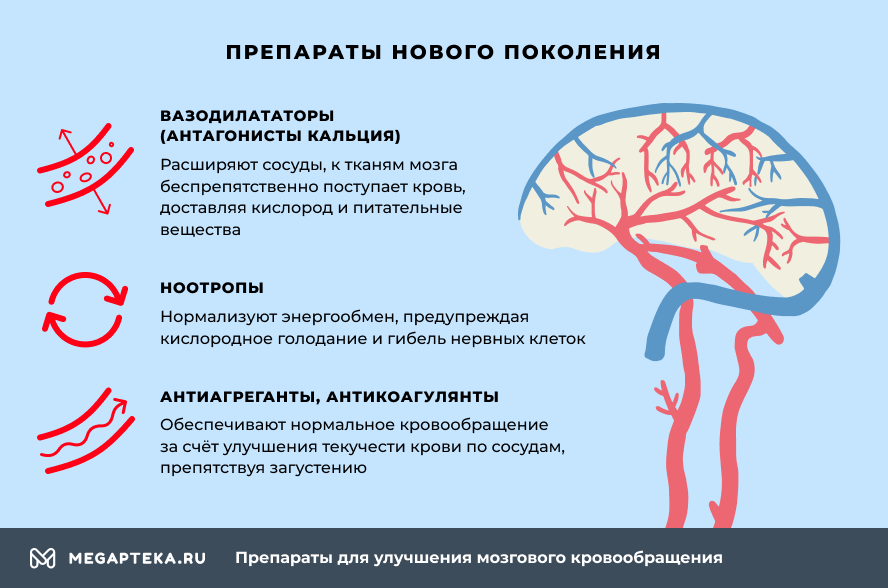
Препараты нового поколения, для улучшения мозгового кровообращения
Лекарственные средства, улучшающие метаболизм в клетках и тканях головного мозга, отличаются механизмом действия. Поэтому разделены на три основные группы.
- Вазодилататоры (антагонисты кальция) – расширяют сосуды, расслабляя гладкую мускулатуру мышечного слоя. Благодаря чему увеличивается просвет артерии, и к тканям мозга беспрепятственно поступает кровь, доставляя кислород и питательные вещества.
- Ноотропы – нормализуют энергообмен, предупреждая кислородное голодание и гибель нервных клеток. Их эффективность не доказана.
- Антиагреганты, антикоагулянты – обеспечивают нормальное кровообращение за счет улучшения текучести крови по сосудам (реологических свойств), препятствуя склеиванию форменных элементов и загустению.
Список медикаментов каждой группы постоянно обновляется и дополняется новыми средствами, которые отличаются пролонгированным действием и минимальным количеством побочных эффектов.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Препараты для мозгового кровообращения
Сосудорасширяющие препараты
- Норваск, Амлодипин, Стамло – дигидропиридины, антагонисты кальция третьего поколения на основе действующего вещества амлодипин, который блокирует проникновение ионов кальция в миокарда и клетки гладких мышц, способствует нормализации АД, сердечного ритма и мозгового кровообращения.
- Винпоцетин, Кавинтон – средства на основе растительного компонента алкалоида барвинка. Оказывают спазмолитическое действие на сосуды, нормализуют энергообмен в клетках, препятствуют образованию тромбов и способствуют улучшению кровоснабжения мозга.
- Гинкоум Эвалар, Мемоплант, Танакан, Доппельгерц Гинкго Билоба +, Гинкго Билоба С – содержат экстракт гинго билоба, который способствует устранению спазма сосудов, усилению микроциркуляцию крови, улучшению проницаемости сосудистой стенки, устранению отечности тканей мозга, защите стенки сосудов от влияния свободных радикалов и их укреплению.
- Никотиновая кислота или лекарства, содержащие витамин РР, который участвует в транспортировке водорода, метаболизме аминокислот, пуринов, протеинов и жиров, способствует улучшению дыхания тканей и синтетических процессов. Используются в комплексной терапии при ишемических нарушениях, спазмах сосудов и для улучшения кровообращения в конечностях, мигрени.
Для мозгового кровообращения и улучшения памяти, ноотропы нового поколения
В этой группе выделяют истинные ноотропы, способные вернуть определенную функцию (речь, память, мышление), и нейропротекторы, сочетающие три свойства: антиоксидантное, седативное и расслабляющее.
При этом существуют препараты двух видов действия:
- Первичного – формируют нейронные связи на начальном уровне, вступая в реакции в тканях головного мозга.
- Вторичного – используются в профилактических целях после инсульта, ишемии, интоксикации, которые вызывают нарушения кровообращения и обмена веществ.
Фезам, Кортексин – отличаются комплексным действием, которое способствует улучшению мозговой деятельности, укреплению сосудов, поддержке старых и созданию новых нейронных связей, уменьшению тромбообразований, нормализации энергообмена и доставке питательных веществ, восстановлению регионарного кровотока и стимуляции иммунной системы.
Антиагреганты, антикоагулянты и как улучшить кровообращения головного мозга
Основная функция препаратов – нормализовать мозговое кровообращение за счет разжижения крови, улучшения ее текучести и микроциркуляции в капиллярах. Помогают предупредить ишемические атаки, тромбоз, атеросклероз.
Ксарелто, Эликвис (аналог – Апиксабан), Прадакса – прямые ингибиторы тромбина, предотвращающие образование тромбов и активность свертывания крови. Используются в профилактике и лечении инсультов, хронических и острых тромбоэмболических заболеваний.
Любое лекарство, независимо от поколения, необходимо принимать с осторожностью и под наблюдением врача. Рекомендуется регулярно сдавать гемокоагулограмму и биохимический анализ крови, чтобы вовремя скорректировать курс терапии, не дожидаясь побочных эффектов в виде гематом, повышенного кровотечения, рвоты с кровью, мигреней, аллергических реакций.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Источники
- Современные подходы к терапии хронического нарушения мозгового кровообращения. Журнал «Амбулаторный прием» № 1 (7), 2017
- Препарат Прадакса® стал лауреатом премии «Платиновая унция». Официальный сайт компании «Берингер Ингельхайм»
- 3.1.9. Корректоры мозгового кровообращения, психостимуляторы и ноотропы. Регистр лекарственных средств России РЛС Пациент 2003. – Москва, Регистр Лекарственных Средств России, 2002
- Фезам в комплексном лечении нарушений мозгового кровообращения, Журнал неврологии и психиатрии, 2008, № 2
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Программа лечения Врачи Цены Отзывы
Содержание
- Описание хондропротекторов
- Механизм действия препаратов
- Показания к применению
- Помогут ли хондропротекторы при грыже
- Виды хондропротекторов
- По главному активному компоненту
- Хондропротекторы природного происхождения
- На основе хондроитина
- На основе глюкозамина
- На основе гиалуроновой кислоты
- Препараты 1-го, 2-го и 3-го поколения
- По форме выпуска
- По главному активному компоненту
- Самые эффективные хондропротекторы
- Таблетки и капсулы
- Пиаскледин
- Формула-С
- Артра
- Дона, Глюкозамин и Сустилак
- Структум
- Терафлекс
- Раствор для употребления внутрь
- Инъекции
- Мукосат
- Алфлутоп
- Хондроитин сульфат
- Эльбона
- Заменители внутрисуставной жидкости
- Ферматрон
- Синокром
- Остенил
- Синвиск
- Таблетки и капсулы
- Рекомендации пациентам
- Противопоказания
- Частые вопросы
Врачи назначают хондропротекторы для позвоночника при грыже, чтобы восстановить фиброзно-хрящевую ткань межпозвонковых дисков. Препараты содержат вещества, которые улучшают метаболизм хондроцитов, задерживают разрастание костных наростов, тормозят сужение щели между суставами. Это позволяет позвоночному столбу оставаться гибким, подвижным, справляться с нагрузкой, предотвратить появление грыжи. В этой статье мы расскажем, какие хондропротекторы лучше других помогают при грыже позвоночника.
Описание хондропротекторов
Хондропротекторы – это препараты, содержащие вещества, из которых состоит сустав (гиалуроновая кислота, коллаген, глюкозамин, хондроитин). Их назначают в профилактических и лечебных целях, чтобы:
- Улучшить синтез макромолекул хрящевых клеток, коллагена, гликопротеинов.
- Обеспечить синтез гиалуроновой кислоты, которая делает синовиальную жидкость вязкой, улучшая ее смазывающие и амортизирующие свойства. Тем самым она обеспечивает нормальное, безболезненное движение сочленений.
- Подавить действие ферментов, разрушающие клетки хряща.
- Растворить фибрины, липиды, тромбы, которые застряли в кровеносных сосудах в зоне позвонков.
- Снизить боль и воспаление в районе межпозвоночных дисков.
В продаже есть хондропротекторы, которые содержат одно активное вещество, но достичь всех вышеперечисленных эффектов можно лишь комбинированными средствами. Например, глюкозамин способен решить задачи № 1, 2, 5, тогда как хондроитин эффективно справляется с целями 1, 3, 4, 5.
Механизм действия препаратов
Задача хондропротекторов – восстановить и сохранить целостность хрящевой ткани. Чтобы добиться поставленной задачи, они:
- Стимулируют развитие хондроцитов. Это основные клетки хряща, которые не только формируют его структуру, но и восстанавливают поврежденные клетки.
- Снижают активность лизосомальных ферментов (металлопротеиназ), которые разрушают хрящевую ткань.
- Увеличивают стойкость хондроцитов к противовоспалительным цитокинам.
- Активируют анаболические процессы (рост) в матриксе хряща.
- Создают все условия для формирования здорового сочленения.
Показания к применению
При грыже хондропротекторы назначаются при:
- болях и хрусте в суставах;
- тугоподвижности;
- анемении конечностей и ощущении ползания мурашек по ним;
- шейном, поясничном или грудном простреле;
- парезах и параличах.
Врач прописывает хондропротекторы и для профилактики и/или устранения состояний и болезней, которые приводят к грыже межпозвонковых дисков:
- поясничный, шейный, грудной остеохондроз;
- разные виды артроза;
- сколиоз и другие патологии, связанные с искривлением позвоночника;
- травма позвоночного столба, падение на спину, удар о копчик;
- дистрофические повреждения хрящей;
- артрит – периартрит (воспаление крупных сочленений).
Помогут ли хондропротекторы при грыже
Межпозвоночные диски – это образования, которые соединяют позвонки, обеспечивают подвижность и гибкость позвоночника. Внутри диска – ядро, окруженное прочной оболочкой (фиброзным кольцом). Если она разрывается, ядро выходит наружу и сдавливает нервы, которые проходят по центру позвоночного столба. Результат – сильнейшая боль.
Диски, как и фиброзное кольцо, состоят из нескольких видов хрящевой ткани. В отличие от других органов и тканей, она не способна получать питание из кровеносных сосудов. Хондропротекторы действительно помогают при грыже, так как их активные ингредиенты стимулируют регенерацию соединительной ткани, предотвращают процесс старения и разрушения диска, усиливают выработку хрящевой ткани, подавляют активность гиалуронидазы, стимулируют репарацию хряща. Они укрепляют диски, не позволяя оболочке разрушиться, предупреждают выпячивание.
Некоторые хондропротекторы для позвоночника при грыже содержат анестетики, поэтому их лучше принимать в период острой боли (Терафлекс-Адванс). Когда дискомфорт стихает, врачи рекомендуют вернуться к лекарствам без анестетиков.
Виды хондропротекторов
Существует несколько классификаций хондропротекторов:
- по активному веществу;
- по поколениям;
- форме выпуска.
Классификация по главному активному компоненту
Хондропротекторы для позвоночника при грыже содержат такие вещества:
- хондроитин;
- глюкозамин;
- гиалоурановую кислоту.
Хондропротекторы природного происхождения
Для Как это сделать, читайте в статье про лечения грыжи шейного отдела, грудного и поясничного отделов назначают препараты, богатые глюкозамином и хондроитином природного происхождения. Их получают из:
- хрящей животных и рыб (Румалон, Биртрон, Алфлутоп, Артрофиш);
- растительных компонентов — экстракта корня мартинии душистой, ростков пшеницы, грибов, орехов, брокколи, морских водорослей (Пиаскледин, Артро-Актив).
В отличие от синтетических БАДов, они хорошо усваиваются, а также содержат ингредиенты, которые положительно влияют на поврежденное сочленение.
На основе хондроитина
Хондроитин – это вещество, что входит в состав протеогликанов, которые вместе с коллагеном создают хрящевой матрикс. Хондролон, Хонсурид, Структум и другие хондропротекторы, что его содержат, выполняют такие задачи:
- Защищают хрящ, подавляя активность ферментов, которые его разрушают.
- Усиливают метаболизм в суставах и костях, способствует их восстановлению.
- Помогают сохранить воду в суставных тканях.
- Снижают воспаление, выраженность болевого синдрома.
- Нормализуют синтез суставной жидкости, что улучшает подвижность дисков между позвонками.
На основе глюкозамина
Глюкозамин входит в состав хондроитинов и суставной жидкости. Хондропротекторы на его основе (Сустилак, Арторон Флекс) улучшают проницаемость капсулы сустава, процессы ферментации в клетках хряща. Они нормализуют отложение солей кальция в костях, тормозят дегенерацию ткани.
Глюкозамин можно совмещать с глюкокортикостероидами и НПВП. Комплексная терапия позволяет снизить выраженность болевых симптомов при грыже позвоночника.
На основе гиалуроновой кислоты
Среди причин дегенерации хряща выделяют снижение вязкости синовиальной жидкости. Синокром, Ферматрон и другие хондропротекторы на основе гиалуроновой кислоты улучшают вяжущие свойства смазки, что позволяет дискам позвоночника выдерживать большую нагрузку.
Препараты 1-го, 2-го и 3-го поколения
Еще одна классификация делит хондропротекторы на 3 поколения:
- Натуральные средства, которые содержат хрящи животных или экстракты растений (Румалон, Биртрон, Пиаскледин).
- Монопрепараты, в составе которой лишь 1 активный компонент – Синокром (гиалуроновая кислота), Дона (глюкозамин) или Структум, АКОС (хондроитин).
- Комбинированные средства, в составе которых несколько активных компонентов. Они могут дополнены минералами, витаминами, жирными кислотами. Названия полезных хондропротекторов для позвоночника при грыже – Артра, Терафлекс, Артрон Триактив Форте.
По форме выпуска
- Капсулы;
- таблетки;
- порошок для приготовления жидкости для перорального употребления;
- растворы для в/м или внутрисуставных инъекций;
- жидкий заменитель синовиальной смазки для ввода в сочленение.
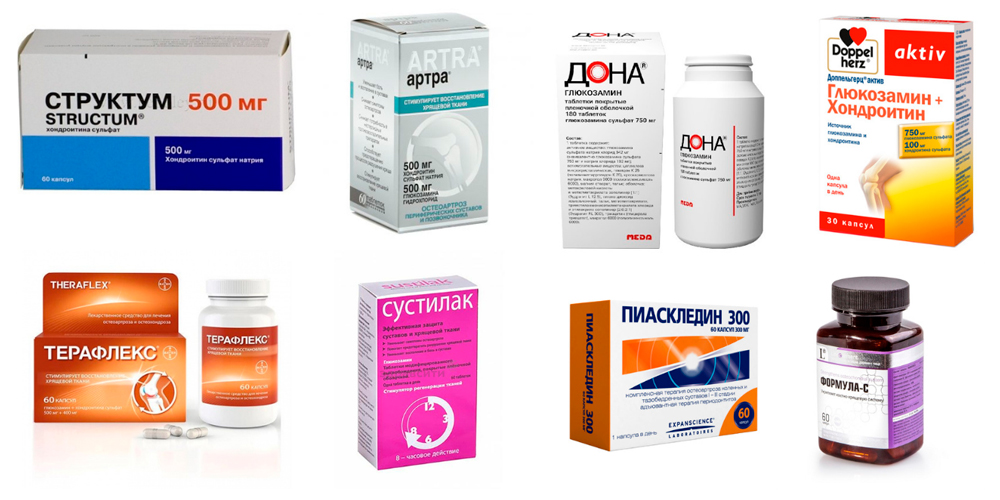
Список самых эффективных хондропротекторов при грыже
Для лечения грыжи межпозвоночного диска врачи сначала назначают капсулы и таблетки. К инъекциям прибегают в серьезных случаях, когда боль почти лишила человека подвижности.
Таблетки и капсулы
Лекарственные средства перорального употребления принимают во время или после еды, запивая стаканом воды. Курс терапии длится от 20 дней до 1,5 мес. Затем надо сделать перерыв. Добавки в таблетках отпускаются без рецепта врача.
Пиаскледин
- Цена: 300 капсул от 1,2 тыс. руб.
- Производитель: Laboratoires Expanscience (Франция).
- Активные вещества: масла авокадо и соевых бобов.
Пиаскледин регулирует метаболизм в хряще, стимулирует синтез коллагена в хондроцитах, предотвращает разрушение сустава. Этот хондропротектор для позвоночника при грыже устраняет воспаление, боль, восстанавливает двигательную функцию. Средство нельзя принимать при аллергии на бобы, авокадо.
Формула-С
- Стоимость: от 308 руб. за 60 шт.
- Производитель: CSB Nutrition Group (США)
- Действующие компоненты: глюкозамин, хондроитин, иммуноглобулины G, марганец, экстракты растений.
Формула-С – лекарство комплексного действия, которое:
- стимулирует синтез коллагена, клеток костно-хрящевой ткани;
- снижает боль в сочленениях, воспаление;
- устраняет спазмы;
- улучшает эластичность связок;
- помогает устранить хруст при разгибании позвоночника;
- стимулирует усвоение кальция.
Препарат оказывает мощное тонизирующее и омолаживающее действие, повышает иммунитет. Формула-С ускоряет регенерацию клеток, срастание переломов, заживление. Средство повышает физическую активность, работоспособность, улучшает выработку белков, энергообмен в мышцах. Взаимодействие Формулы-С с другими лекарствами не изучалось.
Артра
- Цена: от 1,3 тыс. за 60 шт.
- Производитель: Unipharm, Inc. (США)
- Активные компоненты: хондроитин и глюкозамин
Артра – новейшая разработка американских фармацевтов. Препарат восстанавливает фиброзно-хрящевой ткани, блокирует ферменты, которые разрушают межпозвонковые диски, снимает воспаление, боль. Под его влиянием улучшается синтез коллагена и протеогликанов, свойства синовиальной жидкости.
Артра запрещен при аллергии на компоненты препарата. Его нельзя пить, если проблемы с почками, фенилкетонурия. Средство осторожно назначают при сахарном диабете, астме, склонности к кровотечениям. Лекарство может вызывать понос, запор, метеоризм, боль в животе, головокружение.
Артру можно применять в составе комплексной терапии. Лекарство усиливает действие антиагрегантов и антикоагулянтов, совместим с глюкокортикостероидами. Он улучшает абсорбцию антибиотиков тетрациклиновой группы, снижает действие пенициллина.
Дона, Глюкозамин и Сустилак
- Цена: за 60 таблеток от 900 руб.
- Производители: Дона — Meda Pharma GmbH & Co.KG (Германия) / Глюкозамин -Unipharm, Inc. (США) / Сустилак — Celebrity Biopharma, Ltd. (Индия)
- Активный компонент: глюкозамин
Дона, Глюкозамин, Сустилак – препараты-аналоги, которые устраняют воспаление, улучшают качество синовиальной жидкости. Эти хондропротекторы при грыже поясничного отдела позвоночника стимулируют метаболизм в суставах. Они нормализуют отложение кальция в костной ткани, останавливают дегенерацию хряща.
О других методах лечения читайте в статье «Лечение межпозвоночной грыжи поясничного отдела без операции».
Препараты совместимы с парацетамолом, другими НПВС, глюкокортикостероидами. Они усиливают их противовоспалительный и обезболивающий эффект.
Структум
- Стоимость: 1,5 тыс. руб. за 60 шт.
- Производитель: Pierre Fabre (Франция)
- Активное вещество: хондроитин
Структум – препарат нового поколения, которое стимулирует регенерацию хряща, улучшая его метаболизм. Он снижает потерю кальция, что положительно сказывается на состоянии костной системы. Лекарство блокирует воспалительные процессы, улучшают подвижность суставов, устраняют болевой синдром.
Структум осторожно назначают при склонности к кровотечениям. Осложнения бывают редко в виде зуда, крапивницы, тошноты, рвоты. При комплексном лечении Структум усиливает действие непрямых антикоагулянтов, фибринолитиков, антиагрегантов.
Терафлекс
- Цена: от 1,2 тыс. руб. за 60 капсул
- Производитель: США
- Активные компоненты: глюкозамин и хондроитин
Терафлекс – средство новейшего поколения, которое стимулирует регенерацию хряща, предотвращает воспаление сустава. Он делает хрящ стойким к механическому воздействию, снимает боль. Он подавляет работу ферментов, которые вызывают деградацию хряща.
Терафлекс нельзя пить при:
- аллергии;
- фенилкетонурии;
- серьезных поражениях почек;
- беременности и лактации.
В редких случаях вызывает головокружение, тошноту, рвоту.
Раствор для употребления внутрь
Если не любите таблетки, можно купить Артракам, который выпускают в виде порошка для употребления внутрь. Продукт российского производителя ФармВилар содержит глюкозамин, а потому является жидким аналогом Доны и Сустилака. Пьют его 1 раз в сутки в течение 6 недель, затем 2 мес. – перерыв. Цена за 20 пак. по 1,5 г стартует от 715 руб.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
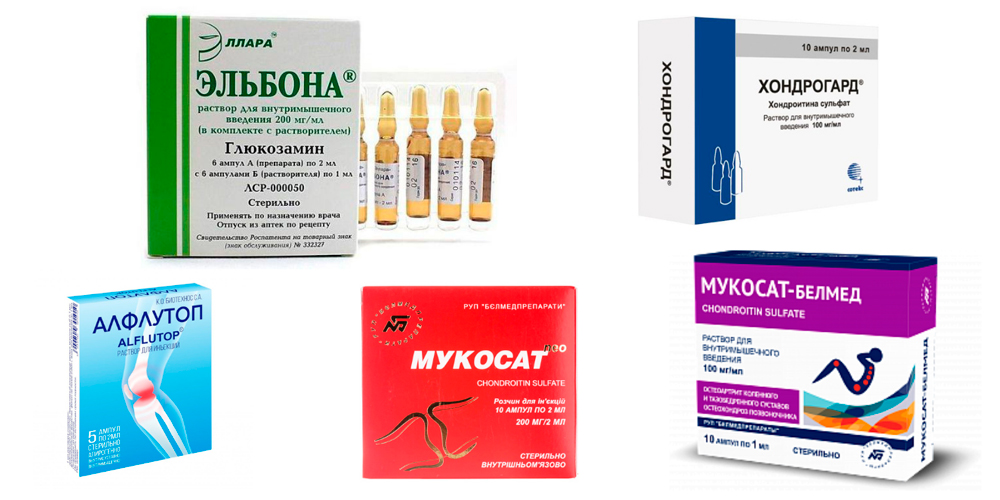
Инъекции
Хондропротекторы для позвоночника при грыже в уколах назначают, когда пользы от таблеток нет. Сначала врач прописывает внутримышечные уколы, в тяжелых случаях делают инъекцию в сустав. Лекарство напрямую попадает в кровь или сочленение, минуя пищеварительный тракт, поэтому вызывают меньше побочных эффектов. Из минусов – уколы должен делать только специалист.
Мукосат
- Цена: 5 амп. от 400 руб.
- Производитель: Синтез ОАО (Россия)
- Действующее вещество: глюкозамин и хондроитин
- Форма выпуска: раствор для в/м инъекций
Мукосат назначают при дегенеративных болезнях позвоночника. При серьезном повреждении хряща средство подойдет в качестве заместительной терапии. Мукосат вводят по 1 мл через день. Если лекарство переносится хорошо, на 4 день дозу увеличивают до 2 миллилитров. Терапевтический эффект заметен через 3 недели. Курс лечения – 25-30 инъекций, повторный курс через 6 месяцев.
Алфлутоп
- Стоимость: 10 амп. от 1 тыс. руб.
- Производитель: S.C. Zentiva (Румыния)
- Активные компоненты: биоактивный концентрат мелких морских рыб
- Форма выпуска: в/м и внутрисуставная инъекция
Афлутоп – продукт нового поколения, который содержит хондроитин, аминокислоты, калий, кальций и другие вещества, способствующие регенерации костей. Средство блокирует воспаление, боль, нормализует метаболизм в фиброзно-хрящевой ткани дисков.
Афлутоп применяют:
- Внутримышечно: 1 мл по 20 дней или 2 мл по 10 дней.
- Как внутрисуставную инъекции: 1-2 миллилитра каждые 3-4 дня. Курс лечения – 5-6 уколов.
Средство нельзя принимать при аллергии на компоненты препарата, морепродукты. Афлутоп не назначают беременным, кормящим матерям, людям до 18 лет.
Хондроитин сульфат
- Цена: 10 пакетиков от 210 руб.
- Производитель: Эллара МЦ (Россия)
- Активный компонент: хондроитин в виде порошка для инъекций
- Форма выпуска: в/м инъекция
Хондроитин сульфат – средство нового поколения, который снимает болевой синдром, защищает хрящ от разрушения. Он стимулирует синтез хондроцитов, останавливает дегенерацию сустава. Препарат хорошо влияет на кости, улучшая фосфорно-кальциевый обмен. Противопоказан при склонностях к тромбозу, кровоточивости, беременным, в период лактации.
Эльбона
- Цена: 6 амп. от 700 руб.
- Производитель: Эллара МЦ (Россия)
- Действующее вещество: глюкозамин
- Форма выпуска: в/м инъекция
Эльбона улучшает регенерацию костной и хрящевой ткани, подвижность суставов, снимает боль и воспаление. Среди противопоказаний – фенилкетонурия. Средство осторожно назначают при сердечной недостаточности, низком артериальном давлении. Во время лечения запрещено спиртное, надо ограничить прием сахара и жидкости.
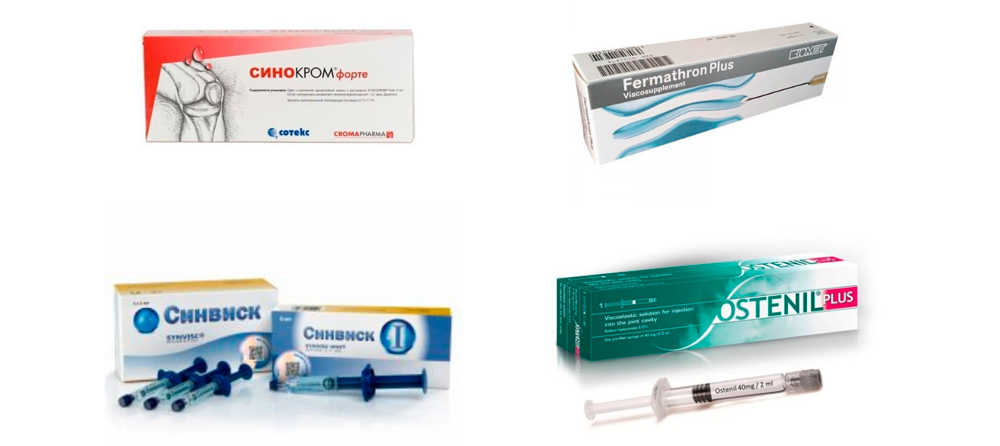
Заменители внутрисуставной жидкости
При дефиците синовиальной жидкости врач вводит в сустав специальный эндопротез, который являет собой аналог суставной смазки. В его основе – гиалуроновая кислота, которая после ввода равномерно покрывает сочленение. Суставная щель расширяется, грыжа начинает меньше давить на нервные окончания, снижая боль.
Содержимое ампул стерильно. Если упаковка была повреждена, средство нельзя вводить в сустав. Если после укола остался раствор, повторно применять его запрещено.
Заменители нельзя использовать с антисептиками, в составе которых четвертичные соли аммония, поскольку гиалуроновая кислота может выпасть в осадок.
Ферматрон
- Цена: от 2 тыс. руб. за 1 амп.
- Производитель: Hyaltech Ltd. (Англия)
Рекомендуемая доза – 3-5 инъекций раз в неделю. Длительность курса определяет врач. Эндопротез нельзя вводить в область, где проходят инфекционные процессы. С другими лекарствами совмещать не рекомендуется.
Синокром
- Стоимость: 1 амп. от 1,2 тыс. руб.
- Производитель: Croma Pharma (Германия)
Рекомендованный курс – 3-5 уколов по 1 инъекции в неделю, позволяет избавиться от боли на полгода. Препарат нельзя вводить при аллергии на его компоненты, бактериальном артрите. Комментарии от производителя о совместимости эндопротеза с другими внутрисуставными растворами отсутствуют.
Остенил
- Цена: 1 шт. от 1,5 тыс. руб.
- Производитель: TRB Chemedica AG (Германия)
Укол делают 1 раз в неделю не больше 5 раз, повторный курс через 6 месяцев. Сведения о совместимости Остенила с другими внутрисуставными жидкостями отсутствуют. Пациент может дополнительно принимать оральные анальгетики при сильной боли в первые дни лечения.
Синвиск
- Стоимость: 2 мл от 5 тыс. руб.; 6 мл от 15 тыс. руб.
- Производитель: Aventis Pharma (Россия)
Активный компонент, который содержит Синвик, называется гилан G-F 20 – биологический аналог гиалуронана. Препарат не оказывает общего действия, влияет только на поврежденный сустав.
Противопоказанием являются инфекция в зоне больного диска, его воспаление. Синвиск нельзя вводить в синовиальные ткани или капсулу сочленения – строго в суставное пространство.
Рекомендации пациентам
Лекарства для защиты суставов надо применять только с разрешения врача. Это препараты замедленного и длительного действия, поэтому нельзя ждать от них мгновенного результата.
Во время лечения пациент должен соблюдать такие инструкции:
- Не поднимать тяжести, не перегружать позвоночник.
- Следить за весом, при необходимости – похудеть.
- Хорошо одеваться, зимой носить теплую обувь, если ноги промокли, сразу переобуваться.
- Побольше двигаться, ходить пешком, заниматься ЛФК, когда нет обострения (острой боли).
- Не забывать отдыхать.
Ограничения к назначению и противопоказания
Абсолютным противопоказанием является аллергия на компоненты препарата. Почки отвечают за вывод лекарства из организма, поэтому при их тяжелой патологии средство лучше не принимать. Инъекции нельзя вводить в воспаленную зону, а также в область инфекции.
Нет данных, как влияют хондропротекторы при беременности, в период лактации, а также на подростков. Поэтому врачи не рекомендуют принимать препараты этим категориям населения.
Частые вопросы
Есть ли альтернатива/заменители хондропротекторов?
При каких еще заболеваниях применяют хондропротекторы?
Препараты назначают при всех болезнях, связанных с поражением суставов и хряща.
Бывают ли хондропротекторы в виде мазей?
Такие препараты есть (например Хондроитиновая мазь), но действуют они хуже, чем лекарства, употребляемые внутрь. Эффективность и фармакодинамика хондропротекторов наружного применения неизучена.
Литература:
- Dr Jason Theodosakis, Connaître, prévenir, soigner l’arthrose, éditions de Fallois, 1997
- Kahan, D.Uebelhart, F. De Vathaire, Arthrose et rhumatisme, février 2009, volume 60
- Никифоров А.С., Мендель О.И. Дегенеративные заболевания позвоночника, их осложнения и лечение // РМЖ. 2006
- Рациональная фармакотерапия ревматических заболеваний: Рук-во для практикующих врачей / Под общ. ред. В.А. Насоновой, Е.Л. Насонова. М.: Литтерра, 2003. Т. 3.
Оценка читателей
Таблетки, покрытые пленочной оболочкой, 5 мг, 10 мг
Одна таблетка содержит
активное вещество — оланзапин 5 мг, 10 мг,
вспомогательные вещества: лактозы моногидрат, гидроксипропилцеллюлоза, кросповидон, целлюлоза микрокристаллическая, магния стеарат,
состав оболочки: гипромеллоза, краситель mixture white YS-1-18027-A (гипромеллоза, титана диоксид (Е171), макроголь 400, полисорбат 80), воск для полировки, чернила Blue ink (шеллак, этанол безводный, спирт изопропиловый, спирт бутиловый, пропиленгликоль, аммония гидроксид, индигокармин (Е132)).
Таблетки, покрытые пленочной оболочкой белого цвета, круглой формы, с маркировкой «LILLY 4115» (для дозировки 5 мг) или «LILLY 4117» (для дозировки 10 мг) на одной стороне.
Психотропные препараты. Нейролептики (Антипсихотики). Дибензодиазепины и их производные. Оланзапин.
Код АТХ N05AH03
Фармакокинетика
Всасывание
После перорального приема оланзапин хорошо всасывается с достижением максимальной концентрации в плазме крови в течение 5 — 8 часов. Прием пищи не влияет на всасываемость оланзапина. Абсолютная биодоступность при приеме внутрь относительно внутривенного введения не определена.
Распределение
При концентрации в плазме от 7 до 1000 нг/мл с белками плазмы крови связывается около 93% оланзапина, в основном, с альбумином и с α1-кислотным-гликопротеином.
Биотрансформация
Оланзапин метаболизируется в печени в результате процессов конъюгации и окисления. Основным циркулирующим метаболитом является 10-N-глюкуронид, который не проникает через гематоэнцефалический барьер. Изоферменты CYP1A2 и CYP2D6 цитохрома Р450 участвуют в образовании N-десметил и 2-гидроксиметил метаболитов, которые проявляют значительно более низкую фармакологическую активность in vivo, чем при испытаниях оланзапина на животных. Основная фармакологическая активность препарата обусловлена исходным веществом – оланзапином.
Выведение
После приема внутрь у здоровых испытуемых средний конечный период полувыведения оланзапина варьировался в зависимости от возраста и пола.
У здоровых пожилых людей (старше 65 лет) по сравнению с пациентами моложе 65 лет, средний период полувыведения больше (51,8 по сравнению с 33,8 ч) и клиренс ниже (17,5 по сравнению с 18,2 л/час). Фармакокинетическая вариабельность, которая наблюдалась у пожилых пациентов, находилась в пределах, установленных для лиц моложе 65 лет. У 44 пациентов с шизофренией > старше 65 лет дозировка от 5 до 20 мг/сут. не вызвала каких-либо нехарактерных побочных эффектов.
Средний период полувыведения у женщин был несколько выше, чем у мужчин (36,7 и 32,3 ч), а клиренс ниже (18,9 и 27,3 л/ч, соответственно). Тем не менее, оланзапин в дозе 5-20 мг показал сопоставимый профиль безопасности у женщин (n=467) по сравнению с мужчинами (n=869).
Почечная недостаточность
У пациентов с тяжелыми нарушениями функции с клиренсом креатинина <10 мл/мин по сравнению с лицами с нормальной функцией почек достоверных различий в среднем периоде полувыведения (37,7 по сравнению с 32,4 ч) или клиренсе (21,2 по сравнению с 25,0 л/час) не установлено. Около 57% меченного радиоактивным изотопом оланзапина выводится через почки, в основном, в виде метаболитов.
Курильщики
У курящих лиц с незначительными нарушениями функции печени период полувыведения больше (39,3 ч) и клиренс ниже (18,0 л/ч), чем у некурящих без нарушения функции печени (48,8 ч и 14,1 л/час соответственно).
У некурящих и курящих субъектов (мужчины и женщины) удлинялся средний период полувыведения (38,6 часов по сравнению с 30,4 ч) и сокращался клиренс (18,6 по сравнению с 27,7 л/час).
Плазменный клиренс оланзапина ниже у пожилых пациентов по сравнению с пациентами моложе 65 лет, у женщин по сравнению с мужчинами, и у некурящих пациентов в сравнении с курящими. Однако, степень влияния возраста, пола и курения на изменения показателей периода полувыведения и клиренса мала по сравнению со степенью индивидуальных различий между пациентами.
В исследовании с участием лиц кавказской расы, а также японцев и китайцев различий в фармакокинетике оланзапина, связанных с расовой принадлежностью, не установлено.
Дети
Подростки (13-17 лет): Фармакокинетические показатели оланзапина схожи у подростков и взрослых. В клинических исследованиях средняя экспозиция оланзапина у подростков была приблизительно на 27% выше, чем у взрослых. Демографические различия между подростками и взрослыми пациентами включают в себя более низкую среднюю массу тела и меньшее количество курящих среди подростков. Такие факторы могли способствовать более высокой средней экспозиции, наблюдаемой у подростков.
Фармакодинамика
Фармакодинамическое действие
Оланзапин является антипсихотическим препаратом (нейролептиком), антиманиакальным и нормотимическим средством с широким фармакологическим спектром воздействия на ряд рецепторных систем.
В доклинических исследованиях установлено сродство оланзапина к ряду различных рецепторов (Ki < 100 nM) – серотониновым 5 HT2A/2C, 5 HT3, 5 HT6; допаминовым D1, D2, D3, D4, D5; холинергическим мускариновым рецепторам M1-M5; альфа-1-адренергическим рецепторам, а также H1-гистаминовым рецепторам. В исследованиях поведения животных оланзапин проявлял антагонизм по отношению к серотониновым 5НТ-рецепторам, допаминовым и холинергическим рецепторам. Оланзапин обладает более выраженным сродством in vitro к серотониновым 5HT2 рецепторам по сравнению с дофаминовыми D2 рецепторами и более выраженной активностью в отношении 5 HT2 по сравнению с D2 в исследованиях на живых организмах. По данным электрофизиологических исследований оланзапин селективно снижает возбудимость мезолимбических (А10) допаминергических нейронов и в то же время оказывает незначительное воздействие на стриарные нервные пути (А9), участвующие в регуляции моторных функций. Оланзапин снижает условный защитный рефлекс (тест, характеризующий антипсихотическую активность) в дозах более низких, чем дозы, вызывающие каталепсию (расстройство, отражающее побочное влияние на моторную функцию). В отличие от других антипсихотиков оланзапин усиливает противотревожный эффект при проведении анксиолитического теста.
Данные позитронно-эмиссионной томографии (ПЭТ) при испытаниях на здоровых добровольцах с приемом однократной пероральной дозы (10 мг) показали, что оланзапин обеспечивает преобладающее связывание рецепторов 5-ΗT2Α по сравнению с D2-рецепторами дофамина. Кроме того, данные однофотонной эмиссионной компьютерной томографии (ОФЭКТ) у больных шизофренией показали, что у пациентов, у которых был получен положительный ответ на оланзапин, связывание D2-рецепторов в области стриатума ниже, чем у пациентов, у которых был получен положительный ответ на другие антипсихотические препараты и рисперидон, но, в то же время, сравнима с реакцией пациентов на прием клозапина.
Клиническая эффективность
В двух плацебо-контролируемых и в двух из трех сравнительных контролируемых исследованиях с участием 2 900 больных шизофренией с позитивными и негативными симптомами показано, что оланзапин обеспечивает статистически достоверное уменьшение выраженности как позитивных, так и негативных симптомов.
В многонациональном двойном слепом сравнительном клиническом исследовании шизофрении, шизоаффективных расстройств и сопутствующих заболеваний, в которых участвовал 1481 пациент с различной степенью сопутствующих депрессивных симптомов (среднее базовое значение – 16,6 баллов по шкале Монтгомери-Асберга для оценки депрессии), перспективный вторичный анализ данных шкалы настроений от начала и до завершения исследования продемонстрировал статистически значимое улучшение (р=0,001), которое говорило в пользу оланзапина (-6,0) по сравнению с галоперидолом (-3,1).
У пациентов с маниакальными или смешанными эпизодами при биполярных расстройствах трехнедельный прием оланзапина продемонстрировал более высокую эффективность в отношении уменьшения выраженности маниакальных симптомов, чем прием плацебо и дивальпроат натрия (дивалпроекс). Оланзапин также показал сопоставимую с галоперидолом эффективность, выраженную как соотношение пациентов с симптоматической ремиссией мании и депрессии при приеме в течение 6 и 12 недель. В исследовании комбинированной, как минимум, двухнедельной терапии литием или вальпроатом добавление оланзапина в дозе 10 мг (комбинированная терапия с литием или вальпроатом) привело к более значительному снижению выраженности маниакальных симптомов, чем после шестинедельной монотерапии литием или вальпроатом.
В 12-месячном исследовании профилактики рецидивов у больных с маниакальным эпизодом, достигших ремиссии при помощи оланзапина, и затем рандомизированных на группы оланзапина или плацебо, оланзапин продемонстрировал статистически значимое превосходство над плацебо в первичной конечной точке биполярного рецидива. Оланзапин также показал статистически значимое преимущество перед плацебо с точки зрения профилактики развития рецидивов маниакальных или депрессивных эпизодов.
Во втором 12-месячном исследовании профилактики рецидивов у больных с маниакальным эпизодом, достигших ремиссии при помощи комбинации оланзапина и лития, и далее рандомизированных на группы оланзапина или лития, оланзапин статистически не уступал литию в первичной конечной точке рецидива биполярного расстройства (оланзапин 30,0 %, литий 38,3 %, р=0,055).
В 18-месячном исследовании комбинированной терапии у больных с маниакальными или смешанными эпизодами, состояние которых было стабилизировано оланзапином в сочетании с приемом таких нормотимиков, как литий или вальпроат, долгосрочная комбинированная терапия оланзапином с литием или вальпроатом не показала статистически значительного превосходства над монотерапией литием или вальпроатом с точки зрения отсрочки рецидивов биполярного расстройства, определенной в соответствии с синдромными (диагностическими) показателями.
Дети
Опыт применения у пациентов подросткового возраста (от 13 до 17 лет) ограничен данными об эффективности кратковременного применения у больных шизофренией (6 недель) и биполярным расстройством (3 недели), менее чем у 200 подростков. Оланзапин применяли в адаптируемых дозах, начиная с 2,5 в пределах до 20 мг в сутки. Во время терапии оланзапином увеличение массы тела было более значимым, чем у взрослых. Магнитуда изменения общего холестерина натощак, ЛПНП, триглицеридов и пролактина у подростков была больше, чем у взрослых. Данные о сохранении эффекта отсутствуют, а данные о долгосрочной безопасности – ограничены. Информация о безопасности длительного применения ограничивается данными открытых и неконтролируемых исследований.
Взрослые
— для лечения шизофрении
— для поддерживающей терапии пациентов, чувствительных к препарату на начальном этапе.
— для лечения маниакальных эпизодов средней и тяжелой степени тяжести
— для профилактики рецидивов у пациентов с биполярным расстройством у пациентов, у которых наблюдалась эффективность применения оланзапина при лечении маниакального эпизода.
Взрослые
Шизофрения: Рекомендуемая начальная доза оланзапина составляет 10 мг/сутки.
Маниакальный эпизод: Начальная доза составляет 15 мг в виде однократной суточной дозы в виде монотерапии или 10 мг в сутки в режиме комбинированной терапии.
Профилактика рецидивов у пациентов с биполярным расстройством: Рекомендуемая начальная доза составляет 10 мг в сутки. Пациентам, принимающим оланзапин для лечения маниакального эпизода, следует продолжать терапию в тех же дозах для предотвращения рецидива. При возникновении нового маниакального, смешанного или депрессивного эпизода следует продолжать лечение оланзапином (с подбором оптимальной дозы в случае необходимости) дополнительной терапией для лечения аффективного расстройства, при наличии клинических показаний. Во время лечения шизофрении, маниакального эпизода и предотвращения рецидивов при биполярном расстройстве возможна последующая корректировка суточной дозы в пределах от 5 до 20 мг в сутки с учетом индивидуального клинического состояния больного.
Увеличение рекомендуемой начальной дозы возможно только после тщательной повторной клинической оценки и осуществляется, как правило, с интервалом не менее 24 часов.
Оланзапин можно принимать вне зависимости от приема пищи, поскольку она не влияет на абсорбцию. При прекращении терапии оланзапином дозу следует снижать постепенно.
Особые категории пациентов
Пациенты пожилого возраста
В большинстве случаев снижение начальной дозы (до 5 мг в сутки) не требуется, однако может потребоваться при назначении препарата пациентам в возрасте от 65 лет и старше при наличии клинических факторов.
Пациенты с нарушением функции почек и (или) печени
Таким пациентам следует назначать сниженную начальную дозу в 5 мг. В случаях умеренной печеночной недостаточности (класса А или В по классификации циррозов печени по Чайлд-Пью) начальная доза должна составлять 5 мг, а увеличивать дозу следует с осторожностью.
Курильщики
У некурящих пациентов коррекции начальной дозы и дальнейшей дозировки препарата по сравнению с курящими пациентами не требуется. Курение может ускорить метаболизм оланзапина. Рекомендуется осуществлять клиническое наблюдение за курящими пациентами и, в случае необходимости, рассмотреть возможность увеличения дозы оланзапина.
Следует уменьшить начальную дозу при наличии более одного фактора, который может привести к замедлению метаболизма (женщины, пожилые, некурящие пациенты). Для таких пациентов при повышении дозы, если это показано, следует соблюдать осторожность.
Дети
Оланзапин не рекомендуется применять у детей и подростков в возрасте до 18 лет в связи с отсутствием данных о безопасности и эффективности. В краткосрочных исследованиях применения препарата у подростков отмечалась более выраженная магнитуда увеличения массы тела, изменение уровней липидов и пролактина, по сравнению с данными, полученными в исследованиях с участием взрослых пациентов.
Обзор профиля безопасности
Взрослые
Наиболее частыми побочными реакциями (наблюдались у ≥1 % пациентов) при применении оланзапина в клинических исследованиях были: сонливость, набор веса, эозинофилия, повышение уровней пролактина, холестерина, глюкозы и триглицеридов, глюкозурия, повышение аппетита, головокружение, акатизия, паркинсонизм, лейкопения, нейтропения, дискинезия, ортостатическая гипотензия, антихолинергические эффекты, преходящее бессимптомное повышение активности печеночных аминотрансфераз, сыпь, астения, утомляемость, лихорадка, боль в суставах, повышение уровней щелочной фосфатазы, гамма глутамилтрансферазы, мочевой кислоты, креатинфосфокиназы и отеки.
Побочные реакции по всем лекарственным формам препарата, зарегистрированные в клинических исследованиях и/или при постмаркетинговом наблюдении чаще, чем в единичных случаях, перечислены ниже в соответствии со следующей градацией: очень часто (≥1/10), часто (≥1/100, <1/10), иногда (≥1/1000, <1/100), редко (≥1/10000, <1/1000), крайне редко (<1/10000), частота неизвестна (невозможно оценить исходя из имеющихся данных).
Очень часто
— увеличение веса1
— повышение уровня пролактина в плазме крови8
— ортостатическая гипотензия10
— сонливость
Часто
— эозинофилия, лейкопения10 (включая нейтропению10)
— транзиторное асимптоматическое повышение печеночных аминотрансфераз (АЛТ, АСТ), особенно на ранних этапах лечения
— увеличение уровня щелочной фосфатазы (ЩФ)10
— увеличение уровня холестерина2,3
— увеличение уровня триглицеридов2,5
— увеличение уровня глюкозы4
— увеличение уровня гамма-глутамилтрансферазы10
— увеличение уровня мочевой кислоты10
— увеличение уровня креатинфосфокиназы11
— глюкозурия
— повышение аппетита
— головокружение
— акатизия6
— паркинсонизм6
— дискинезия6
— умеренные транзиторные антихолинергические эффекты, включая запор и сухость во рту
— эректильная дисфункция у мужчин, снижение либидо у мужчин и женщин
— сыпь
— астения, повышенная утомляемость
— отеки
— лихорадка10
— артралгия9
Иногда
— гиперчувствительность11
— развитие или обострение сахарного диабета, иногда связанное с кетоацидозом или комой, включая несколько летальных исходов11
— судороги при наличии в большинстве случаев приступов в анамнезе или факторов риска развития судорог11
— синдром беспокойных ног
— дистония (включая движения глазного яблока)11
— поздняя дискинезия11
— брадикардия, удлинение интервала QTc
— вздутие живота9
— амнезия9
— дизартрия
— повышенная реакция фоточувствительности
— носовое кровотечение9
— тромбоэмболия (в т.ч. тромбоэмболия легочной артерии и тромбоз глубоких вен)
— алопеция
— недержание мочи, задержка мочи, затрудненное мочеиспускание11
— повышение уровня общего билирубина
— аменорея, увеличение молочных желез, галакторея у женщин, гинекомастия/увеличение грудных желез у мужчин
Редко
— гепатит (включая печеночно-клеточное, холестатическое или смешанное повреждение печени)11
— тромбоцитопения11
— гипотермия12
— злокачественный нейролептический синдром12
— синдром отмены7,12
— желудочковая тахикардия/фибрилляция, внезапная смерть11
— панкреатит11
— рабдомиолиз11
— приапизм12
Частота неизвестна
— синдром отмены у новорожденных
— синдром лекарственной гиперчувствительности с эозинофилией и системными симптомами (DRESS-синдром)
1 Клинически значимое увеличение массы тела наблюдалось во всех категориях индекса массы тела (ИМТ), определенного на момент начала испытаний. После краткосрочного лечения (средней продолжительностью 47 дней) увеличение массы тела на ≥7 %, по сравнению с исходной, отмечалось очень часто (22,2%), на ≥15% часто (4,2%) и на ≥25% иногда (0,8%). При длительном воздействии (не менее 48 недель) пациенты очень часто набирали ≥7%, ≥15% и ≥25% от их исходного веса тела (64,4%, 31,7% и 12,3% соответственно).
2 Среднее повышение значений липидного профиля натощак (общий холестерин, холестерин ЛПНП и триглицериды) было более выраженным у пациентов, у которых отсутствовали признаки дисрегуляции липидов до начала лечения.
3 Измеренный натощак нормальный уровень в начале исследования (<5,17 ммоль/л) поднялся до высокого (>6,2 ммоль/л). Очень часто наблюдалось изменение общих уровней холестерина натощак от исходных пороговых значений (≥ 5,17 — < 6,2 ммоль/л) до высоких (≥ 6,2 ммоль/л).
4 Измеренный натощак нормальный уровень в начале исследования (<5,56 ммоль/л) поднялся до высокого (>7 ммоль/л). Очень часто – изменения уровня глюкозы крови (при взятии анализа натощак) от пороговых значений в начале исследования (>5,56-<7 ммоль/л) до высоких (>7 ммоль/л).
5 Измеренный натощак нормальный уровень в начале исследования (<1,69 ммоль/л) поднялся до высокого (>2,26 ммоль/л). Очень часто наблюдалось изменение уровня триглицеридов натощак — с исходных пороговых значений (≥ 1,69 ммоль/л — < 2,26 ммоль/л) до высоких (≥ 2,26 ммоль/л).
6 В клинических испытаниях частота развития паркинсонизма и дистонии у пациентов, получавших оланзапин, была номинально выше, но статистически не отличались от плацебо. Паркинсонизм, акатизия и дистония при терапии оланзапином наблюдались реже по сравнению с титрованными дозами галоперидола. Поскольку подробная информация о предшествующих случаях острых и поздних экстрапирамидных поражений отсутствует, в настоящее время невозможно сделать заключение о том, что оланзапин реже вызывает позднюю дискинезию и/или другие поздние экстрапирамидные синдромы.
7 При резкой отмене оланзапина были зарегистрированы такие острые симптомы, как потливость, бессонница, тремор, беспокойство, тошнота и рвота.
8 В клинических испытаниях продолжительностью вплоть до 12 недель у пациентов с нормальным уровнем пролактина, получавших оланзапин, концентрации пролактина в плазме крови превысили верхний предел нормального диапазона приблизительно на 30 %. У большинства этих пациентов изменения были умеренными и не достигли двукратного превышения верхнего порога нормального диапазона.
9 Оценка побочных реакций из интегрированной базы данных клинических исследований оланзапина.
10 Оценка показателей из интегрированной базы данных клинических исследований оланзапина.
11 Побочные реакции, о которых сообщалось спонтанно в постмаркетинговый период. Частота побочных реакций определялась из интегрированной базы данных клинических исследований оланзапина.
12 Побочные реакции, о которых сообщалось спонтанно в постмаркетинговый период. Частота побочных реакций оценена в верхнем пределе 95 % доверительного интервала из интегрированной базы данных клинических исследований оланзапина.
Длительный прием (не менее 48 недель)
С течением времени увеличивалась доля пациентов, у которых проявились негативные клинически значимые изменения массы тела, уровней глюкозы, содержания общего холестерина/холестерина липопротеинов низкой плотности/холестерина липопротеинов высокой плотности или триглицеридов. У взрослых пациентов, завершивших 9-12 месячный курс терапии, темпы повышения среднего уровня глюкозы крови замедлились примерно через 6 месяцев.
Дополнительная информация о применении препарата в особых группах пациентов
В клинических исследованиях с вовлечением пожилых пациентов с деменцией лечение оланзапином было ассоциировано с более высокой частотой летального исхода и цереброваскулярных побочных реакций по сравнению с плацебо. Очень часто применение оланзапина в этой группе пациентов приводило к нарушениям походки и падениям. Часто наблюдались такие нежелательные явления, как пневмония, повышенная температура тела, летаргия, эритема, зрительные галлюцинации и недержание мочи.
В клинических исследованиях с вовлечением больных с психозом, обусловленным воздействием лекарственных средств (агонистов дофаминовых рецепторов) при болезни Паркинсона, на фоне применения оланзапина нередко сообщалось об ухудшении симптоматики паркинсонизма и галлюцинациях (чаще, чем в группе плацебо).
В одном клиническом исследовании у пациентов с биполярным расстройством, получавших терапию оланзапином в сочетании с вальпроатом, отмечалось развитие нейтропении (4,1%); потенциальным фактором, способствующим развитию данного явления, могли быть высокие уровни вальпроата в плазме крови. Применение оланзапина с препаратами лития или вальпроатом привело к увеличению количества случаев (>10%) тремора, сухости во рту, повышению аппетита и повышению массы тела. Также часто регистрировались нарушения речи. В первые 6 недель комбинированной терапии с литием или вальпроатом натрия у ³ 17,4 % пациентов масса тела увеличилась на ≥7 % по сравнению с исходной (до 6 недель). У 39,9 % пациентов длительная терапия оланзапином (до 12 мес.) с целью профилактики рецидивов биполярного расстройства сопровождалась увеличением массы тела на ≥7 % по сравнению с исходной.
Дети
Оланзапин не показан к применению для лечения детей и подростков в возрасте до 18 лет. Несмотря на отсутствие клинических исследований по сравнению применения оланзапина у подросков и взрослых, данные, полученные в исследовании его применения у подростков, были сопоставимы с данными, полученными в исследованиях взрослых.
В следующей таблице представлен обзор нежелательных реакций, которые у подростков (13-17 лет) регистрировались чаще, чем у взрослых, или нежелательных реакций, которые были выявлены только в краткосрочных клинических исследованиях применения оланзапина у подростков. Клинически значимое увеличение массы тела (≥ 7%) у подростков отмечается чаще, чем у взрослых при сопоставимых экспозициях. Магнитуда увеличения массы тела и доля пациентов подросткового возраста, у которых было отмечено клинически значимое увеличение массы тела, были выше при длительном применении (не менее 24 недель), чем при кратковременном применении.
В каждой категории частоты побочные реакции представлены в порядке уменьшения их тяжести. Побочные реакции перечислены в соответствии со следующей градацией: Очень часто (≥ 1/10), часто (≥ 1/100 до < 1/10).
|
Нарушения со стороны обмена веществ и питания: Очень часто: Увеличение массы тела13, повышение уровня триглицеридов 14, повышенный аппетит. Часто: Повышение уровня холестерина15 |
|
Нарушения со стороны нервной системы. Очень часто: Седация (включая включая гиперсомнию, летаргию, сонливость). |
|
Нарушения со стороны желудочно-кишечного тракта Часто: Сухость во рту |
|
Нарушения со стороны печени и желчевыводящих путей Очень часто: Повышение уровней печеночных аминотрансфераз (АЛТ, АСТ;). |
|
Отклонения результатов лабораторных исследований от нормы: Очень часто: Снижение общего уровня билирубина, повышение уровня ГГТ, повышение уровня пролактина в плазме16. |
13 После краткосрочного лечения (средняя продолжительность 22 недели), увеличение исходной массы тела (кг) на ≥ 7 % отмечалось очень часто (40,6 %), увеличение массы тела на ≥ 15 % и ≥ 25 % по сравнению с исходной отмечалось часто (7,1 % и 2,5 % пациентов, соответственно). При длительном применении (не менее 24 недель) у 89,4 % пациентов увеличение массы тела составило ≥ 7 %, у 55,3 % пациентов ≥ 15 % и у 29,1 % масса тела увеличилась на ≥ 25 % по сравнению с исходной.
14 Наблюдалось у пациентов с нормальным исходным уровнем натощак (<1,016 ммоль/л), который затем повышался до высокого (>1,467 ммоль/л), а изменение уровня триглицеридов натощак с исходных пороговых значений (≥ 1,016 ммоль/л — < 1,467 ммоль/л) до высокого (≥ 1,467 ммоль/л) наблюдалось очень часто.
15 Изменения общих уровней холестерина натощак от нормальных на начало применения (<4,39 ммоль/л) до высоких (≥5,17 ммоль/л) наблюдались часто. Очень часто – изменения содержания общего холестерина (при взятии анализа крови натощак) от пороговых значений в начале исследования (>4.39-<5,17 ммоль/л) до высоких (>5,17 ммоль/л).
16 Повышение плазменных уровней пролактина было зарегистрировано у 47,4% пациентов подросткового возраста.
Сообщения о подозреваемых нежелательных реакциях
Сообщения о подозреваемых побочных реакциях после регистрации лекарственного средства важны. Это позволяет продолжать мониторинг баланса польза/риск применения лекарственного средства. Лица, занятые в сфере здравоохранения, должны сообщать обо всех подозреваемых лекарственных реакциях через национальные системы оповещения регуляторных органов.
— повышенная чувствительность к любому из компонентов препарата
— наличие риска развития закрытоугольной глаукомы
Исследования лекарственных взаимодействий проводились только среди взрослых.
Потенциальные лекарственные взаимодействия, влияющие на оланзапин
Поскольку оланзипин метаболизируется ферментом CYP1A2, вещества, которые могут, в частности, индуцировать или ингибировать данный изофермент, могут влиять на фармакокинетические параметры оланзапина.
Индукторы CYP1A2
Метаболизм оланзапина может усиливаться у курящих пациентов или при одновременном приеме карбамазепина, что может привести к снижению концентрации оланзапина в крови. Наблюдалось лишь незначительное или умеренное повышение клиренса оланзапина. Клинические последствия, вероятно, будут ограничены, однако рекомендуется клиническое наблюдение, т.к. некоторые случаи требуют повышения дозы препарата.
Ингибиторы CYP1A2
Флувоксамин – специфический ингибитор CYP1A2 – значительно ухудшает метаболизм оланзапина. Среднее повышение Cmax оланзапина после приема флувоксамина у некурящих женщин составило 54%, а у курящих мужчин – 77%. Среднее увеличение AUC оланзапина у этих категорий пациентов составило соответственно 52% и 108%. У пациентов, принимающих флувоксамин или любой другой ингибитор CYP1A2 (например, ципрофлоксацин), терапию оланзапином рекомендуется начинать с меньших доз. Уменьшение дозы оланзапина также может потребоваться в случае добавления к терапии ингибиторов CYP1A2.
Снижение биодоступности
Активированный уголь снижает биодоступность оланзапина при пероральном приеме на 50–60%, поэтому его следует принимать не менее чем за 2 ч до или после приема оланзапина.
Флуоксетин (ингибитор CYP 2D6), однократная доза магний- или алюминий содержащих антацидов или циметидин не оказывают значительного влияния на фармакокинетику оланзапина.
Потенциальная способность оланзапина влиять на другие лекарственные средства.
Оланзапин может ослаблять действие прямых и непрямых агонистов дофаминовых рецепторов.
В условиях in vitro оланзапин не ингибирует основные изоферменты CYP450 (например, 1А2, 2D6, 2С9, 2С19, ЗА4). Следовательно, возникновение каких-либо особых взаимодействий маловероятно, о чем свидетельствуют данные исследований на живых организмах, в которых было установлено, что оланзапин не подавляет метаболизм следующих активных субстанций: трициклические антидепрессанты (представляющие преимущественно метаболический путь CYP2D6), варфарин (CYP2C9), теофиллин (CYP1A2) или диазепам (CYP3A4 и 2C19).
Не выявлено взаимодействия при одновременном применении с литием или бипериденом.
Терапевтический мониторинг содержания вальпроевой кислоты в плазме показал, что при одновременном назначении с оланзапином изменений доз вальпроевой кислоты не требуется.
Общая активность в отношении ЦНС
Следует проявлять осторожность при применении препарата у лиц, употребляющих алкоголь и принимающих лекарственные препараты, которые могут вызвать угнетение ЦНС.
Оланзапин не рекомендован для одновременного применения с антипаркинсоническими лекарственными средствами у больных с болезнью Паркинсона и деменцией.
Интервал QТс
Следует соблюдать осторожность при применении оланзапина с лекарственными средствами, удлиняющими интервал QTc.
Во время терапии антипсихотическими препаратами достижение улучшения клинического состояния пациента может занять от нескольких дней до нескольких недель. В этот период необходимо тщательно наблюдать за состоянием пациентов.
Поведенческие расстройства и/или психозы, связанные с деменцией
Оланзапин не рекомендован к применению у пациентов с психозом и (или) нарушениями поведения на фоне деменции в связи с увеличением смертности и риска острого нарушения мозгового кровообращения. Было отмечено двукратное увеличение смертности среди пациентов, получавших оланзапин, по сравнению с пациентами из группы плацебо (3,5 % против 1,5 %, соответственно) во время плацебо-контролируемых клинических испытаний (продолжительностью 6-12 недель) среди пожилых пациентов (средний возраст 78 лет) с психозами, вызванными деменцией, и/или нарушениями поведения. Увеличение смертности не было связано с дозировкой оланзапина (средняя доза 4,4 мг) и продолжительностью лечения. Факторы риска, которые, возможно, предрасполагают к повышенной смертности среди пациентов этой группы включают возраст старше 65 лет, дисфагию, седативный эффект, недоедание и обезвоживание, патологии легких (например, пневмония при наличии аспирации или без нее), или сочетанное применение с бензодиазепинами. Однако уровень смертности в группе, принимавшей оланзапин, был выше, чем в группе плацебо, независимо от наличия этих факторов риска.
В тех же клинических испытаниях были зарегистрированы цереброваскулярные побочные эффекты (ЦПЭ, например, инсульты, транзиторные ишемические атаки), в том числе со смертельным исходом. Частота ЦПЭ у пациентов, получавших лечение оланзапином, была в три раза выше, чем у пациентов, получавших плацебо (1,3 % по сравнению с 0,4 %, соответственно). У всех больных, получавших лечение оланзапином и плацебо и перенесших цереброваскулярные побочные эффекты, имелись факторы риска. Возраст старше 75 лет и мультиинфарктная/смешанная деменция были определены в качестве факторов риска появления ЦПЭ в связи с приемом оланзапина. В этих испытаниях эффективность оланзапина не установлена.
Болезнь Паркинсона
Не рекомендуется назначать оланзапин для лечения психозов, ассоциированных с дофаминовыми агонистами, у пациентов с болезнью Паркинсона. В клинических исследованиях очень часто регистрируются случаи ухудшения симптоматики болезни Паркинсона и галлюцинаций, гораздо чаще, чем у пациентов, получающих плацебо, при том, что эффективность оланзапина в лечении психотических симптомов была не намного выше, чем у плацебо. В этих исследованиях от пациентов требовалось, чтобы на начальной стадии они принимали самые низкие эффективные дозы противопаркинсонических лекарственных средств (агонисты дофаминовых рецепторов) и на протяжении всего исследования не меняли свои противопаркинсонические лекарственные средства и лекарственные формы. Прием оланзапина начинали на уровне 2,5 мг в сутки, и на основании выводов исследователей доводили до максимума в 15 мг в сутки.
Злокачественный нейролептический синдром (ЗНС).
ЗНС – это потенциально опасное для жизни состояние, связанное с приёмом антипсихотиков. При лечении оланзапином также сообщалось о редких случаях развития ЗНС. Клинические проявления ЗНС включают значительное повышение температуры тела, ригидность мускулатуры, изменение психического статуса и вегетативные нарушения (неровный пульс или нестабильное АД, тахикардия, повышенное потоотделение, сердечные аритмии). Дополнительные признаки могут включать повышение уровня креатинфосфокиназы, миоглобинурию (рабдомиолиз) и острую почечную недостаточность. Клинические проявления ЗНС или значительное повышение температуры тела без других симптомов ЗНС требуют отмены всех нейролептиков, включая оланзапин.
Гипергликемия и сахарный диабет.
Гипергликемия и/или развитие или обострение сахарного диабета, связанные с кетоацидозом или диабетической комой, включая фатальные исходы, выявляются у больных нечасто. В некоторых случаях сообщается о том, что сначала увеличивается масса тела, что может являться предрасполагающим фактором.
В соответствии с руководством по принципам применения нейролептиков рекомендуется проводить соответствующий клинический мониторинг, например, измерение уровня глюкозы в крови до начала лечения, через 12 недель после начала лечения оланзапином и затем ежегодно. Пациентам, получающим любые нейролептики, в том числе Зипрексу®, рекомендовано тщательное наблюдение на предмет выявления признаков и симптомов гипергликемии (таких как полидипсия, полиурия, полифагия и слабость), а пациентам с диабетом 1 типа и больным с факторами риска развития диабета 1 типа показан регулярный мониторинг с целью выявления признаков ухудшения контроля глюкозы. Следует регулярно следить за весом пациентов, например, до начала лечения, через 4, 8 и 12 недель после начала лечения оланзапином, и затем ежеквартально.
Влияние на липидный обмен
В плацебо-контролируемых клинических испытаниях у пациентов, получавших оланзапин, были отмечены нежелательные изменения показателей липидного обмена. У пациентов с дислипидемией или высоким риском развития дислипидемии изменение показателей липидов должно корректироваться соответствующими клиническими действиями. В соответствии с принципами применения нейролептиков необходимо регулярно определять липидный профиль пациентов, принимающих любые антипсихотические средства, в том числе Зипрексу®, например, до начала лечения, через 12 недель после начала лечения оланзапином и далее каждые 5 лет.
Антихолинергическая активность
Оланзапин в условиях in vitro проявлял антихолинергическую активность, в клинических испытаниях оланзапина отмечалась низкая частота возникновения связанных с такой активностью нежелательных явлений. Однако, поскольку опыт применения оланзапина у больных с сопутствующими заболеваниями ограничен, рекомендуется проявлять осторожность при назначении его пациентам с клинически значимой гипертрофией предстательной железы или паралитической непроходимостью кишечника и сходными состояниями.
Нарушения функции печени
На ранних этапах терапии прием препарата сопровождался преходящим, асимптоматическим повышением уровней печеночных трансаминаз (АСТ и АЛТ). Особая осторожность необходима при повышении уровней АСТ и/или АЛТ у больных с недостаточностью функции печени, с ограниченным функциональным резервом печени или у пациентов, получающих потенциально гепатотоксические препараты. В случаях диагностированного гепатита (в том числе гепатоцеллюлярное, холестатическое или смешанное поражение печени) лечение оланзапином должно быть прекращено.
Нейтропения
Следует соблюдать осторожность у пациентов с низким содержанием лейкоцитов и/или нейтрофилов, связанным с любыми причинами, в том числе с приемом лекарственных препаратов, которые вызывают нейтропению, угнетением функции костного мозга, обусловленным сопутствующими заболеваниями, лучевой или химиотерапией в анамнезе, а также гиперэозинофилией или миелопролиферативным заболеванием. В редких случаях нейтропения была зарегистрирована при одновременном применении оланзапина и вальпроата.
Синдром отмены
При резком прекращении лечения оланзапином в редких случаях развиваются следующие симптомы: потливость, бессонница, тремор, тревога, тошнота или рвота (> 0,01 % и <0,1 %).
Влияние на интервал QT
В клинических исследованиях перорального применения препарата клинически значимое увеличение интервала QT (Коррекция интервала QT по формуле Фридерика [QTcF] ≥ 500 миллисекунд [мсек] в любой момент времени после начала лечения у пациентов с исходным QTcF < 500 мсек) нечасто отмечалось – у 0,1%-1% пациентов, получавших оланзапин, при этом существенных различий между количеством случаев развития сопутствующих кардиологических явлений по сравнению с плацебо не выявлено. Тем не менее, при комбинированном лечении с другими препаратами, которые достоверно вызывают удлинение интервала QT, следует назначать оланзапин с осторожностью, особенно пожилым пациентам, пациентам с врожденным синдромом удлиненного интервала QT, пациентам с хронической сердечной недостаточностью, с гипертрофией сердечной мышцы, гипокалиемией или гипомагниемией.
Тромбоэмболия
В редких случаях сообщалось о связи по времени между терапией оланзапином и возникновением венозного тромбоза (> 0,1 % и <1 %). Причинно-следственная связь между развитием венозной тромбоэмболии и приемом оланзапина не установлена. Пациенты с шизофренией предрасположены к развитию венозной тромбоэмболии, в связи с чем необходимо идентифицировать и принять превентивные меры для предупреждения возникновения всех возможных факторов риска венозной тромбоэмболии, к числу которых может относиться, например, иммобилизация (неподвижность) пациентов.
Общая активность в отношении ЦНС
Учитывая тот факт, что оланзапин в основном воздействует на ЦНС, следует проявлять осторожность при сочетанном применении оланзапина с другими препаратами, влияющими на ЦНС, и алкоголем. Поскольку в условиях in vitro оланзапин проявляет антагонизм в отношении дофаминовых рецепторов, он может ослаблять действие прямых и непрямых агонистов дофаминовых рецепторов.
Эпилептические припадки
Оланзапин следует применять с осторожностью у больных с эпилептическими припадками в анамнезе или подверженных воздействию факторов риска снижения порога судорожной готовности. Эпилептические припадки у больных, получавших лечение оланзапином, отмечаются нечасто. В большинстве из этих случаев было отмечено наличие эпилептических припадков в анамнезе или подверженность воздействию факторов риска припадков.
Поздняя дискинезия
В сравнительных исследованиях препарата продолжительностью 1 год и менее лечение оланзапином достоверно реже сопровождалось развитием дискинезии, требующей медикаментозной коррекции. Однако при длительной терапии оланзапином риск поздней дискинезии повышается, и поэтому, в случае появления признаков и симптомов поздней дискинезии рекомендуется снижение дозы или отмена оланзапина. Симптомы поздней дискинезии могут проявляться или нарастать и после отмены препарата.
Постуральная гипотензия
В клинических испытаниях оланзапина постуральная гипотензия у пожилых больных наблюдалась нечасто. Пациентам старше 65 лет рекомендуется регулярный контроль артериального давления.
Внезапная сердечная смерть
В период постмаркетингового наблюдения за оланзапином сообщалось о случаях внезапной остановки сердца у пациентов, принимавших оланзапин. В ретроспективном наблюдательном когортном исследовании риск предполагаемой внезапной сердечной смерти у пациентов, получавших оланзапин, примерно в два раза превышал таковой у пациентов, не принимавших нейролептики. В исследовании риск при приеме оланзапина был сопоставим с риском при лечении атипичными антипсихотиками, включенными в объединенный анализ.
Дети
Оланзапин не показан к применению при лечении детей и подростков. В исследованиях применения оланзапина у пациентов в возрасте 13-17 лет у пациентов наблюдались различные нежелательные реакции, включая увеличение массы тела, изменение метаболических показателей и повышение уровней пролактина.
Лактоза
Таблетки Зипрекса® содержат в составе лактозу. Данный препарат не следует применять у пациентов с редкими наследственными проблемами непереносимости галактозы, дефицитом Lapp лактазы или глюкозо-галактозной мальабсорбцией.
Беременность
Адекватных и строго контролируемых клинических исследований безопасности применения оланзапина при беременности не проводилось. Пациентов следует предупредить о необходимости информировать своего врача в случае наступления или планирования беременности во время лечения оланзапином. Из-за ограниченного применения оланзапина при беременности у людей оланзапин следует применять, только если ожидаемая польза для матери оправдывает потенциальный риск для плода.
У новорожденных, подвергшихся воздействию нейролептиков (в том числе оланзапина) в течение III триместра беременности, имеется риск развития побочных реакций, включая экстрапирамидальные симптомы и/или абстинентный синдром, которые в послеродовом периоде могут различаться по тяжести и длительности течения. Получены сообщения о случаях ажитации, артериальной гипертонии, гипотензии, тремора, сонливости, угнетения дыхания и нарушений питания. В связи с чем, новорожденные должны находиться под тщательным наблюдением.
Грудное вскармливание
В испытаниях с участием здоровых женщин было выявлено, что оланзапин выделяется в грудное молоко. Средняя дозировка (мг/кг), получаемая ребенком при достижении равновесной концентрации у матери, составляла 1.8 % дозы оланзапина матери (мг/кг). Не рекомендуется кормление грудью на фоне терапии оланзапином.
Репродуктивная функция
Влияние на репродуктивную функцию неизвестно.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами.
Испытания по оценке воздействия на способность управлять автомобилем и механизмами не проводились. Следует проявлять осторожность при управлении потенциально опасными механическими средствами, включая автомобиль, поскольку оланзапин вызывает сонливость и головокружение.
Признаки и симптомы
Очень часто (>10 %) – тахикардия, возбуждение/агрессия, дизартрия, различные экстрапирамидные симптомы, нарушения сознания, варьирующие от заторможенности до комы.
Другие значимые с медицинской точки зрения последствия передозировки включают делирий, судороги, кому, злокачественный нейролептический синдром, угнетение дыхания, аспирацию, повышение или снижение АД, сердечные аритмии (реже чем в 2 % случаев) и остановку сердца и дыхания. Были зафиксированы смертельные исходы в результате острой передозировки после приема 450мг оланзапина, однако в некоторых случаях летальный исход не наступал и после перорального приема 2г оланзапина.
Медицинская помощь при передозировке
Специфического антидота для оланзапина не существует. Не рекомендуется провоцирование рвоты. Может потребоваться проведение стандартных процедур при передозировке (промывание желудка, назначение активированного угля). Совместное назначение активированного угля показало снижение биодоступности оланзапина при приеме внутрь до 50-60%.
Показано симптоматическое лечение в соответствии с клиническим состоянием и контроль над функциями жизненно важных органов, включая лечение артериальной гипотонии, циркуляторного коллапса и поддержание дыхательной функции. Не следует применять эпинефрин, дофамин и другие симпатомиметики с бета-агонистической активностью, так как стимуляция бета-адренорецепторов может усугублять артериальную гипотонию. Необходимо проведение мониторинга сердечно-сосудистой системы с целью выявления возможных аритмий. Тщательное медицинское наблюдение и мониторинг должны продолжаться до выздоровления пациента.
По 7 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой. По 4 контурных ячейковых упаковок вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Хранить при температуре от +15º до +30º С в сухом, защищенном от света месте.
Хранить в недоступном для детей месте!
3 года
Не использовать по истечении срока годности, указанного на упаковке.
Лилли С.А., Испания
Lilly S.A., Spain
Avendia de la Industria, 30. 28108 Alcobendas, Madrid, Spain
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
В зависимости от достигаемого эффекта, лекарства от АД делятся на следующие группы:
- АПФ (ингибиторы ангиотензин-превращающего фермента). Препятствуют выработке ангиотензина (вещества обладающего сосудосуживающим эффектом). Расширяют артерии, снижая АД.
- БРА (блокаторы рецепторов ангиотензина II). Ингибируют те рецепторы, с которыми связывается ангиотензин, расширяя сосуды и снижая АД.
- Антагонисты кальция/блокаторы кальциевых каналов. Предотвращают проникновение ионов кальция в клетки сосудов и миокарда (сердечной мышцы), предотвращая механизмы сокращения. Артерии расслабляются, что приводит к увеличению их диаметра и снижению АД.
- Мочегонные (диуретики). Нормализуют показатели АД, выводя излишки жидкостей и солей из организма. Петлевые диуретики назначаются преимущественно в стационарных условиях.
- Бета-адреноблокаторы. Уменьшают сердечную нагрузку, нормализуя объем крови, выбрасываемый сердцем. Достигает должных показателей АД и поддерживает их на определенном уровне.
Назначение нескольких таблеток из различных групп дает возможность снизить суточную дозировку, обеспечив синергическое (взаимодополняющее) действие между ними. Существуют схемы, предполагающие однократный прием препаратов в течение дня, что незаменимо для большинства пациентов. Гипертоники нуждаются в пожизненном лечении, поэтому комбинации средств являются более актуальными, т. к. практически полностью исключают побочные реакции и негативное воздействие на внутренние органы и системы.
Причины гипертонии
Развивается на фоне следующих заболеваний:
- болезни почек и надпочечников;
- патологии щитовидной железы;
- атеросклероз и коарктация (стеноз) аорты.
Среди предрасполагающих факторов следует выделить нервные перенапряжения, употребление большого количества соленых продуктов, наследственную предрасположенность. Женщины сталкиваются с гипертонией в климактерическом периоде. Провоцирующими факторами является алкоголизм, курение и возраст (от 60-65 лет и старше).
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
|
Категория АД |
Систолическое, мм рт. ст. |
Диастолическое, мм рт. ст. |
Какие меры нужно принять |
|
Гипотония |
…100 |
…60 |
проконсультироваться с врачом |
|
Оптимальное |
100…120 |
60…80 |
самоконтроль |
|
Допустимое |
120…130 |
80…85 |
самоконтроль |
|
Высокое |
130…140 |
85…90 |
коррекция образа жизни |
|
Умеренная гипертония |
140…160 |
90…100 |
незамедлительная консультация специалиста |
|
Средняя тяжесть гипертонии |
160…180 |
100…110 |
незамедлительная консультация специалиста |
|
Тяжелая гипертония |
180… |
110… |
незамедлительная консультация специалиста |
Необходимость во врачебной помощи возникает, если показатели отклоняются на 15 единиц и более, и при этом присутствуют следующие симптомы:интенсивная и давящая головная боль;
- снижение зрения и появление черных точек перед глазами;
- появление шума в ушах;
- осложнение дыхания и появление хрипов;
- наличие болезненного дискомфорта в области сердца;
- онемение языка и лицевых мышц;
- появление тошноты, сопровождаемой рвотой;
- чрезмерная сухость в ротовой полости;
- нарушение речевой способности;
- ощущение чувства сильного сердцебиения в висках и в конечностях.
Если вовремя не принять мер, то есть риск развития таких осложнений, как инсульт, атеросклероз, ретинопатия, сердечная недостаточность, инфаркт миокарда, микроальбуминурия и почечная недостаточность.
При развитии гипертонического криза необходимо оказать помощь как можно быстрее:
- осложненная форма – в течение часа;
- неосложненная форма – на протяжении суток;
- гипертонический рецидив – незамедлительно.
При отсутствии медицинской помощи гипертонический приступ осложняется необратимыми функциональными нарушениями внутренних органов. Люди, которые страдают гипертонией, должны заранее позаботиться о возможных осложнениях болезни проще принять меры для того, чтобы их предотвратить.
Рейтинг препаратов против гипертонии
Предлагаем ознакомиться с информацией о том, какие таблетки лучше от повышенного давления в том или ином случае. Чтобы выбрать наиболее подходящее средство, следует опираться на имеющиеся показания и свойства медикамента.
ТОП лекарств от повышенного давления
Многие интересуются, существуют ли безопасные препараты для понижения АД. К большому сожалению, подобных лекарств еще разработано не было. Но лучше всего отдавать предпочтение препаратам нового поколения, которые практически не имеют побочных эффектов. Благодаря технологиям нового времени удалось разработать максимально действенные средства, подходящие к проблеме комплексно.
Обратите внимание, что артериальная гипертензия требует комплексного подхода к лечению. Для назначения эффективной и безопасной терапии важно знать не только особенности организма пациента, но и взаимодействие лекарственных средств.
№1 – «Небиволол-Тева» (Teva, Венгрия)
Обладает мягким сосудорасширяющим действием. Снижает частоту сердечных сокращений и нормализует показатели АД при нагрузке и в состоянии покоя. Улучшает диастолическую функцию сердца, увеличивая фракцию выброса.
Назначается при гипертензии и стабильной сердечной недостаточности хронического типа. Беременным женщинам назначается только при наличии жизненных показаний. При лечении необходим контроль пациентов, сначала ежедневный, потом 1 раз в 3-4 месяца.
№2 – «Небилет» (Berlin-Chemie/A. Menarini, Германия)
Бета-адреноблокатор III поколения обладает вазодилатирующими (закономерными физиологическими реакциями сосудов на оказываемое воздействие) свойствами.
Способствует развитию устойчивого гипотензивного действия через 1 или 2 недели от начала приема. Считается лучшим лекарством от повышенного давления благодаря тому, что снижает потребность сердечной мышцы в кислороде и урежению ЧСС. Уменьшает тяжесть и количество приступов стенокардии, а также повышает переносимость физических нагрузок.
№3 – «Эдарби» (Takeda, Япония)
Антагонист рецепторов ангиотензина II является пролекарством (химически модифицированной формой лекарственного средства, которая в биосреде превращается в активную молекулу азилсартана). Преимуществом является отсутствие синдрома отмены.
Является лучшим лекарством от повышенного давления для пожилых. Таблетки показаны для приема при эссенциальной гипертензии. Терапия должна быть ежедневной и непрерывной. При отмене следует уведомить об этом врача.
№4 – «Эдарби» (Takeda, Ирландия)
Специфический антагонист рецепторов ангиотензина II, разработанный на основе азилсартана медоксомила. Эффективность и безопасность препарата не зависит от возраста пациента.
Антигипертензивный результат наблюдается в течение первых 2-х недель применения. Стойкий терапевтический эффект наблюдается уже через месяц от начала приема. Доза корректируется в зависимости от возраста и показаний.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТААнтиагрегантыАнтикоагулянтыВитамин РДля сердца и сосудовИнсультМикроциркуляция в конечностях
Содержание статьи
- Острое нарушение мозгового кровообращения
- Препараты нового поколения, для улучшения мозгового кровообращения
- Препараты для мозгового кровообращения
- Сосудорасширяющие препараты
- Для мозгового кровообращения и улучшения памяти, ноотропы нового поколения
- Антиагреганты, антикоагулянты и как улучшить кровообращения головного мозга
- Задайте вопрос эксперту по теме статьи
- Источники
Гиппократ сказал: «Когда мозг здоров и находится в спокойном состоянии, то человек здраво мыслит». Но здоровье мозга напрямую зависит от кровообращения, которое нарушается в силу возрастных изменений, атеросклеротического поражения сосудов, гиподинамии, несбалансированного питания, вредных привычек.
Первые симптомы проявляются головной болью, быстрой утомляемостью, кратковременными расстройствами памяти и концентрации внимания, повышенном или пониженном артериальном давлении.
Повторяющиеся сбои в кровоснабжении приводят к снижению интеллекта, частичной или полной потери трудоспособности и навыков самообслуживания. Со временем повышенное артериальное давление (АД) приобретает форму хронической гипертонии, сказывается на работоспособности и может привести к разрыву стенок сосудов – мозговому кровоизлиянию или геморрагическому инсульту.
Острое нарушение мозгового кровообращения
Острое нарушение мозгового кровообращения по иному называется — инсульт головного мозга, т.е. резкое снижение кровотока. Такое состояние происходит вследствие закупорки или разрыва кровеносных сосудов.
Причинами служат:
- попадание тромбов в сосуды головного мозга
- образование тромбов в сосудах головного мозга
- повышение артериального давления
- врожденные слабые стенки артерий
- черепно-мозговая травма
Если вы заметили за собой или за другим человеком признаки инсульта, незамедлительно вызывайте скорую помощь.
К симптомам инсульта относятся:
- внезапная слабость
- онемение и обездвиженность части лица или конечностей
- затрудненная невнятная речь
- ухудшение зрения
- нарушение походки
- потеря равновесия
- резкая острая головная боль
Препараты нового поколения, для улучшения мозгового кровообращения
Лекарственные средства, улучшающие метаболизм в клетках и тканях головного мозга, отличаются механизмом действия. Поэтому разделены на три основные группы.
- Вазодилататоры (антагонисты кальция) – расширяют сосуды, расслабляя гладкую мускулатуру мышечного слоя. Благодаря чему увеличивается просвет артерии, и к тканям мозга беспрепятственно поступает кровь, доставляя кислород и питательные вещества.
- Ноотропы – нормализуют энергообмен, предупреждая кислородное голодание и гибель нервных клеток. Их эффективность не доказана.
- Антиагреганты, антикоагулянты – обеспечивают нормальное кровообращение за счет улучшения текучести крови по сосудам (реологических свойств), препятствуя склеиванию форменных элементов и загустению.
Список медикаментов каждой группы постоянно обновляется и дополняется новыми средствами, которые отличаются пролонгированным действием и минимальным количеством побочных эффектов.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Препараты для мозгового кровообращения
Сосудорасширяющие препараты
- Норваск, Амлодипин, Стамло – дигидропиридины, антагонисты кальция третьего поколения на основе действующего вещества амлодипин, который блокирует проникновение ионов кальция в миокарда и клетки гладких мышц, способствует нормализации АД, сердечного ритма и мозгового кровообращения.
- Винпоцетин, Кавинтон – средства на основе растительного компонента алкалоида барвинка. Оказывают спазмолитическое действие на сосуды, нормализуют энергообмен в клетках, препятствуют образованию тромбов и способствуют улучшению кровоснабжения мозга.
- Гинкоум Эвалар, Мемоплант, Танакан, Доппельгерц Гинкго Билоба +, Гинкго Билоба С – содержат экстракт гинго билоба, который способствует устранению спазма сосудов, усилению микроциркуляцию крови, улучшению проницаемости сосудистой стенки, устранению отечности тканей мозга, защите стенки сосудов от влияния свободных радикалов и их укреплению.
- Никотиновая кислота или лекарства, содержащие витамин РР, который участвует в транспортировке водорода, метаболизме аминокислот, пуринов, протеинов и жиров, способствует улучшению дыхания тканей и синтетических процессов. Используются в комплексной терапии при ишемических нарушениях, спазмах сосудов и для улучшения кровообращения в конечностях, мигрени.
Для мозгового кровообращения и улучшения памяти, ноотропы нового поколения
В этой группе выделяют истинные ноотропы, способные вернуть определенную функцию (речь, память, мышление), и нейропротекторы, сочетающие три свойства: антиоксидантное, седативное и расслабляющее.
При этом существуют препараты двух видов действия:
- Первичного – формируют нейронные связи на начальном уровне, вступая в реакции в тканях головного мозга.
- Вторичного – используются в профилактических целях после инсульта, ишемии, интоксикации, которые вызывают нарушения кровообращения и обмена веществ.
Фезам, Кортексин – отличаются комплексным действием, которое способствует улучшению мозговой деятельности, укреплению сосудов, поддержке старых и созданию новых нейронных связей, уменьшению тромбообразований, нормализации энергообмена и доставке питательных веществ, восстановлению регионарного кровотока и стимуляции иммунной системы.
Антиагреганты, антикоагулянты и как улучшить кровообращения головного мозга
Основная функция препаратов – нормализовать мозговое кровообращение за счет разжижения крови, улучшения ее текучести и микроциркуляции в капиллярах. Помогают предупредить ишемические атаки, тромбоз, атеросклероз.
Ксарелто, Эликвис (аналог – Апиксабан), Прадакса – прямые ингибиторы тромбина, предотвращающие образование тромбов и активность свертывания крови. Используются в профилактике и лечении инсультов, хронических и острых тромбоэмболических заболеваний.
Любое лекарство, независимо от поколения, необходимо принимать с осторожностью и под наблюдением врача. Рекомендуется регулярно сдавать гемокоагулограмму и биохимический анализ крови, чтобы вовремя скорректировать курс терапии, не дожидаясь побочных эффектов в виде гематом, повышенного кровотечения, рвоты с кровью, мигреней, аллергических реакций.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Источники
- Современные подходы к терапии хронического нарушения мозгового кровообращения. Журнал «Амбулаторный прием» № 1 (7), 2017
- Препарат Прадакса® стал лауреатом премии «Платиновая унция». Официальный сайт компании «Берингер Ингельхайм»
- 3.1.9. Корректоры мозгового кровообращения, психостимуляторы и ноотропы. Регистр лекарственных средств России РЛС Пациент 2003. – Москва, Регистр Лекарственных Средств России, 2002
- Фезам в комплексном лечении нарушений мозгового кровообращения, Журнал неврологии и психиатрии, 2008, № 2
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Гид по аналогам за подписку
подпишитесь на соцсети и напишите в сообщения «аналоги»
Программа лечения Врачи Цены Отзывы
Содержание
- Описание хондропротекторов
- Механизм действия препаратов
- Показания к применению
- Помогут ли хондропротекторы при грыже
- Виды хондропротекторов
- По главному активному компоненту
- Хондропротекторы природного происхождения
- На основе хондроитина
- На основе глюкозамина
- На основе гиалуроновой кислоты
- Препараты 1-го, 2-го и 3-го поколения
- По форме выпуска
- По главному активному компоненту
- Самые эффективные хондропротекторы
- Таблетки и капсулы
- Пиаскледин
- Формула-С
- Артра
- Дона, Глюкозамин и Сустилак
- Структум
- Терафлекс
- Раствор для употребления внутрь
- Инъекции
- Мукосат
- Алфлутоп
- Хондроитин сульфат
- Эльбона
- Заменители внутрисуставной жидкости
- Ферматрон
- Синокром
- Остенил
- Синвиск
- Таблетки и капсулы
- Рекомендации пациентам
- Противопоказания
- Частые вопросы
Врачи назначают хондропротекторы для позвоночника при грыже, чтобы восстановить фиброзно-хрящевую ткань межпозвонковых дисков. Препараты содержат вещества, которые улучшают метаболизм хондроцитов, задерживают разрастание костных наростов, тормозят сужение щели между суставами. Это позволяет позвоночному столбу оставаться гибким, подвижным, справляться с нагрузкой, предотвратить появление грыжи. В этой статье мы расскажем, какие хондропротекторы лучше других помогают при грыже позвоночника.
Описание хондропротекторов
Хондропротекторы – это препараты, содержащие вещества, из которых состоит сустав (гиалуроновая кислота, коллаген, глюкозамин, хондроитин). Их назначают в профилактических и лечебных целях, чтобы:
- Улучшить синтез макромолекул хрящевых клеток, коллагена, гликопротеинов.
- Обеспечить синтез гиалуроновой кислоты, которая делает синовиальную жидкость вязкой, улучшая ее смазывающие и амортизирующие свойства. Тем самым она обеспечивает нормальное, безболезненное движение сочленений.
- Подавить действие ферментов, разрушающие клетки хряща.
- Растворить фибрины, липиды, тромбы, которые застряли в кровеносных сосудах в зоне позвонков.
- Снизить боль и воспаление в районе межпозвоночных дисков.
В продаже есть хондропротекторы, которые содержат одно активное вещество, но достичь всех вышеперечисленных эффектов можно лишь комбинированными средствами. Например, глюкозамин способен решить задачи № 1, 2, 5, тогда как хондроитин эффективно справляется с целями 1, 3, 4, 5.
Механизм действия препаратов
Задача хондропротекторов – восстановить и сохранить целостность хрящевой ткани. Чтобы добиться поставленной задачи, они:
- Стимулируют развитие хондроцитов. Это основные клетки хряща, которые не только формируют его структуру, но и восстанавливают поврежденные клетки.
- Снижают активность лизосомальных ферментов (металлопротеиназ), которые разрушают хрящевую ткань.
- Увеличивают стойкость хондроцитов к противовоспалительным цитокинам.
- Активируют анаболические процессы (рост) в матриксе хряща.
- Создают все условия для формирования здорового сочленения.
Показания к применению
При грыже хондропротекторы назначаются при:
- болях и хрусте в суставах;
- тугоподвижности;
- анемении конечностей и ощущении ползания мурашек по ним;
- шейном, поясничном или грудном простреле;
- парезах и параличах.
Врач прописывает хондропротекторы и для профилактики и/или устранения состояний и болезней, которые приводят к грыже межпозвонковых дисков:
- поясничный, шейный, грудной остеохондроз;
- разные виды артроза;
- сколиоз и другие патологии, связанные с искривлением позвоночника;
- травма позвоночного столба, падение на спину, удар о копчик;
- дистрофические повреждения хрящей;
- артрит – периартрит (воспаление крупных сочленений).
Помогут ли хондропротекторы при грыже
Межпозвоночные диски – это образования, которые соединяют позвонки, обеспечивают подвижность и гибкость позвоночника. Внутри диска – ядро, окруженное прочной оболочкой (фиброзным кольцом). Если она разрывается, ядро выходит наружу и сдавливает нервы, которые проходят по центру позвоночного столба. Результат – сильнейшая боль.
Диски, как и фиброзное кольцо, состоят из нескольких видов хрящевой ткани. В отличие от других органов и тканей, она не способна получать питание из кровеносных сосудов. Хондропротекторы действительно помогают при грыже, так как их активные ингредиенты стимулируют регенерацию соединительной ткани, предотвращают процесс старения и разрушения диска, усиливают выработку хрящевой ткани, подавляют активность гиалуронидазы, стимулируют репарацию хряща. Они укрепляют диски, не позволяя оболочке разрушиться, предупреждают выпячивание.
Некоторые хондропротекторы для позвоночника при грыже содержат анестетики, поэтому их лучше принимать в период острой боли (Терафлекс-Адванс). Когда дискомфорт стихает, врачи рекомендуют вернуться к лекарствам без анестетиков.
Виды хондропротекторов
Существует несколько классификаций хондропротекторов:
- по активному веществу;
- по поколениям;
- форме выпуска.
Классификация по главному активному компоненту
Хондропротекторы для позвоночника при грыже содержат такие вещества:
- хондроитин;
- глюкозамин;
- гиалоурановую кислоту.
Хондропротекторы природного происхождения
Для Как это сделать, читайте в статье про лечения грыжи шейного отдела, грудного и поясничного отделов назначают препараты, богатые глюкозамином и хондроитином природного происхождения. Их получают из:
- хрящей животных и рыб (Румалон, Биртрон, Алфлутоп, Артрофиш);
- растительных компонентов — экстракта корня мартинии душистой, ростков пшеницы, грибов, орехов, брокколи, морских водорослей (Пиаскледин, Артро-Актив).
В отличие от синтетических БАДов, они хорошо усваиваются, а также содержат ингредиенты, которые положительно влияют на поврежденное сочленение.
На основе хондроитина
Хондроитин – это вещество, что входит в состав протеогликанов, которые вместе с коллагеном создают хрящевой матрикс. Хондролон, Хонсурид, Структум и другие хондропротекторы, что его содержат, выполняют такие задачи:
- Защищают хрящ, подавляя активность ферментов, которые его разрушают.
- Усиливают метаболизм в суставах и костях, способствует их восстановлению.
- Помогают сохранить воду в суставных тканях.
- Снижают воспаление, выраженность болевого синдрома.
- Нормализуют синтез суставной жидкости, что улучшает подвижность дисков между позвонками.
На основе глюкозамина
Глюкозамин входит в состав хондроитинов и суставной жидкости. Хондропротекторы на его основе (Сустилак, Арторон Флекс) улучшают проницаемость капсулы сустава, процессы ферментации в клетках хряща. Они нормализуют отложение солей кальция в костях, тормозят дегенерацию ткани.
Глюкозамин можно совмещать с глюкокортикостероидами и НПВП. Комплексная терапия позволяет снизить выраженность болевых симптомов при грыже позвоночника.
На основе гиалуроновой кислоты
Среди причин дегенерации хряща выделяют снижение вязкости синовиальной жидкости. Синокром, Ферматрон и другие хондропротекторы на основе гиалуроновой кислоты улучшают вяжущие свойства смазки, что позволяет дискам позвоночника выдерживать большую нагрузку.
Препараты 1-го, 2-го и 3-го поколения
Еще одна классификация делит хондропротекторы на 3 поколения:
- Натуральные средства, которые содержат хрящи животных или экстракты растений (Румалон, Биртрон, Пиаскледин).
- Монопрепараты, в составе которой лишь 1 активный компонент – Синокром (гиалуроновая кислота), Дона (глюкозамин) или Структум, АКОС (хондроитин).
- Комбинированные средства, в составе которых несколько активных компонентов. Они могут дополнены минералами, витаминами, жирными кислотами. Названия полезных хондропротекторов для позвоночника при грыже – Артра, Терафлекс, Артрон Триактив Форте.
По форме выпуска
- Капсулы;
- таблетки;
- порошок для приготовления жидкости для перорального употребления;
- растворы для в/м или внутрисуставных инъекций;
- жидкий заменитель синовиальной смазки для ввода в сочленение.
Список самых эффективных хондропротекторов при грыже
Для лечения грыжи межпозвоночного диска врачи сначала назначают капсулы и таблетки. К инъекциям прибегают в серьезных случаях, когда боль почти лишила человека подвижности.
Таблетки и капсулы
Лекарственные средства перорального употребления принимают во время или после еды, запивая стаканом воды. Курс терапии длится от 20 дней до 1,5 мес. Затем надо сделать перерыв. Добавки в таблетках отпускаются без рецепта врача.
Пиаскледин
- Цена: 300 капсул от 1,2 тыс. руб.
- Производитель: Laboratoires Expanscience (Франция).
- Активные вещества: масла авокадо и соевых бобов.
Пиаскледин регулирует метаболизм в хряще, стимулирует синтез коллагена в хондроцитах, предотвращает разрушение сустава. Этот хондропротектор для позвоночника при грыже устраняет воспаление, боль, восстанавливает двигательную функцию. Средство нельзя принимать при аллергии на бобы, авокадо.
Формула-С
- Стоимость: от 308 руб. за 60 шт.
- Производитель: CSB Nutrition Group (США)
- Действующие компоненты: глюкозамин, хондроитин, иммуноглобулины G, марганец, экстракты растений.
Формула-С – лекарство комплексного действия, которое:
- стимулирует синтез коллагена, клеток костно-хрящевой ткани;
- снижает боль в сочленениях, воспаление;
- устраняет спазмы;
- улучшает эластичность связок;
- помогает устранить хруст при разгибании позвоночника;
- стимулирует усвоение кальция.
Препарат оказывает мощное тонизирующее и омолаживающее действие, повышает иммунитет. Формула-С ускоряет регенерацию клеток, срастание переломов, заживление. Средство повышает физическую активность, работоспособность, улучшает выработку белков, энергообмен в мышцах. Взаимодействие Формулы-С с другими лекарствами не изучалось.
Артра
- Цена: от 1,3 тыс. за 60 шт.
- Производитель: Unipharm, Inc. (США)
- Активные компоненты: хондроитин и глюкозамин
Артра – новейшая разработка американских фармацевтов. Препарат восстанавливает фиброзно-хрящевой ткани, блокирует ферменты, которые разрушают межпозвонковые диски, снимает воспаление, боль. Под его влиянием улучшается синтез коллагена и протеогликанов, свойства синовиальной жидкости.
Артра запрещен при аллергии на компоненты препарата. Его нельзя пить, если проблемы с почками, фенилкетонурия. Средство осторожно назначают при сахарном диабете, астме, склонности к кровотечениям. Лекарство может вызывать понос, запор, метеоризм, боль в животе, головокружение.
Артру можно применять в составе комплексной терапии. Лекарство усиливает действие антиагрегантов и антикоагулянтов, совместим с глюкокортикостероидами. Он улучшает абсорбцию антибиотиков тетрациклиновой группы, снижает действие пенициллина.
Дона, Глюкозамин и Сустилак
- Цена: за 60 таблеток от 900 руб.
- Производители: Дона — Meda Pharma GmbH & Co.KG (Германия) / Глюкозамин -Unipharm, Inc. (США) / Сустилак — Celebrity Biopharma, Ltd. (Индия)
- Активный компонент: глюкозамин
Дона, Глюкозамин, Сустилак – препараты-аналоги, которые устраняют воспаление, улучшают качество синовиальной жидкости. Эти хондропротекторы при грыже поясничного отдела позвоночника стимулируют метаболизм в суставах. Они нормализуют отложение кальция в костной ткани, останавливают дегенерацию хряща.
О других методах лечения читайте в статье «Лечение межпозвоночной грыжи поясничного отдела без операции».
Препараты совместимы с парацетамолом, другими НПВС, глюкокортикостероидами. Они усиливают их противовоспалительный и обезболивающий эффект.
Структум
- Стоимость: 1,5 тыс. руб. за 60 шт.
- Производитель: Pierre Fabre (Франция)
- Активное вещество: хондроитин
Структум – препарат нового поколения, которое стимулирует регенерацию хряща, улучшая его метаболизм. Он снижает потерю кальция, что положительно сказывается на состоянии костной системы. Лекарство блокирует воспалительные процессы, улучшают подвижность суставов, устраняют болевой синдром.
Структум осторожно назначают при склонности к кровотечениям. Осложнения бывают редко в виде зуда, крапивницы, тошноты, рвоты. При комплексном лечении Структум усиливает действие непрямых антикоагулянтов, фибринолитиков, антиагрегантов.
Терафлекс
- Цена: от 1,2 тыс. руб. за 60 капсул
- Производитель: США
- Активные компоненты: глюкозамин и хондроитин
Терафлекс – средство новейшего поколения, которое стимулирует регенерацию хряща, предотвращает воспаление сустава. Он делает хрящ стойким к механическому воздействию, снимает боль. Он подавляет работу ферментов, которые вызывают деградацию хряща.
Терафлекс нельзя пить при:
- аллергии;
- фенилкетонурии;
- серьезных поражениях почек;
- беременности и лактации.
В редких случаях вызывает головокружение, тошноту, рвоту.
Раствор для употребления внутрь
Если не любите таблетки, можно купить Артракам, который выпускают в виде порошка для употребления внутрь. Продукт российского производителя ФармВилар содержит глюкозамин, а потому является жидким аналогом Доны и Сустилака. Пьют его 1 раз в сутки в течение 6 недель, затем 2 мес. – перерыв. Цена за 20 пак. по 1,5 г стартует от 715 руб.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
Инъекции
Хондропротекторы для позвоночника при грыже в уколах назначают, когда пользы от таблеток нет. Сначала врач прописывает внутримышечные уколы, в тяжелых случаях делают инъекцию в сустав. Лекарство напрямую попадает в кровь или сочленение, минуя пищеварительный тракт, поэтому вызывают меньше побочных эффектов. Из минусов – уколы должен делать только специалист.
Мукосат
- Цена: 5 амп. от 400 руб.
- Производитель: Синтез ОАО (Россия)
- Действующее вещество: глюкозамин и хондроитин
- Форма выпуска: раствор для в/м инъекций
Мукосат назначают при дегенеративных болезнях позвоночника. При серьезном повреждении хряща средство подойдет в качестве заместительной терапии. Мукосат вводят по 1 мл через день. Если лекарство переносится хорошо, на 4 день дозу увеличивают до 2 миллилитров. Терапевтический эффект заметен через 3 недели. Курс лечения – 25-30 инъекций, повторный курс через 6 месяцев.
Алфлутоп
- Стоимость: 10 амп. от 1 тыс. руб.
- Производитель: S.C. Zentiva (Румыния)
- Активные компоненты: биоактивный концентрат мелких морских рыб
- Форма выпуска: в/м и внутрисуставная инъекция
Афлутоп – продукт нового поколения, который содержит хондроитин, аминокислоты, калий, кальций и другие вещества, способствующие регенерации костей. Средство блокирует воспаление, боль, нормализует метаболизм в фиброзно-хрящевой ткани дисков.
Афлутоп применяют:
- Внутримышечно: 1 мл по 20 дней или 2 мл по 10 дней.
- Как внутрисуставную инъекции: 1-2 миллилитра каждые 3-4 дня. Курс лечения – 5-6 уколов.
Средство нельзя принимать при аллергии на компоненты препарата, морепродукты. Афлутоп не назначают беременным, кормящим матерям, людям до 18 лет.
Хондроитин сульфат
- Цена: 10 пакетиков от 210 руб.
- Производитель: Эллара МЦ (Россия)
- Активный компонент: хондроитин в виде порошка для инъекций
- Форма выпуска: в/м инъекция
Хондроитин сульфат – средство нового поколения, который снимает болевой синдром, защищает хрящ от разрушения. Он стимулирует синтез хондроцитов, останавливает дегенерацию сустава. Препарат хорошо влияет на кости, улучшая фосфорно-кальциевый обмен. Противопоказан при склонностях к тромбозу, кровоточивости, беременным, в период лактации.
Эльбона
- Цена: 6 амп. от 700 руб.
- Производитель: Эллара МЦ (Россия)
- Действующее вещество: глюкозамин
- Форма выпуска: в/м инъекция
Эльбона улучшает регенерацию костной и хрящевой ткани, подвижность суставов, снимает боль и воспаление. Среди противопоказаний – фенилкетонурия. Средство осторожно назначают при сердечной недостаточности, низком артериальном давлении. Во время лечения запрещено спиртное, надо ограничить прием сахара и жидкости.
Заменители внутрисуставной жидкости
При дефиците синовиальной жидкости врач вводит в сустав специальный эндопротез, который являет собой аналог суставной смазки. В его основе – гиалуроновая кислота, которая после ввода равномерно покрывает сочленение. Суставная щель расширяется, грыжа начинает меньше давить на нервные окончания, снижая боль.
Содержимое ампул стерильно. Если упаковка была повреждена, средство нельзя вводить в сустав. Если после укола остался раствор, повторно применять его запрещено.
Заменители нельзя использовать с антисептиками, в составе которых четвертичные соли аммония, поскольку гиалуроновая кислота может выпасть в осадок.
Ферматрон
- Цена: от 2 тыс. руб. за 1 амп.
- Производитель: Hyaltech Ltd. (Англия)
Рекомендуемая доза – 3-5 инъекций раз в неделю. Длительность курса определяет врач. Эндопротез нельзя вводить в область, где проходят инфекционные процессы. С другими лекарствами совмещать не рекомендуется.
Синокром
- Стоимость: 1 амп. от 1,2 тыс. руб.
- Производитель: Croma Pharma (Германия)
Рекомендованный курс – 3-5 уколов по 1 инъекции в неделю, позволяет избавиться от боли на полгода. Препарат нельзя вводить при аллергии на его компоненты, бактериальном артрите. Комментарии от производителя о совместимости эндопротеза с другими внутрисуставными растворами отсутствуют.
Остенил
- Цена: 1 шт. от 1,5 тыс. руб.
- Производитель: TRB Chemedica AG (Германия)
Укол делают 1 раз в неделю не больше 5 раз, повторный курс через 6 месяцев. Сведения о совместимости Остенила с другими внутрисуставными жидкостями отсутствуют. Пациент может дополнительно принимать оральные анальгетики при сильной боли в первые дни лечения.
Синвиск
- Стоимость: 2 мл от 5 тыс. руб.; 6 мл от 15 тыс. руб.
- Производитель: Aventis Pharma (Россия)
Активный компонент, который содержит Синвик, называется гилан G-F 20 – биологический аналог гиалуронана. Препарат не оказывает общего действия, влияет только на поврежденный сустав.
Противопоказанием являются инфекция в зоне больного диска, его воспаление. Синвиск нельзя вводить в синовиальные ткани или капсулу сочленения – строго в суставное пространство.
Рекомендации пациентам
Лекарства для защиты суставов надо применять только с разрешения врача. Это препараты замедленного и длительного действия, поэтому нельзя ждать от них мгновенного результата.
Во время лечения пациент должен соблюдать такие инструкции:
- Не поднимать тяжести, не перегружать позвоночник.
- Следить за весом, при необходимости – похудеть.
- Хорошо одеваться, зимой носить теплую обувь, если ноги промокли, сразу переобуваться.
- Побольше двигаться, ходить пешком, заниматься ЛФК, когда нет обострения (острой боли).
- Не забывать отдыхать.
Ограничения к назначению и противопоказания
Абсолютным противопоказанием является аллергия на компоненты препарата. Почки отвечают за вывод лекарства из организма, поэтому при их тяжелой патологии средство лучше не принимать. Инъекции нельзя вводить в воспаленную зону, а также в область инфекции.
Нет данных, как влияют хондропротекторы при беременности, в период лактации, а также на подростков. Поэтому врачи не рекомендуют принимать препараты этим категориям населения.
Частые вопросы
Есть ли альтернатива/заменители хондропротекторов?
При каких еще заболеваниях применяют хондропротекторы?
Препараты назначают при всех болезнях, связанных с поражением суставов и хряща.
Бывают ли хондропротекторы в виде мазей?
Такие препараты есть (например Хондроитиновая мазь), но действуют они хуже, чем лекарства, употребляемые внутрь. Эффективность и фармакодинамика хондропротекторов наружного применения неизучена.
Литература:
- Dr Jason Theodosakis, Connaître, prévenir, soigner l’arthrose, éditions de Fallois, 1997
- Kahan, D.Uebelhart, F. De Vathaire, Arthrose et rhumatisme, février 2009, volume 60
- Никифоров А.С., Мендель О.И. Дегенеративные заболевания позвоночника, их осложнения и лечение // РМЖ. 2006
- Рациональная фармакотерапия ревматических заболеваний: Рук-во для практикующих врачей / Под общ. ред. В.А. Насоновой, Е.Л. Насонова. М.: Литтерра, 2003. Т. 3.
Оценка читателей
Таблетки, покрытые пленочной оболочкой, 5 мг, 10 мг
Одна таблетка содержит
активное вещество — оланзапин 5 мг, 10 мг,
вспомогательные вещества: лактозы моногидрат, гидроксипропилцеллюлоза, кросповидон, целлюлоза микрокристаллическая, магния стеарат,
состав оболочки: гипромеллоза, краситель mixture white YS-1-18027-A (гипромеллоза, титана диоксид (Е171), макроголь 400, полисорбат 80), воск для полировки, чернила Blue ink (шеллак, этанол безводный, спирт изопропиловый, спирт бутиловый, пропиленгликоль, аммония гидроксид, индигокармин (Е132)).
Таблетки, покрытые пленочной оболочкой белого цвета, круглой формы, с маркировкой «LILLY 4115» (для дозировки 5 мг) или «LILLY 4117» (для дозировки 10 мг) на одной стороне.
Психотропные препараты. Нейролептики (Антипсихотики). Дибензодиазепины и их производные. Оланзапин.
Код АТХ N05AH03
Фармакокинетика
Всасывание
После перорального приема оланзапин хорошо всасывается с достижением максимальной концентрации в плазме крови в течение 5 — 8 часов. Прием пищи не влияет на всасываемость оланзапина. Абсолютная биодоступность при приеме внутрь относительно внутривенного введения не определена.
Распределение
При концентрации в плазме от 7 до 1000 нг/мл с белками плазмы крови связывается около 93% оланзапина, в основном, с альбумином и с α1-кислотным-гликопротеином.
Биотрансформация
Оланзапин метаболизируется в печени в результате процессов конъюгации и окисления. Основным циркулирующим метаболитом является 10-N-глюкуронид, который не проникает через гематоэнцефалический барьер. Изоферменты CYP1A2 и CYP2D6 цитохрома Р450 участвуют в образовании N-десметил и 2-гидроксиметил метаболитов, которые проявляют значительно более низкую фармакологическую активность in vivo, чем при испытаниях оланзапина на животных. Основная фармакологическая активность препарата обусловлена исходным веществом – оланзапином.
Выведение
После приема внутрь у здоровых испытуемых средний конечный период полувыведения оланзапина варьировался в зависимости от возраста и пола.
У здоровых пожилых людей (старше 65 лет) по сравнению с пациентами моложе 65 лет, средний период полувыведения больше (51,8 по сравнению с 33,8 ч) и клиренс ниже (17,5 по сравнению с 18,2 л/час). Фармакокинетическая вариабельность, которая наблюдалась у пожилых пациентов, находилась в пределах, установленных для лиц моложе 65 лет. У 44 пациентов с шизофренией > старше 65 лет дозировка от 5 до 20 мг/сут. не вызвала каких-либо нехарактерных побочных эффектов.
Средний период полувыведения у женщин был несколько выше, чем у мужчин (36,7 и 32,3 ч), а клиренс ниже (18,9 и 27,3 л/ч, соответственно). Тем не менее, оланзапин в дозе 5-20 мг показал сопоставимый профиль безопасности у женщин (n=467) по сравнению с мужчинами (n=869).
Почечная недостаточность
У пациентов с тяжелыми нарушениями функции с клиренсом креатинина <10 мл/мин по сравнению с лицами с нормальной функцией почек достоверных различий в среднем периоде полувыведения (37,7 по сравнению с 32,4 ч) или клиренсе (21,2 по сравнению с 25,0 л/час) не установлено. Около 57% меченного радиоактивным изотопом оланзапина выводится через почки, в основном, в виде метаболитов.
Курильщики
У курящих лиц с незначительными нарушениями функции печени период полувыведения больше (39,3 ч) и клиренс ниже (18,0 л/ч), чем у некурящих без нарушения функции печени (48,8 ч и 14,1 л/час соответственно).
У некурящих и курящих субъектов (мужчины и женщины) удлинялся средний период полувыведения (38,6 часов по сравнению с 30,4 ч) и сокращался клиренс (18,6 по сравнению с 27,7 л/час).
Плазменный клиренс оланзапина ниже у пожилых пациентов по сравнению с пациентами моложе 65 лет, у женщин по сравнению с мужчинами, и у некурящих пациентов в сравнении с курящими. Однако, степень влияния возраста, пола и курения на изменения показателей периода полувыведения и клиренса мала по сравнению со степенью индивидуальных различий между пациентами.
В исследовании с участием лиц кавказской расы, а также японцев и китайцев различий в фармакокинетике оланзапина, связанных с расовой принадлежностью, не установлено.
Дети
Подростки (13-17 лет): Фармакокинетические показатели оланзапина схожи у подростков и взрослых. В клинических исследованиях средняя экспозиция оланзапина у подростков была приблизительно на 27% выше, чем у взрослых. Демографические различия между подростками и взрослыми пациентами включают в себя более низкую среднюю массу тела и меньшее количество курящих среди подростков. Такие факторы могли способствовать более высокой средней экспозиции, наблюдаемой у подростков.
Фармакодинамика
Фармакодинамическое действие
Оланзапин является антипсихотическим препаратом (нейролептиком), антиманиакальным и нормотимическим средством с широким фармакологическим спектром воздействия на ряд рецепторных систем.
В доклинических исследованиях установлено сродство оланзапина к ряду различных рецепторов (Ki < 100 nM) – серотониновым 5 HT2A/2C, 5 HT3, 5 HT6; допаминовым D1, D2, D3, D4, D5; холинергическим мускариновым рецепторам M1-M5; альфа-1-адренергическим рецепторам, а также H1-гистаминовым рецепторам. В исследованиях поведения животных оланзапин проявлял антагонизм по отношению к серотониновым 5НТ-рецепторам, допаминовым и холинергическим рецепторам. Оланзапин обладает более выраженным сродством in vitro к серотониновым 5HT2 рецепторам по сравнению с дофаминовыми D2 рецепторами и более выраженной активностью в отношении 5 HT2 по сравнению с D2 в исследованиях на живых организмах. По данным электрофизиологических исследований оланзапин селективно снижает возбудимость мезолимбических (А10) допаминергических нейронов и в то же время оказывает незначительное воздействие на стриарные нервные пути (А9), участвующие в регуляции моторных функций. Оланзапин снижает условный защитный рефлекс (тест, характеризующий антипсихотическую активность) в дозах более низких, чем дозы, вызывающие каталепсию (расстройство, отражающее побочное влияние на моторную функцию). В отличие от других антипсихотиков оланзапин усиливает противотревожный эффект при проведении анксиолитического теста.
Данные позитронно-эмиссионной томографии (ПЭТ) при испытаниях на здоровых добровольцах с приемом однократной пероральной дозы (10 мг) показали, что оланзапин обеспечивает преобладающее связывание рецепторов 5-ΗT2Α по сравнению с D2-рецепторами дофамина. Кроме того, данные однофотонной эмиссионной компьютерной томографии (ОФЭКТ) у больных шизофренией показали, что у пациентов, у которых был получен положительный ответ на оланзапин, связывание D2-рецепторов в области стриатума ниже, чем у пациентов, у которых был получен положительный ответ на другие антипсихотические препараты и рисперидон, но, в то же время, сравнима с реакцией пациентов на прием клозапина.
Клиническая эффективность
В двух плацебо-контролируемых и в двух из трех сравнительных контролируемых исследованиях с участием 2 900 больных шизофренией с позитивными и негативными симптомами показано, что оланзапин обеспечивает статистически достоверное уменьшение выраженности как позитивных, так и негативных симптомов.
В многонациональном двойном слепом сравнительном клиническом исследовании шизофрении, шизоаффективных расстройств и сопутствующих заболеваний, в которых участвовал 1481 пациент с различной степенью сопутствующих депрессивных симптомов (среднее базовое значение – 16,6 баллов по шкале Монтгомери-Асберга для оценки депрессии), перспективный вторичный анализ данных шкалы настроений от начала и до завершения исследования продемонстрировал статистически значимое улучшение (р=0,001), которое говорило в пользу оланзапина (-6,0) по сравнению с галоперидолом (-3,1).
У пациентов с маниакальными или смешанными эпизодами при биполярных расстройствах трехнедельный прием оланзапина продемонстрировал более высокую эффективность в отношении уменьшения выраженности маниакальных симптомов, чем прием плацебо и дивальпроат натрия (дивалпроекс). Оланзапин также показал сопоставимую с галоперидолом эффективность, выраженную как соотношение пациентов с симптоматической ремиссией мании и депрессии при приеме в течение 6 и 12 недель. В исследовании комбинированной, как минимум, двухнедельной терапии литием или вальпроатом добавление оланзапина в дозе 10 мг (комбинированная терапия с литием или вальпроатом) привело к более значительному снижению выраженности маниакальных симптомов, чем после шестинедельной монотерапии литием или вальпроатом.
В 12-месячном исследовании профилактики рецидивов у больных с маниакальным эпизодом, достигших ремиссии при помощи оланзапина, и затем рандомизированных на группы оланзапина или плацебо, оланзапин продемонстрировал статистически значимое превосходство над плацебо в первичной конечной точке биполярного рецидива. Оланзапин также показал статистически значимое преимущество перед плацебо с точки зрения профилактики развития рецидивов маниакальных или депрессивных эпизодов.
Во втором 12-месячном исследовании профилактики рецидивов у больных с маниакальным эпизодом, достигших ремиссии при помощи комбинации оланзапина и лития, и далее рандомизированных на группы оланзапина или лития, оланзапин статистически не уступал литию в первичной конечной точке рецидива биполярного расстройства (оланзапин 30,0 %, литий 38,3 %, р=0,055).
В 18-месячном исследовании комбинированной терапии у больных с маниакальными или смешанными эпизодами, состояние которых было стабилизировано оланзапином в сочетании с приемом таких нормотимиков, как литий или вальпроат, долгосрочная комбинированная терапия оланзапином с литием или вальпроатом не показала статистически значительного превосходства над монотерапией литием или вальпроатом с точки зрения отсрочки рецидивов биполярного расстройства, определенной в соответствии с синдромными (диагностическими) показателями.
Дети
Опыт применения у пациентов подросткового возраста (от 13 до 17 лет) ограничен данными об эффективности кратковременного применения у больных шизофренией (6 недель) и биполярным расстройством (3 недели), менее чем у 200 подростков. Оланзапин применяли в адаптируемых дозах, начиная с 2,5 в пределах до 20 мг в сутки. Во время терапии оланзапином увеличение массы тела было более значимым, чем у взрослых. Магнитуда изменения общего холестерина натощак, ЛПНП, триглицеридов и пролактина у подростков была больше, чем у взрослых. Данные о сохранении эффекта отсутствуют, а данные о долгосрочной безопасности – ограничены. Информация о безопасности длительного применения ограничивается данными открытых и неконтролируемых исследований.
Взрослые
— для лечения шизофрении
— для поддерживающей терапии пациентов, чувствительных к препарату на начальном этапе.
— для лечения маниакальных эпизодов средней и тяжелой степени тяжести
— для профилактики рецидивов у пациентов с биполярным расстройством у пациентов, у которых наблюдалась эффективность применения оланзапина при лечении маниакального эпизода.
Взрослые
Шизофрения: Рекомендуемая начальная доза оланзапина составляет 10 мг/сутки.
Маниакальный эпизод: Начальная доза составляет 15 мг в виде однократной суточной дозы в виде монотерапии или 10 мг в сутки в режиме комбинированной терапии.
Профилактика рецидивов у пациентов с биполярным расстройством: Рекомендуемая начальная доза составляет 10 мг в сутки. Пациентам, принимающим оланзапин для лечения маниакального эпизода, следует продолжать терапию в тех же дозах для предотвращения рецидива. При возникновении нового маниакального, смешанного или депрессивного эпизода следует продолжать лечение оланзапином (с подбором оптимальной дозы в случае необходимости) дополнительной терапией для лечения аффективного расстройства, при наличии клинических показаний. Во время лечения шизофрении, маниакального эпизода и предотвращения рецидивов при биполярном расстройстве возможна последующая корректировка суточной дозы в пределах от 5 до 20 мг в сутки с учетом индивидуального клинического состояния больного.
Увеличение рекомендуемой начальной дозы возможно только после тщательной повторной клинической оценки и осуществляется, как правило, с интервалом не менее 24 часов.
Оланзапин можно принимать вне зависимости от приема пищи, поскольку она не влияет на абсорбцию. При прекращении терапии оланзапином дозу следует снижать постепенно.
Особые категории пациентов
Пациенты пожилого возраста
В большинстве случаев снижение начальной дозы (до 5 мг в сутки) не требуется, однако может потребоваться при назначении препарата пациентам в возрасте от 65 лет и старше при наличии клинических факторов.
Пациенты с нарушением функции почек и (или) печени
Таким пациентам следует назначать сниженную начальную дозу в 5 мг. В случаях умеренной печеночной недостаточности (класса А или В по классификации циррозов печени по Чайлд-Пью) начальная доза должна составлять 5 мг, а увеличивать дозу следует с осторожностью.
Курильщики
У некурящих пациентов коррекции начальной дозы и дальнейшей дозировки препарата по сравнению с курящими пациентами не требуется. Курение может ускорить метаболизм оланзапина. Рекомендуется осуществлять клиническое наблюдение за курящими пациентами и, в случае необходимости, рассмотреть возможность увеличения дозы оланзапина.
Следует уменьшить начальную дозу при наличии более одного фактора, который может привести к замедлению метаболизма (женщины, пожилые, некурящие пациенты). Для таких пациентов при повышении дозы, если это показано, следует соблюдать осторожность.
Дети
Оланзапин не рекомендуется применять у детей и подростков в возрасте до 18 лет в связи с отсутствием данных о безопасности и эффективности. В краткосрочных исследованиях применения препарата у подростков отмечалась более выраженная магнитуда увеличения массы тела, изменение уровней липидов и пролактина, по сравнению с данными, полученными в исследованиях с участием взрослых пациентов.
Обзор профиля безопасности
Взрослые
Наиболее частыми побочными реакциями (наблюдались у ≥1 % пациентов) при применении оланзапина в клинических исследованиях были: сонливость, набор веса, эозинофилия, повышение уровней пролактина, холестерина, глюкозы и триглицеридов, глюкозурия, повышение аппетита, головокружение, акатизия, паркинсонизм, лейкопения, нейтропения, дискинезия, ортостатическая гипотензия, антихолинергические эффекты, преходящее бессимптомное повышение активности печеночных аминотрансфераз, сыпь, астения, утомляемость, лихорадка, боль в суставах, повышение уровней щелочной фосфатазы, гамма глутамилтрансферазы, мочевой кислоты, креатинфосфокиназы и отеки.
Побочные реакции по всем лекарственным формам препарата, зарегистрированные в клинических исследованиях и/или при постмаркетинговом наблюдении чаще, чем в единичных случаях, перечислены ниже в соответствии со следующей градацией: очень часто (≥1/10), часто (≥1/100, <1/10), иногда (≥1/1000, <1/100), редко (≥1/10000, <1/1000), крайне редко (<1/10000), частота неизвестна (невозможно оценить исходя из имеющихся данных).
Очень часто
— увеличение веса1
— повышение уровня пролактина в плазме крови8
— ортостатическая гипотензия10
— сонливость
Часто
— эозинофилия, лейкопения10 (включая нейтропению10)
— транзиторное асимптоматическое повышение печеночных аминотрансфераз (АЛТ, АСТ), особенно на ранних этапах лечения
— увеличение уровня щелочной фосфатазы (ЩФ)10
— увеличение уровня холестерина2,3
— увеличение уровня триглицеридов2,5
— увеличение уровня глюкозы4
— увеличение уровня гамма-глутамилтрансферазы10
— увеличение уровня мочевой кислоты10
— увеличение уровня креатинфосфокиназы11
— глюкозурия
— повышение аппетита
— головокружение
— акатизия6
— паркинсонизм6
— дискинезия6
— умеренные транзиторные антихолинергические эффекты, включая запор и сухость во рту
— эректильная дисфункция у мужчин, снижение либидо у мужчин и женщин
— сыпь
— астения, повышенная утомляемость
— отеки
— лихорадка10
— артралгия9
Иногда
— гиперчувствительность11
— развитие или обострение сахарного диабета, иногда связанное с кетоацидозом или комой, включая несколько летальных исходов11
— судороги при наличии в большинстве случаев приступов в анамнезе или факторов риска развития судорог11
— синдром беспокойных ног
— дистония (включая движения глазного яблока)11
— поздняя дискинезия11
— брадикардия, удлинение интервала QTc
— вздутие живота9
— амнезия9
— дизартрия
— повышенная реакция фоточувствительности
— носовое кровотечение9
— тромбоэмболия (в т.ч. тромбоэмболия легочной артерии и тромбоз глубоких вен)
— алопеция
— недержание мочи, задержка мочи, затрудненное мочеиспускание11
— повышение уровня общего билирубина
— аменорея, увеличение молочных желез, галакторея у женщин, гинекомастия/увеличение грудных желез у мужчин
Редко
— гепатит (включая печеночно-клеточное, холестатическое или смешанное повреждение печени)11
— тромбоцитопения11
— гипотермия12
— злокачественный нейролептический синдром12
— синдром отмены7,12
— желудочковая тахикардия/фибрилляция, внезапная смерть11
— панкреатит11
— рабдомиолиз11
— приапизм12
Частота неизвестна
— синдром отмены у новорожденных
— синдром лекарственной гиперчувствительности с эозинофилией и системными симптомами (DRESS-синдром)
1 Клинически значимое увеличение массы тела наблюдалось во всех категориях индекса массы тела (ИМТ), определенного на момент начала испытаний. После краткосрочного лечения (средней продолжительностью 47 дней) увеличение массы тела на ≥7 %, по сравнению с исходной, отмечалось очень часто (22,2%), на ≥15% часто (4,2%) и на ≥25% иногда (0,8%). При длительном воздействии (не менее 48 недель) пациенты очень часто набирали ≥7%, ≥15% и ≥25% от их исходного веса тела (64,4%, 31,7% и 12,3% соответственно).
2 Среднее повышение значений липидного профиля натощак (общий холестерин, холестерин ЛПНП и триглицериды) было более выраженным у пациентов, у которых отсутствовали признаки дисрегуляции липидов до начала лечения.
3 Измеренный натощак нормальный уровень в начале исследования (<5,17 ммоль/л) поднялся до высокого (>6,2 ммоль/л). Очень часто наблюдалось изменение общих уровней холестерина натощак от исходных пороговых значений (≥ 5,17 — < 6,2 ммоль/л) до высоких (≥ 6,2 ммоль/л).
4 Измеренный натощак нормальный уровень в начале исследования (<5,56 ммоль/л) поднялся до высокого (>7 ммоль/л). Очень часто – изменения уровня глюкозы крови (при взятии анализа натощак) от пороговых значений в начале исследования (>5,56-<7 ммоль/л) до высоких (>7 ммоль/л).
5 Измеренный натощак нормальный уровень в начале исследования (<1,69 ммоль/л) поднялся до высокого (>2,26 ммоль/л). Очень часто наблюдалось изменение уровня триглицеридов натощак — с исходных пороговых значений (≥ 1,69 ммоль/л — < 2,26 ммоль/л) до высоких (≥ 2,26 ммоль/л).
6 В клинических испытаниях частота развития паркинсонизма и дистонии у пациентов, получавших оланзапин, была номинально выше, но статистически не отличались от плацебо. Паркинсонизм, акатизия и дистония при терапии оланзапином наблюдались реже по сравнению с титрованными дозами галоперидола. Поскольку подробная информация о предшествующих случаях острых и поздних экстрапирамидных поражений отсутствует, в настоящее время невозможно сделать заключение о том, что оланзапин реже вызывает позднюю дискинезию и/или другие поздние экстрапирамидные синдромы.
7 При резкой отмене оланзапина были зарегистрированы такие острые симптомы, как потливость, бессонница, тремор, беспокойство, тошнота и рвота.
8 В клинических испытаниях продолжительностью вплоть до 12 недель у пациентов с нормальным уровнем пролактина, получавших оланзапин, концентрации пролактина в плазме крови превысили верхний предел нормального диапазона приблизительно на 30 %. У большинства этих пациентов изменения были умеренными и не достигли двукратного превышения верхнего порога нормального диапазона.
9 Оценка побочных реакций из интегрированной базы данных клинических исследований оланзапина.
10 Оценка показателей из интегрированной базы данных клинических исследований оланзапина.
11 Побочные реакции, о которых сообщалось спонтанно в постмаркетинговый период. Частота побочных реакций определялась из интегрированной базы данных клинических исследований оланзапина.
12 Побочные реакции, о которых сообщалось спонтанно в постмаркетинговый период. Частота побочных реакций оценена в верхнем пределе 95 % доверительного интервала из интегрированной базы данных клинических исследований оланзапина.
Длительный прием (не менее 48 недель)
С течением времени увеличивалась доля пациентов, у которых проявились негативные клинически значимые изменения массы тела, уровней глюкозы, содержания общего холестерина/холестерина липопротеинов низкой плотности/холестерина липопротеинов высокой плотности или триглицеридов. У взрослых пациентов, завершивших 9-12 месячный курс терапии, темпы повышения среднего уровня глюкозы крови замедлились примерно через 6 месяцев.
Дополнительная информация о применении препарата в особых группах пациентов
В клинических исследованиях с вовлечением пожилых пациентов с деменцией лечение оланзапином было ассоциировано с более высокой частотой летального исхода и цереброваскулярных побочных реакций по сравнению с плацебо. Очень часто применение оланзапина в этой группе пациентов приводило к нарушениям походки и падениям. Часто наблюдались такие нежелательные явления, как пневмония, повышенная температура тела, летаргия, эритема, зрительные галлюцинации и недержание мочи.
В клинических исследованиях с вовлечением больных с психозом, обусловленным воздействием лекарственных средств (агонистов дофаминовых рецепторов) при болезни Паркинсона, на фоне применения оланзапина нередко сообщалось об ухудшении симптоматики паркинсонизма и галлюцинациях (чаще, чем в группе плацебо).
В одном клиническом исследовании у пациентов с биполярным расстройством, получавших терапию оланзапином в сочетании с вальпроатом, отмечалось развитие нейтропении (4,1%); потенциальным фактором, способствующим развитию данного явления, могли быть высокие уровни вальпроата в плазме крови. Применение оланзапина с препаратами лития или вальпроатом привело к увеличению количества случаев (>10%) тремора, сухости во рту, повышению аппетита и повышению массы тела. Также часто регистрировались нарушения речи. В первые 6 недель комбинированной терапии с литием или вальпроатом натрия у ³ 17,4 % пациентов масса тела увеличилась на ≥7 % по сравнению с исходной (до 6 недель). У 39,9 % пациентов длительная терапия оланзапином (до 12 мес.) с целью профилактики рецидивов биполярного расстройства сопровождалась увеличением массы тела на ≥7 % по сравнению с исходной.
Дети
Оланзапин не показан к применению для лечения детей и подростков в возрасте до 18 лет. Несмотря на отсутствие клинических исследований по сравнению применения оланзапина у подросков и взрослых, данные, полученные в исследовании его применения у подростков, были сопоставимы с данными, полученными в исследованиях взрослых.
В следующей таблице представлен обзор нежелательных реакций, которые у подростков (13-17 лет) регистрировались чаще, чем у взрослых, или нежелательных реакций, которые были выявлены только в краткосрочных клинических исследованиях применения оланзапина у подростков. Клинически значимое увеличение массы тела (≥ 7%) у подростков отмечается чаще, чем у взрослых при сопоставимых экспозициях. Магнитуда увеличения массы тела и доля пациентов подросткового возраста, у которых было отмечено клинически значимое увеличение массы тела, были выше при длительном применении (не менее 24 недель), чем при кратковременном применении.
В каждой категории частоты побочные реакции представлены в порядке уменьшения их тяжести. Побочные реакции перечислены в соответствии со следующей градацией: Очень часто (≥ 1/10), часто (≥ 1/100 до < 1/10).
|
Нарушения со стороны обмена веществ и питания: Очень часто: Увеличение массы тела13, повышение уровня триглицеридов 14, повышенный аппетит. Часто: Повышение уровня холестерина15 |
|
Нарушения со стороны нервной системы. Очень часто: Седация (включая включая гиперсомнию, летаргию, сонливость). |
|
Нарушения со стороны желудочно-кишечного тракта Часто: Сухость во рту |
|
Нарушения со стороны печени и желчевыводящих путей Очень часто: Повышение уровней печеночных аминотрансфераз (АЛТ, АСТ;). |
|
Отклонения результатов лабораторных исследований от нормы: Очень часто: Снижение общего уровня билирубина, повышение уровня ГГТ, повышение уровня пролактина в плазме16. |
13 После краткосрочного лечения (средняя продолжительность 22 недели), увеличение исходной массы тела (кг) на ≥ 7 % отмечалось очень часто (40,6 %), увеличение массы тела на ≥ 15 % и ≥ 25 % по сравнению с исходной отмечалось часто (7,1 % и 2,5 % пациентов, соответственно). При длительном применении (не менее 24 недель) у 89,4 % пациентов увеличение массы тела составило ≥ 7 %, у 55,3 % пациентов ≥ 15 % и у 29,1 % масса тела увеличилась на ≥ 25 % по сравнению с исходной.
14 Наблюдалось у пациентов с нормальным исходным уровнем натощак (<1,016 ммоль/л), который затем повышался до высокого (>1,467 ммоль/л), а изменение уровня триглицеридов натощак с исходных пороговых значений (≥ 1,016 ммоль/л — < 1,467 ммоль/л) до высокого (≥ 1,467 ммоль/л) наблюдалось очень часто.
15 Изменения общих уровней холестерина натощак от нормальных на начало применения (<4,39 ммоль/л) до высоких (≥5,17 ммоль/л) наблюдались часто. Очень часто – изменения содержания общего холестерина (при взятии анализа крови натощак) от пороговых значений в начале исследования (>4.39-<5,17 ммоль/л) до высоких (>5,17 ммоль/л).
16 Повышение плазменных уровней пролактина было зарегистрировано у 47,4% пациентов подросткового возраста.
Сообщения о подозреваемых нежелательных реакциях
Сообщения о подозреваемых побочных реакциях после регистрации лекарственного средства важны. Это позволяет продолжать мониторинг баланса польза/риск применения лекарственного средства. Лица, занятые в сфере здравоохранения, должны сообщать обо всех подозреваемых лекарственных реакциях через национальные системы оповещения регуляторных органов.
— повышенная чувствительность к любому из компонентов препарата
— наличие риска развития закрытоугольной глаукомы
Исследования лекарственных взаимодействий проводились только среди взрослых.
Потенциальные лекарственные взаимодействия, влияющие на оланзапин
Поскольку оланзипин метаболизируется ферментом CYP1A2, вещества, которые могут, в частности, индуцировать или ингибировать данный изофермент, могут влиять на фармакокинетические параметры оланзапина.
Индукторы CYP1A2
Метаболизм оланзапина может усиливаться у курящих пациентов или при одновременном приеме карбамазепина, что может привести к снижению концентрации оланзапина в крови. Наблюдалось лишь незначительное или умеренное повышение клиренса оланзапина. Клинические последствия, вероятно, будут ограничены, однако рекомендуется клиническое наблюдение, т.к. некоторые случаи требуют повышения дозы препарата.
Ингибиторы CYP1A2
Флувоксамин – специфический ингибитор CYP1A2 – значительно ухудшает метаболизм оланзапина. Среднее повышение Cmax оланзапина после приема флувоксамина у некурящих женщин составило 54%, а у курящих мужчин – 77%. Среднее увеличение AUC оланзапина у этих категорий пациентов составило соответственно 52% и 108%. У пациентов, принимающих флувоксамин или любой другой ингибитор CYP1A2 (например, ципрофлоксацин), терапию оланзапином рекомендуется начинать с меньших доз. Уменьшение дозы оланзапина также может потребоваться в случае добавления к терапии ингибиторов CYP1A2.
Снижение биодоступности
Активированный уголь снижает биодоступность оланзапина при пероральном приеме на 50–60%, поэтому его следует принимать не менее чем за 2 ч до или после приема оланзапина.
Флуоксетин (ингибитор CYP 2D6), однократная доза магний- или алюминий содержащих антацидов или циметидин не оказывают значительного влияния на фармакокинетику оланзапина.
Потенциальная способность оланзапина влиять на другие лекарственные средства.
Оланзапин может ослаблять действие прямых и непрямых агонистов дофаминовых рецепторов.
В условиях in vitro оланзапин не ингибирует основные изоферменты CYP450 (например, 1А2, 2D6, 2С9, 2С19, ЗА4). Следовательно, возникновение каких-либо особых взаимодействий маловероятно, о чем свидетельствуют данные исследований на живых организмах, в которых было установлено, что оланзапин не подавляет метаболизм следующих активных субстанций: трициклические антидепрессанты (представляющие преимущественно метаболический путь CYP2D6), варфарин (CYP2C9), теофиллин (CYP1A2) или диазепам (CYP3A4 и 2C19).
Не выявлено взаимодействия при одновременном применении с литием или бипериденом.
Терапевтический мониторинг содержания вальпроевой кислоты в плазме показал, что при одновременном назначении с оланзапином изменений доз вальпроевой кислоты не требуется.
Общая активность в отношении ЦНС
Следует проявлять осторожность при применении препарата у лиц, употребляющих алкоголь и принимающих лекарственные препараты, которые могут вызвать угнетение ЦНС.
Оланзапин не рекомендован для одновременного применения с антипаркинсоническими лекарственными средствами у больных с болезнью Паркинсона и деменцией.
Интервал QТс
Следует соблюдать осторожность при применении оланзапина с лекарственными средствами, удлиняющими интервал QTc.
Во время терапии антипсихотическими препаратами достижение улучшения клинического состояния пациента может занять от нескольких дней до нескольких недель. В этот период необходимо тщательно наблюдать за состоянием пациентов.
Поведенческие расстройства и/или психозы, связанные с деменцией
Оланзапин не рекомендован к применению у пациентов с психозом и (или) нарушениями поведения на фоне деменции в связи с увеличением смертности и риска острого нарушения мозгового кровообращения. Было отмечено двукратное увеличение смертности среди пациентов, получавших оланзапин, по сравнению с пациентами из группы плацебо (3,5 % против 1,5 %, соответственно) во время плацебо-контролируемых клинических испытаний (продолжительностью 6-12 недель) среди пожилых пациентов (средний возраст 78 лет) с психозами, вызванными деменцией, и/или нарушениями поведения. Увеличение смертности не было связано с дозировкой оланзапина (средняя доза 4,4 мг) и продолжительностью лечения. Факторы риска, которые, возможно, предрасполагают к повышенной смертности среди пациентов этой группы включают возраст старше 65 лет, дисфагию, седативный эффект, недоедание и обезвоживание, патологии легких (например, пневмония при наличии аспирации или без нее), или сочетанное применение с бензодиазепинами. Однако уровень смертности в группе, принимавшей оланзапин, был выше, чем в группе плацебо, независимо от наличия этих факторов риска.
В тех же клинических испытаниях были зарегистрированы цереброваскулярные побочные эффекты (ЦПЭ, например, инсульты, транзиторные ишемические атаки), в том числе со смертельным исходом. Частота ЦПЭ у пациентов, получавших лечение оланзапином, была в три раза выше, чем у пациентов, получавших плацебо (1,3 % по сравнению с 0,4 %, соответственно). У всех больных, получавших лечение оланзапином и плацебо и перенесших цереброваскулярные побочные эффекты, имелись факторы риска. Возраст старше 75 лет и мультиинфарктная/смешанная деменция были определены в качестве факторов риска появления ЦПЭ в связи с приемом оланзапина. В этих испытаниях эффективность оланзапина не установлена.
Болезнь Паркинсона
Не рекомендуется назначать оланзапин для лечения психозов, ассоциированных с дофаминовыми агонистами, у пациентов с болезнью Паркинсона. В клинических исследованиях очень часто регистрируются случаи ухудшения симптоматики болезни Паркинсона и галлюцинаций, гораздо чаще, чем у пациентов, получающих плацебо, при том, что эффективность оланзапина в лечении психотических симптомов была не намного выше, чем у плацебо. В этих исследованиях от пациентов требовалось, чтобы на начальной стадии они принимали самые низкие эффективные дозы противопаркинсонических лекарственных средств (агонисты дофаминовых рецепторов) и на протяжении всего исследования не меняли свои противопаркинсонические лекарственные средства и лекарственные формы. Прием оланзапина начинали на уровне 2,5 мг в сутки, и на основании выводов исследователей доводили до максимума в 15 мг в сутки.
Злокачественный нейролептический синдром (ЗНС).
ЗНС – это потенциально опасное для жизни состояние, связанное с приёмом антипсихотиков. При лечении оланзапином также сообщалось о редких случаях развития ЗНС. Клинические проявления ЗНС включают значительное повышение температуры тела, ригидность мускулатуры, изменение психического статуса и вегетативные нарушения (неровный пульс или нестабильное АД, тахикардия, повышенное потоотделение, сердечные аритмии). Дополнительные признаки могут включать повышение уровня креатинфосфокиназы, миоглобинурию (рабдомиолиз) и острую почечную недостаточность. Клинические проявления ЗНС или значительное повышение температуры тела без других симптомов ЗНС требуют отмены всех нейролептиков, включая оланзапин.
Гипергликемия и сахарный диабет.
Гипергликемия и/или развитие или обострение сахарного диабета, связанные с кетоацидозом или диабетической комой, включая фатальные исходы, выявляются у больных нечасто. В некоторых случаях сообщается о том, что сначала увеличивается масса тела, что может являться предрасполагающим фактором.
В соответствии с руководством по принципам применения нейролептиков рекомендуется проводить соответствующий клинический мониторинг, например, измерение уровня глюкозы в крови до начала лечения, через 12 недель после начала лечения оланзапином и затем ежегодно. Пациентам, получающим любые нейролептики, в том числе Зипрексу®, рекомендовано тщательное наблюдение на предмет выявления признаков и симптомов гипергликемии (таких как полидипсия, полиурия, полифагия и слабость), а пациентам с диабетом 1 типа и больным с факторами риска развития диабета 1 типа показан регулярный мониторинг с целью выявления признаков ухудшения контроля глюкозы. Следует регулярно следить за весом пациентов, например, до начала лечения, через 4, 8 и 12 недель после начала лечения оланзапином, и затем ежеквартально.
Влияние на липидный обмен
В плацебо-контролируемых клинических испытаниях у пациентов, получавших оланзапин, были отмечены нежелательные изменения показателей липидного обмена. У пациентов с дислипидемией или высоким риском развития дислипидемии изменение показателей липидов должно корректироваться соответствующими клиническими действиями. В соответствии с принципами применения нейролептиков необходимо регулярно определять липидный профиль пациентов, принимающих любые антипсихотические средства, в том числе Зипрексу®, например, до начала лечения, через 12 недель после начала лечения оланзапином и далее каждые 5 лет.
Антихолинергическая активность
Оланзапин в условиях in vitro проявлял антихолинергическую активность, в клинических испытаниях оланзапина отмечалась низкая частота возникновения связанных с такой активностью нежелательных явлений. Однако, поскольку опыт применения оланзапина у больных с сопутствующими заболеваниями ограничен, рекомендуется проявлять осторожность при назначении его пациентам с клинически значимой гипертрофией предстательной железы или паралитической непроходимостью кишечника и сходными состояниями.
Нарушения функции печени
На ранних этапах терапии прием препарата сопровождался преходящим, асимптоматическим повышением уровней печеночных трансаминаз (АСТ и АЛТ). Особая осторожность необходима при повышении уровней АСТ и/или АЛТ у больных с недостаточностью функции печени, с ограниченным функциональным резервом печени или у пациентов, получающих потенциально гепатотоксические препараты. В случаях диагностированного гепатита (в том числе гепатоцеллюлярное, холестатическое или смешанное поражение печени) лечение оланзапином должно быть прекращено.
Нейтропения
Следует соблюдать осторожность у пациентов с низким содержанием лейкоцитов и/или нейтрофилов, связанным с любыми причинами, в том числе с приемом лекарственных препаратов, которые вызывают нейтропению, угнетением функции костного мозга, обусловленным сопутствующими заболеваниями, лучевой или химиотерапией в анамнезе, а также гиперэозинофилией или миелопролиферативным заболеванием. В редких случаях нейтропения была зарегистрирована при одновременном применении оланзапина и вальпроата.
Синдром отмены
При резком прекращении лечения оланзапином в редких случаях развиваются следующие симптомы: потливость, бессонница, тремор, тревога, тошнота или рвота (> 0,01 % и <0,1 %).
Влияние на интервал QT
В клинических исследованиях перорального применения препарата клинически значимое увеличение интервала QT (Коррекция интервала QT по формуле Фридерика [QTcF] ≥ 500 миллисекунд [мсек] в любой момент времени после начала лечения у пациентов с исходным QTcF < 500 мсек) нечасто отмечалось – у 0,1%-1% пациентов, получавших оланзапин, при этом существенных различий между количеством случаев развития сопутствующих кардиологических явлений по сравнению с плацебо не выявлено. Тем не менее, при комбинированном лечении с другими препаратами, которые достоверно вызывают удлинение интервала QT, следует назначать оланзапин с осторожностью, особенно пожилым пациентам, пациентам с врожденным синдромом удлиненного интервала QT, пациентам с хронической сердечной недостаточностью, с гипертрофией сердечной мышцы, гипокалиемией или гипомагниемией.
Тромбоэмболия
В редких случаях сообщалось о связи по времени между терапией оланзапином и возникновением венозного тромбоза (> 0,1 % и <1 %). Причинно-следственная связь между развитием венозной тромбоэмболии и приемом оланзапина не установлена. Пациенты с шизофренией предрасположены к развитию венозной тромбоэмболии, в связи с чем необходимо идентифицировать и принять превентивные меры для предупреждения возникновения всех возможных факторов риска венозной тромбоэмболии, к числу которых может относиться, например, иммобилизация (неподвижность) пациентов.
Общая активность в отношении ЦНС
Учитывая тот факт, что оланзапин в основном воздействует на ЦНС, следует проявлять осторожность при сочетанном применении оланзапина с другими препаратами, влияющими на ЦНС, и алкоголем. Поскольку в условиях in vitro оланзапин проявляет антагонизм в отношении дофаминовых рецепторов, он может ослаблять действие прямых и непрямых агонистов дофаминовых рецепторов.
Эпилептические припадки
Оланзапин следует применять с осторожностью у больных с эпилептическими припадками в анамнезе или подверженных воздействию факторов риска снижения порога судорожной готовности. Эпилептические припадки у больных, получавших лечение оланзапином, отмечаются нечасто. В большинстве из этих случаев было отмечено наличие эпилептических припадков в анамнезе или подверженность воздействию факторов риска припадков.
Поздняя дискинезия
В сравнительных исследованиях препарата продолжительностью 1 год и менее лечение оланзапином достоверно реже сопровождалось развитием дискинезии, требующей медикаментозной коррекции. Однако при длительной терапии оланзапином риск поздней дискинезии повышается, и поэтому, в случае появления признаков и симптомов поздней дискинезии рекомендуется снижение дозы или отмена оланзапина. Симптомы поздней дискинезии могут проявляться или нарастать и после отмены препарата.
Постуральная гипотензия
В клинических испытаниях оланзапина постуральная гипотензия у пожилых больных наблюдалась нечасто. Пациентам старше 65 лет рекомендуется регулярный контроль артериального давления.
Внезапная сердечная смерть
В период постмаркетингового наблюдения за оланзапином сообщалось о случаях внезапной остановки сердца у пациентов, принимавших оланзапин. В ретроспективном наблюдательном когортном исследовании риск предполагаемой внезапной сердечной смерти у пациентов, получавших оланзапин, примерно в два раза превышал таковой у пациентов, не принимавших нейролептики. В исследовании риск при приеме оланзапина был сопоставим с риском при лечении атипичными антипсихотиками, включенными в объединенный анализ.
Дети
Оланзапин не показан к применению при лечении детей и подростков. В исследованиях применения оланзапина у пациентов в возрасте 13-17 лет у пациентов наблюдались различные нежелательные реакции, включая увеличение массы тела, изменение метаболических показателей и повышение уровней пролактина.
Лактоза
Таблетки Зипрекса® содержат в составе лактозу. Данный препарат не следует применять у пациентов с редкими наследственными проблемами непереносимости галактозы, дефицитом Lapp лактазы или глюкозо-галактозной мальабсорбцией.
Беременность
Адекватных и строго контролируемых клинических исследований безопасности применения оланзапина при беременности не проводилось. Пациентов следует предупредить о необходимости информировать своего врача в случае наступления или планирования беременности во время лечения оланзапином. Из-за ограниченного применения оланзапина при беременности у людей оланзапин следует применять, только если ожидаемая польза для матери оправдывает потенциальный риск для плода.
У новорожденных, подвергшихся воздействию нейролептиков (в том числе оланзапина) в течение III триместра беременности, имеется риск развития побочных реакций, включая экстрапирамидальные симптомы и/или абстинентный синдром, которые в послеродовом периоде могут различаться по тяжести и длительности течения. Получены сообщения о случаях ажитации, артериальной гипертонии, гипотензии, тремора, сонливости, угнетения дыхания и нарушений питания. В связи с чем, новорожденные должны находиться под тщательным наблюдением.
Грудное вскармливание
В испытаниях с участием здоровых женщин было выявлено, что оланзапин выделяется в грудное молоко. Средняя дозировка (мг/кг), получаемая ребенком при достижении равновесной концентрации у матери, составляла 1.8 % дозы оланзапина матери (мг/кг). Не рекомендуется кормление грудью на фоне терапии оланзапином.
Репродуктивная функция
Влияние на репродуктивную функцию неизвестно.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами.
Испытания по оценке воздействия на способность управлять автомобилем и механизмами не проводились. Следует проявлять осторожность при управлении потенциально опасными механическими средствами, включая автомобиль, поскольку оланзапин вызывает сонливость и головокружение.
Признаки и симптомы
Очень часто (>10 %) – тахикардия, возбуждение/агрессия, дизартрия, различные экстрапирамидные симптомы, нарушения сознания, варьирующие от заторможенности до комы.
Другие значимые с медицинской точки зрения последствия передозировки включают делирий, судороги, кому, злокачественный нейролептический синдром, угнетение дыхания, аспирацию, повышение или снижение АД, сердечные аритмии (реже чем в 2 % случаев) и остановку сердца и дыхания. Были зафиксированы смертельные исходы в результате острой передозировки после приема 450мг оланзапина, однако в некоторых случаях летальный исход не наступал и после перорального приема 2г оланзапина.
Медицинская помощь при передозировке
Специфического антидота для оланзапина не существует. Не рекомендуется провоцирование рвоты. Может потребоваться проведение стандартных процедур при передозировке (промывание желудка, назначение активированного угля). Совместное назначение активированного угля показало снижение биодоступности оланзапина при приеме внутрь до 50-60%.
Показано симптоматическое лечение в соответствии с клиническим состоянием и контроль над функциями жизненно важных органов, включая лечение артериальной гипотонии, циркуляторного коллапса и поддержание дыхательной функции. Не следует применять эпинефрин, дофамин и другие симпатомиметики с бета-агонистической активностью, так как стимуляция бета-адренорецепторов может усугублять артериальную гипотонию. Необходимо проведение мониторинга сердечно-сосудистой системы с целью выявления возможных аритмий. Тщательное медицинское наблюдение и мониторинг должны продолжаться до выздоровления пациента.
По 7 таблеток в контурную ячейковую упаковку из пленки поливинилхлоридной и фольги алюминиевой. По 4 контурных ячейковых упаковок вместе с инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Хранить при температуре от +15º до +30º С в сухом, защищенном от света месте.
Хранить в недоступном для детей месте!
3 года
Не использовать по истечении срока годности, указанного на упаковке.
Лилли С.А., Испания
Lilly S.A., Spain
Avendia de la Industria, 30. 28108 Alcobendas, Madrid, Spain
Частое повышение показателей артериального давления (АД) – причина развития серьезных заболеваний (инсульт, инфаркт миокарда и пр.). Гипертоническая болезнь в России диагностируется у каждого третьего человека преклонного возраста. Для борьбы с гипертонией многим пациентам приходится принимать препараты на протяжении всей жизни, чтобы исключить осложнения.
Современные фармакологические компании предлагают большой выбор лекарственных средств, эффективных при гипертонии. Если не знаете, как выбрать таблетки от повышенного давления, ознакомьтесь с рейтингом, представленным ниже. В ТОП вошли лучшие медикаменты с учетом эффективности, стоимости и отзывов.
Классификация препаратов от повышенного давления
В зависимости от достигаемого эффекта, лекарства от АД делятся на следующие группы:
- АПФ (ингибиторы ангиотензин-превращающего фермента). Препятствуют выработке ангиотензина (вещества обладающего сосудосуживающим эффектом). Расширяют артерии, снижая АД.
- БРА (блокаторы рецепторов ангиотензина II). Ингибируют те рецепторы, с которыми связывается ангиотензин, расширяя сосуды и снижая АД.
- Антагонисты кальция/блокаторы кальциевых каналов. Предотвращают проникновение ионов кальция в клетки сосудов и миокарда (сердечной мышцы), предотвращая механизмы сокращения. Артерии расслабляются, что приводит к увеличению их диаметра и снижению АД.
- Мочегонные (диуретики). Нормализуют показатели АД, выводя излишки жидкостей и солей из организма. Петлевые диуретики назначаются преимущественно в стационарных условиях.
- Бета-адреноблокаторы. Уменьшают сердечную нагрузку, нормализуя объем крови, выбрасываемый сердцем. Достигает должных показателей АД и поддерживает их на определенном уровне.
Назначение нескольких таблеток из различных групп дает возможность снизить суточную дозировку, обеспечив синергическое (взаимодополняющее) действие между ними. Существуют схемы, предполагающие однократный прием препаратов в течение дня, что незаменимо для большинства пациентов. Гипертоники нуждаются в пожизненном лечении, поэтому комбинации средств являются более актуальными, т. к. практически полностью исключают побочные реакции и негативное воздействие на внутренние органы и системы.
Причины гипертонии
Развивается на фоне следующих заболеваний:
- болезни почек и надпочечников;
- патологии щитовидной железы;
- атеросклероз и коарктация (стеноз) аорты.
Среди предрасполагающих факторов следует выделить нервные перенапряжения, употребление большого количества соленых продуктов, наследственную предрасположенность. Женщины сталкиваются с гипертонией в климактерическом периоде. Провоцирующими факторами является алкоголизм, курение и возраст (от 60-65 лет и старше).
Когда нужно вызвать врача на дом при повышении давления?
Общепринятые показатели АД – 120/80. Параметры могут незначительно варьировать в зависимости от времени суток, физической активности и возраста человека.
Таблица – Показатели артериального давления и рекомендации
|
Категория АД |
Систолическое, мм рт. ст. |
Диастолическое, мм рт. ст. |
Какие меры нужно принять |
|
Гипотония |
…100 |
…60 |
проконсультироваться с врачом |
|
Оптимальное |
100…120 |
60…80 |
самоконтроль |
|
Допустимое |
120…130 |
80…85 |
самоконтроль |
|
Высокое |
130…140 |
85…90 |
коррекция образа жизни |
|
Умеренная гипертония |
140…160 |
90…100 |
незамедлительная консультация специалиста |
|
Средняя тяжесть гипертонии |
160…180 |
100…110 |
незамедлительная консультация специалиста |
|
Тяжелая гипертония |
180… |
110… |
незамедлительная консультация специалиста |
Необходимость во врачебной помощи возникает, если показатели отклоняются на 15 единиц и более, и при этом присутствуют следующие симптомы:интенсивная и давящая головная боль;
- снижение зрения и появление черных точек перед глазами;
- появление шума в ушах;
- осложнение дыхания и появление хрипов;
- наличие болезненного дискомфорта в области сердца;
- онемение языка и лицевых мышц;
- появление тошноты, сопровождаемой рвотой;
- чрезмерная сухость в ротовой полости;
- нарушение речевой способности;
- ощущение чувства сильного сердцебиения в висках и в конечностях.
Если вовремя не принять мер, то есть риск развития таких осложнений, как инсульт, атеросклероз, ретинопатия, сердечная недостаточность, инфаркт миокарда, микроальбуминурия и почечная недостаточность.
При развитии гипертонического криза необходимо оказать помощь как можно быстрее:
- осложненная форма – в течение часа;
- неосложненная форма – на протяжении суток;
- гипертонический рецидив – незамедлительно.
При отсутствии медицинской помощи гипертонический приступ осложняется необратимыми функциональными нарушениями внутренних органов. Люди, которые страдают гипертонией, должны заранее позаботиться о возможных осложнениях болезни проще принять меры для того, чтобы их предотвратить.
Рейтинг препаратов против гипертонии
Предлагаем ознакомиться с информацией о том, какие таблетки лучше от повышенного давления в том или ином случае. Чтобы выбрать наиболее подходящее средство, следует опираться на имеющиеся показания и свойства медикамента.
ТОП лекарств от повышенного давления
Многие интересуются, существуют ли безопасные препараты для понижения АД. К большому сожалению, подобных лекарств еще разработано не было. Но лучше всего отдавать предпочтение препаратам нового поколения, которые практически не имеют побочных эффектов. Благодаря технологиям нового времени удалось разработать максимально действенные средства, подходящие к проблеме комплексно.
Обратите внимание, что артериальная гипертензия требует комплексного подхода к лечению. Для назначения эффективной и безопасной терапии важно знать не только особенности организма пациента, но и взаимодействие лекарственных средств.
№1 – «Небиволол-Тева» (Teva, Венгрия)
Обладает мягким сосудорасширяющим действием. Снижает частоту сердечных сокращений и нормализует показатели АД при нагрузке и в состоянии покоя. Улучшает диастолическую функцию сердца, увеличивая фракцию выброса.
Назначается при гипертензии и стабильной сердечной недостаточности хронического типа. Беременным женщинам назначается только при наличии жизненных показаний. При лечении необходим контроль пациентов, сначала ежедневный, потом 1 раз в 3-4 месяца.
№2 – «Небилет» (Berlin-Chemie/A. Menarini, Германия)
Бета-адреноблокатор III поколения обладает вазодилатирующими (закономерными физиологическими реакциями сосудов на оказываемое воздействие) свойствами.
Способствует развитию устойчивого гипотензивного действия через 1 или 2 недели от начала приема. Считается лучшим лекарством от повышенного давления благодаря тому, что снижает потребность сердечной мышцы в кислороде и урежению ЧСС. Уменьшает тяжесть и количество приступов стенокардии, а также повышает переносимость физических нагрузок.
№3 – «Эдарби» (Takeda, Япония)
Антагонист рецепторов ангиотензина II является пролекарством (химически модифицированной формой лекарственного средства, которая в биосреде превращается в активную молекулу азилсартана). Преимуществом является отсутствие синдрома отмены.
Является лучшим лекарством от повышенного давления для пожилых. Таблетки показаны для приема при эссенциальной гипертензии. Терапия должна быть ежедневной и непрерывной. При отмене следует уведомить об этом врача.
№4 – «Эдарби» (Takeda, Ирландия)
Специфический антагонист рецепторов ангиотензина II, разработанный на основе азилсартана медоксомила. Эффективность и безопасность препарата не зависит от возраста пациента.
Антигипертензивный результат наблюдается в течение первых 2-х недель применения. Стойкий терапевтический эффект наблюдается уже через месяц от начала приема. Доза корректируется в зависимости от возраста и показаний.
№5 – «Лозартан» (Вертекс, Россия)
Блокирует рецепторы АТ1, предотвращая или устраняя сосудосуживающее действие ангиотензина II, а также его стимулирующее влияние на функции надпочечников. Лозартан быстро абсорбируется в желудочно-кишечном тракте. Его биодоступность находится в пределах 33%.
«Лозартан» лучше принимать от повышенного давления при первичной гипертензии и застойной сердечной недостаточности. Отличается длительным действием – более 24 часов.
№6 – «Лозартан» (Канонфарма продакшн ЗАО, Россия)
Разработан на основе одноименного активного вещества – лозартана. Назначается при первичной гипертензии, в случае сердечной недостаточности застойного типа и при гломерулярном поражении, характерном для сахарного диабета.
Основные фармакологические характеристики:
- связывается с рецепторами, которые находятся в сосудах, сердце, надпочечниках и в почках;
- выполняют такие важные биологические функции, как высвобождение альдостерона и вазоконстрикцию (сужение просвета кровеносных сосудов);
- стимулирует разрастание гладкомышечных клеточных структур.
Антигипертензивное действие достигается уже через 6 часов после однократного приема – снижаются систолические и диастолические показатели. Эффективность снижается постепенно в течение суток.
№7 – «Лозап» (Zentiva, Словацкая Республика)
Действующее вещество – лозартан калия. Ангиотензин II представляет собой мощный вазоконстриктор и основное патофизиологическое звено артериальной гипертензии. Активный компонент не ингибирует АПФ, приводящий к деградации брадикинина (пептида, расширяющего кровеносные сосуды) и развитию отеков.
«Лозап» — это лучшие таблетки от повышенного давления, устраняющие отрицательную обратную связь, которая заключается в подавлении секреции ренина, регулирующего кровяное давление. Назначается для снижения риска развития сердечно-сосудистых нарушений и при хроническом заболевании почек.
№8 – «Лозап» (Zentiva, Чешская Республика)
При прохождении терапии устраняется отрицательная обратная связь , направленная на подавление ренина. Антигипертензивная активность отмечается на 2-6 неделю лечения, что свидетельствует о, эффективной блокаде рецепторов ангиотензина II (гормона, повышающего кровяное давление).
Лекарство нового поколения от повышенного давления практически не имеет данных передозировке. При беременности не используется, т. к. присутствуют риски для развития плода. Побочные действия являются проходящими, поэтому при их возникновении нет необходимости в прекращении лечения.
№9 – «Физиотенз» (Нобел Алматинская Фармацевтическая фабрика АО, Казахстан)
Гипотензивное средство является альфа 2-адреномиметиком центрального действия. Пожилым пациентам рекомендуется принимать с осторожностью, т. к. возможно изменение фармакокинетики, что связано с повышенной биодоступностью и недостаточной метаболической активностью. Клиническая значимость при этом отсутствует.
Препарат воздействует на центральную нервную систему, селективно стимулируя рецепторы головного мозга. Благодаря снижению активности симпатической нервной системы происходит снижение показателей кровяного давления.
№10 – «Норваск» (Pfizer, Германия)
Блокатор кальциевых каналов, который разработан на основе амлодипина. Обладает выраженным антигипертензивным и антиангинальным действием. Снижает переход ионов кальция в гладкомышечные клетки сосудов.
Эффективность таблеток «Новарск»:
- при стенокардии уменьшает ишемию миокарда;
- уменьшает постнагрузку на сердце;
- снижает ОПСС (общее периферическое сопротивление сосудов);
- расширяет периферические артериолы;
- уменьшает потребность сердечной мышцы в кислороде.
Препарат повышает физическую выносливость и минимизирует частоту приступов стенокардии. Это исключает необходимость в использовании нитроглицерина.
№11 – «Моксонидин» (Северная звезда ЗАО, Россия)
Агонист имидазолиновых рецепторов обладает центральным действием. Селективно стимулирует в стволовых структурах мозга рецепторы, которые участвуют в рефлекторной и тонической регуляции симпатической нервной системы.
Самые лучшие таблетки от повышенного давления при артериальной форме гипертензии. Нет необходимости в коррекции начальной дозы для пациентов, страдающих почечной недостаточностью. Передозировка не опасна для жизни. Для восстановления оптимальных показателей в этом случае инъекционно вводится допамин.
Выводы
Список лучших таблеток от повышенного давления рекомендуется использовать в ознакомительных целях. При артериальной гипертензии самолечение недопустимо.
Эффективные лекарства нового поколения от повышенного давления может назначить только врач. Специалист проведет обследование, учтет результаты анализов и индивидуальные особенности организма больного. Предварительная консультация с врачом является обязательной мерой для предотвращения развития серьезных для здоровья и жизни осложнений.
Список литературы:
https://www.eurolab.ua/hypertension-high-blood-pressure/2246/16996
https://www.rlsnet.ru/mkb_index_id_3669.htm
https://www.vidal.ru/encyclopedia/zabolevaniya-serdechno-sosudistoyi-sistemi-kardiologiya/arterialna…
https://cyberleninka.ru/article/n/sovremennye-napravleniya-medikamentoznoy-terapii-arterialnoy-giper…
1 таблетка покрытая оболочкой содержит:
Действующее вещество: азитромицин (в виде азитромицина дигидрата) – 500 мг.
Вспомогательные вещества: прежелатинизированный крахмал, гидроксипропилцеллюлоза низкозамещенная, натрия лаурилсульфат, кроскармеллоза натрия, кальция гидрофосфат дигидрат, кремния диоксид коллоидный безводный, лактоза безводная, магния стеарат, пленочная оболочка Сепифилм 752 Бланк (содержит: гидроксипропилметилцеллюлозу, микрокристаллическую целлюлозу, титана диоксид, полиэтиленгликоль-40 стеарат).
Белые овальные продолговатые таблетки, покрытые оболочкой с риской с одной стороны. Риска не предназначена для деления таблетки на две равные части.
Антибактериальные средства для системного применения. Макролиды. Код АТС: J01FA10
Азитромицин показан для лечения следующих инфекций, вызванных одним или несколькими чувствительными микроорганизма:
— Бронхит
— Внебольничная пневмония
— Синусит
— Фарингит / тонзиллит
— Средний отит
— Инфекции кожи и мягких тканей: неосложненные формы acne vulgaris, мигрирующая хроническая эритема (начальная стадия болезни Лайма), рожа, импетиго, пиодермия.
— Неосложненные инфекции половых путей, вызванные Chlamydia trachomatis.
— Заболевания желудка и 12-перстной кишки, ассоциированные с Helicobacter pylori.
Взрослым и детям с массой тела свыше 45 кг: внутрь 0,5 г/сут за 1 час до приема пищи или через 2 часа после него, запивая водой, в течение 3 дней (курсовая доза – 1,5 г).
При неосложненном уретрите или цервиците – однократно 1 г.
Заболевания желудка и 12-перстной кишки, ассоциированные с Helicobacter pylori: 1 г (2 таблетки по 500 мг) ежедневно, в комбинации с антисекреторными препаратами и другими лекарственными средствами, по назначению врача.
Почечная недостаточность:
Не требуется коррекции дозы у пациентов с легкой и умеренной почечной недостаточностью (СКФ 10-80 мл / мин). Следует соблюдать осторожность при назначении азитромицина пациентам с тяжелой почечной недостаточностью (СКФ <10 мл/мин).
Печеночная недостаточность:
Поскольку азитромицин метаболизируется в печени и выводится с желчью, препарат не следует назначать пациентам, страдающим тяжелыми заболеваниями печени. Исследования по лечению таких больных азитромицином не проводились.
Пациенты пожилого возраста:
Для людей пожилого возраста применять препарат в той же дозе, как и взрослым.
Поскольку пациенты пожилого возраста могут входить в группы риска нарушений электрической проводимости сердца, рекомендуется соблюдать осторожность при применении азитромицина в связи с риском развития сердечной аритмии и аритмии torsade de pointes.
Беременность. Исследования влияния на репродуктивную функцию животных выполнены при введении доз, соответствующих умеренным токсическим дозам для материнского организма. В этих исследованиях не получено доказательств токсического воздействия азитромицина на плод. Однако отсутствуют адекватные и хорошо контролируемые исследования у беременных. Поскольку исследования влияния на репродуктивную функцию животных не всегда соответствуют эффекту у человека, азитромицин следует назначать в период беременности только по жизненным показаниям.
Кормление грудью. Сообщалось, что азитромицин проникает в грудное молоко, но соответствующих и должным образом контролируемых клинических исследований, которые давали бы возможность охарактеризовать фармакокинетику экскреции азитромицина в грудное молоко, не проводилось. Применение азитромицина в период кормления грудью возможно только в случаях, когда ожидаемая польза для матери превышает потенциальный риск для ребенка.
Фертильность. Исследование фертильности проводили на крысах; частота наступления беременности после введения азитромицина снижалась. Релевантность этих данных относительно человека неизвестна.
Дети
Препарат следует применять у детей с массой тела > 45 кг. Детям с массой тела ≤ 45 кг рекомендуется применять препараты азитромицина в соответствующей дозировке.
Доказательства того, что азитромицин может ухудшать способность управлять транспортными средствами или работать с механизмами, отсутствуют, но следует учитывать возможность развития таких побочных реакций, как головокружение, сонливость, нарушение зрения.
Азитромицин хорошо переносится с низкой частотой побочных эффектов. В этом разделе перечислены побочные реакции и их частота со стороны различных систем организма, выявленные в ходе клинических испытаний и постмаркетинговых наблюдений. Побочные реакции, выявленные при постмаркетинговых наблюдениях, выделены курсивом. Указанные ниже побочные эффекты приводятся в соответствии со следующими градациями частоты их возникновения: очень часто (1/10); часто (1/100 до <1/10); нечасто (1/1000, <1/100); редко (1/10000, <1/1000); очень редко (<1/10000), и не известно (не могут быть оценены из доступных данных). В каждой группе побочные эффекты представлены в порядке убывания их важности.
Побочные реакции возможно или вероятно связанные с азитромицином основанные на клинических исследованиях и постмаркетингового наблюдения:
Инфекции и инвазии:
Нечасто (1/1000, <1/100): кандидоз, кандидоз полости рта, влагалища.
Не известно (не могут быть оценены из доступных данных): псевдомембранозный колит.
Заболевания крови и лимфатической системы
Нечасто (1/1000, <1/100) лейкопения, нейтропения
Не известно (не могут быть оценены из доступных данных) тромбоцитопения, гемолитическая анемия
Нарушения иммунной системы
Нечасто (1/1000, <1/100) отек Квинке, гиперчувствительность
Не известно (не могут быть оценены из доступных данных) анафилактическая реакция
Метаболизм и нарушения питания
Часто (> 1/100 <1/10) анорексия
Психические расстройства
Нечасто (1/1000, <1/100) нервозность
Редкие (> 1/10000 <1/1000) возбуждение
Не известно (не могут быть оценены из доступных данных) агрессия, тревога
Расстройства нервной системы
Частые (> 1/100 <1/10) головокружение, головная боль, парестезии, извращение вкуса
Нечасто (1/1000, <1/100) снижение чувствительности, сонливость, бессонница
Не известно (не могут быть оценены из доступных данных) обморок, судороги, психомоторная гиперактивность, потеря обоняния, потеря вкуса, нарушение обоняния, миастения
Глазные расстройства
Частые (> 1/100 <1/10) нарушения зрения
Ушные и лабиринтные расстройства
Частые (> 1/100 <1/10) глухота
Нечасто (1/1000, <1/100) нарушение слуха, шум в ушах
Редкие (> 1/10000 <1/1000) головокружение
Сердечные расстройства
Нечасто(1/1000, <1/100) сердцебиение
Не известно (не могут быть оценены из доступных данных) тахикардия, в том числе желудочковая тахикардия, аритмия
Сосудистые расстройства
Не известно (не могут быть оценены из доступных данных) гипотензия
Желудочно-кишечные расстройства
Очень часто (1/10) диарея, боль в животе, тошнота, метеоризм
Частые (> 1/100 <1/10) рвота, диспепсические расстройства
Нечасто (> 1/1000 <1/100) гастрит, запоры
Не известно (не могут быть оценены из доступных данных) панкреатит, изменение цвета языка
Расстройства печени и желчного пузыря
Нечасто (> 1/1000 <1/100) гепатит
Редкие (> 1/10000 <1/1000) нарушение функций печени
Не известно (не могут быть оценены из доступных данных) печеночная недостаточность с редким летальным исходом, гепатит молниеносный, некроз печени, холестатическая желтуха
Заболеваний кожи и подкожной клетчатки
Частые (> 1/100 <1/10) зуд и высыпания на коже
Нечасто (> 1/1000 <1/100) синдром Стивенса-Джонсона, реакция фотосенсибилизации, крапивница
Не известно (не могут быть оценены из доступных данных) токсический эпидермальный некролиз, мультиформная эритема
Костно-мышечной, соединительной ткани
Частые (> 1/100 <1/10) артралгия
Нарушения со стороны почек и мочевыводящих путей
Не известно (не могут быть оценены из доступных данных) острая почечная недостаточность, интерстициальный нефрит
Общие нарушения и условия назначения
Частые (> 1/100 <1/10) усталость
Нечасто (> 1/1000 <1/100) боль в груди, отек, недомогание, слабость
Исследования
Частые (> 1/100 <1/10) снижение количества лимфоцитов , увеличение количества эозинофилов, снижение бикарбоната в крови
Нечасто (> 1/1000 <1/100) повышение аспартатаминотрансферазы, повышение аланинаминотрансферазы, повышение билирубина в крови, повышение мочевины в крови, повышение креатинина в крови, патологические изменения калия крови.
Не известно (не могут быть оценены из доступных данных) электрокардиограмма: удлинение интервала QT.
• гиперчувствительность к антибиотикам группы макролидов,
• тяжелая печеночная и/или почечная недостаточность,
• дети с массой тела менее 45 кг,
• одновременный прием с эрготамином и дигидроэрготамином.
С осторожностью
При беременности и в период лактации, т.е. в тех случаях, когда польза от его применения превышает риск, существующий при использовании любого препарата в эти периоды.
Побочные эффекты в дозе, превышающей рекомендуемую выше, были подобны тем, которые наблюдаются в обычных дозах. Типичные симптомы передозировки антибиотиков группы макролидов включают: обратимую потерю слуха, сильную тошноту, рвоту и диарею. В случае передозировки назначают активированный уголь и общее симптоматическое лечение, поддерживающие мероприятия.
Симптомы: тошнота, временная потеря слуха, рвота, диарея
Лечение: симптоматическое.
Антациды: В фармакокинетических исследованиях по изучению последствий одновременного приема антацидов с азитромицином не было отмечено влияния на общую биодоступность, хотя пиковая сыворотночная концентрация была снижена примерно на 25%. Пациентам, получающим азитромицин, не следует одновременно принимать антациды.
Цетиризин: у здоровых добровольцев, совместное назначение 5-дневного курса азитромицина с цетиризином 20 мг на стационарном этапе не привело к фармакокинетическому взаимодействию, изменений продолжительности интервала QT не наблюдалось.
Диданозин (Dideoxyinosine): совместное применение 1200 мг/сут азитромицина и 400 мг / сут диданозина у 6 ВИЧ-позитивных лиц на стационарном этапе при сравнении с плацебо не изменило фармакокинетику диданозина.
Дигоксин: Есть сведения о нарушении микробного метаболизма дигоксина в кишечнике у части пациентов, принимающих некоторые макролидные антибиотики. Следует помнить, что у пациентов, получающих одновременно азитромицин или другие родственные азалидные антибиотики, может повышаться уровень дигоксина.
Зидовудин
: Однократный прием в дозе 1000 мг и многократный в дозе 1200 мг или 600 мг азитромицина мало влияет на плазменную фармакокинетику или экскрецию с мочой зидовудина или его метаболита глюкуронида. Тем не менее, при назначении азитромицина увеличивается концентрация фосфорилированного зидовудина, клинически активного метаболита, в мононуклеарных клеток периферической крови. Клиническое значение этого наблюдения неясно, но оно может оказаться полезным для пациентов.
Не выявлено значительного взаимодействия азитромицина с печеночной системой цитохрома Р450. Считается, что не происходит фармакокинетических лекарственных взаимодействий, как при приеме эритромицина и других макролидов. Не наблюдается индукции или инактивации системы Цитохрома Р450 печени через комплекс цитохром-метаболит при применении азитромицина.
Производные спорыньи: в связи с теоретической возможностью отравления производными спорыньи, одновременное использование азитромицина с производными спорыньи не рекомендуется.
Фармакокинетические исследования были проведены между азитромицином и следующими препаратами, оказывающими значительное влияние на метаболизм цитохрома Р450.
Аторвастатин: Совместное назначение аторвастатина (10 мг в сутки) и азитромицина (500 мг в день) не изменяет плазменные концентрации аторвастатина (базируется на данных анализа ингибирования ГМГ-КоА-редуктазы ).
Карбамазепин: в исследовании фармакокинетического взаимодействия у здоровых добровольцев, получавших одновременно азитромицин, не наблюдалось существенных эффектов на плазменные уровни карбамазепина или его активного метаболита.
Циметидин: В фармакокинетических исследованих по изучению эффектов однократной дозы циметидина, принимаемой за 2 часа до азитромицина, никаких изменений на фармакокинетику азитромицина не обнаружено.
Кумарин-подобные пероральные антикоагулянты: в исследованиях фармакокинетического взаимодействия, азитромицин не изменяет антикоагулянтный эффект одной дозы 15 мг варфарина, назначенной здоровым добровольцам. Это были сообщения, полученные в постмаркетинговый период для потенцированных антикоагулянтов после совместного применения азитромицина и кумарин-подобных оральных антикоагулянтов. Хотя причинно-следственная связь не установлена, внимание должно быть уделено частоте мониторинга протромбинового времени, когда азитромицин используется у больных, получающих кумарин-подобные пероральные антикоагулянты.
Циклоспорин: в фармакокинетических исследованиях у здоровых добровольцев, которым был назначен азитромицин в дозе 500 мг / сут в течение 3 дней, а затем применяли однократно оральный циклоспорин в дозе 10 мг / кг, значительно возрастала Сmax циклоспорина и существенно повышалась AUC0-5 (на 24% и 21% соответственно), однако никаких существенных изменений не было замечено в AUC0-5.
Следовательно, следует проявлять осторожность, прежде чем рассматривать одновременный прием этих лекарственных средств. Если необходим одновременный прием этих препаратов надо проводить мониторинг уровня циклоспорина и соответственно корректировать дозу.
Эфавиренз: совместное назначение однократно азитромицина в дозе 600 мг и 400 мг эфавиренза в день в течение 7 дней не приводит к клинически значимым фармакокинетическим взаимодействиям.
Флуконазол: совместное назначение однократно азитромицина в дозе 1200 мг не изменяет фармакокинетику однократной дозы 800 мг флуконазола. Общее воздействие и период полувыведения азитромицина не изменились при одновременном приеме флуконазола, однако, наблюдалось клинически незначительное снижение Сmax (18%) азитромицина.
Индинавир: совместное назначение однократно азитромицина в дозе 1200 мг и индинавира в дозе 800 мг трижды в день в течение 5 дней не выявило статистически существенного влияния на фармакокинетику индинавира.
Метилпреднизолон: в исследовании фармакокинетического взаимодействия у здоровых добровольцев, азитромицин не оказывает существенного влияния на фармакокинетику метилпреднизолона.
Мидазолам: у здоровых добровольцев одновременное применение азитромицина 500 мг/сут в течение 3 дней не вызывает клинически значимых изменений фармакокинетики и фармакодинамики одной дозы 15 мг мидазолама.
Нелфинавир: одновременное применение азитромицина (1200 мг) и нелфинавира в равномерном режиме (750 мг три раза в день) привело к увеличению концентрации азитромицина. Коррекции дозы не потребовалось и клинически значимых побочных эффектов не наблюдались.
Рифабутин: одновременное применение азитромицина и рифабутина не влияет на сывороточные концентрации этих препаратов. У пациентов, получающих одномоментное лечение азитромицином и рифабутином, наблюдалась нейтропения. Хотя нейтропения была связана с применением рифабутина, причинно-следственная связь в сочетании с азитромицином не установлена.
Силденафил: у нормальных здоровых мужчин-добровольцев, не установлено никаких доказательств влияния азитромицина (500 мг ежедневно в течение 3 дней) на AUC и Сmax силденафила и его основного циркулирующего метаболита.
Терфенадин: Фармакокинетические исследования не показали никаких признаков взаимодействия между азитромицином и терфенадином. В исследованиях были редкие случаи, где сообщалось, что возможность такого взаимодействия не может быть полностью исключена, однако, не было конкретных доказательств того, что такое взаимодействие произошло.
Теофиллин: не существует признаков клинически значимого фармакокинетического взаимодействия азитромицина и теофиллина при одновременном применении у здоровых добровольцев.
Триазолам: у 14 здоровых добровольцев, одновременное назначение азитромицина 500 мг в 1-й день и 250 мг на 2-й день и 0,125 мг триазолама на 2-й день не оказали существенного влияния ни на одну из фармакокинетических переменных триазолама по сравнению с триазолам и плацебо.
Триметоприм / сульфаметоксазол: одномоментное лечение триметоприм / сульфаметоксазолом DS (160 мг/800 мг) в течение 7 дней с азитромицином 1200 мг на 7 день не оказало существенного влияния на пик концентраций, общее воздействие или экскреции с мочой триметоприма либо сульфаметоксазола. Сывороточные концентрации азитромицина были сходны с теми, которые наблюдаются в других исследованиях.
В случае пропуска приема одной дозы препарата – пропущенную дозу следует принять как можно раньше, а последующие – с перерывами в 24 часа.
При беременности препарат назначают только в том случае, когда ожидаемая польза для матери превышает потенциальный риск для плода.
При необходимости применения препарата в период лактации следует решить вопрос о прекращении грудного вскармливания на время применения препарата.
Как на эритромицин так и на другие макролиды были зарегестрированы редкие серьезные аллергические реакции, включая ангионевротический отек и анафилаксию (редко летальную). Некоторые из этих реакций на азитромицин привели к рецидивирующим симптомам, требующим длительного наблюдения и лечения. Поскольку печень является основным путем выведения азитромицина, использование азитромицина следует проводить с осторожностью у пациентов с серьезными заболеваниями печени. Случаи молниеносного гепатита, который может привести к опасной для жизни печеночной недостаточности, были ассоциированы с азитромицином. Некоторые пациенты, возможно, имели заболевания печени или могли принимать другие гепатотоксические лекарственные средства.
В случае появления признаков и симптомов нарушения функции печени, таких, как быстро развивающаяся астения в ассоциации с желтухой, потемнением мочи, склонность к кровотечениям или печеночной энцефалопатии, исследования печеночной функции должны быть выполнены немедленно. Назначение азитромицин должна быть отменено, если появилась дисфункция печени.
У больных, получающих производные спорыньи, отравление спорыньей было ускорено при одновременном назначении некоторых макролидных антибиотиков. Не существует никаких данных о возможном взаимодействии производных спорыньи и азитромицина. Однако, из-за теоретической возможности отравления спорыньей, азитромицин и производные спорыньи не должны совместно назначаться. Удлиненная сердечная реполяризация и удлинение интервала QT, приводящие к риску развития сердечной аритмии и тахикардии, были замечены при лечении другими макролидами. Аналогичный эффект на азитромицин не может быть полностью исключен у пациентов с повышенным риском длительной сердечной реполяризации, поэтому необходима осторожность при лечении пациентов:
• При врожденном или доказанном удлинении интервала QT.
• Одновременно принимающих другие активные вещества для которых доказано, что они продлевают интервал QT, таких как антиаритмические препараты классов Iа и III, цизаприд и терфенадин.
• С электролитными нарушеними, особенно в случае гипокалиемии и гипомагниемии
• При клинически значимой брадикардии, сердечной аритмии или тяжелой сердечной недостаточности.
Как и при назначении любого антибиотика, рекомендуется наблюдение за признаками суперинфекции вызванной нечувствительными микроорганизмами, включая грибы. Есть сообщения о Clostridium difficile ассоциированной диареи при использовании почти всех антибактериальных препаратов, включая азитромицин, степень тяжести может варьировать от умеренной диареи до фатального колита. Штаммы Clostridium difficile, продуцирующие гипертоксин А и В приводят к развитию Clostridium difficile ассоциированной диареи. Гипертоксин, продуцируемый штаммом Clostridium difficile, приводит к увеличению заболеваемости и смертности, так как эти инфекции рефрактерны к антибактериальной терапии и может потребоваться колэктомия. Таким образом, Clostridium difficile ассоциированная диарея должны быть предусмотрена у тех пациентов, которые в анамнезе имели диарею во время или после назначения любого антибиотика. Необходим тщательный анамнез поскольку описано, что Clostridium difficile ассоциированная диарея возникает в течение двух месяцев после назначения антибактериальных препаратов. Должна быть рассмотрена необходимость прекращения терапии азитромицином и назначение специфического лечения Clostridium difficile. Стрептококковые инфекции: пенициллин, как правило, препарат первого выбора для лечения фарингита / тонзиллита вызванного Streptococcus pyogenes, а также для профилактики острой ревматической лихорадки. Азитромицин в целом эффективен против стрептококка в ротоглотке, но нет данных, которые демонстрируют эффективность азитромицина в профилактике острой ревматической лихорадки. Использование при нарушениях функции почек: у больных с тяжелой почечной недостаточностью (СКФ <10 мл / мин) было отмечено увеличение системного воздействия азитромицина на 33%.
Описаны случаи обострения симптомов миастении и новое начало миастенического синдрома у пациентов, получавших терапию азитромицином. Безопасность и эффективность для профилактики или лечения МАС у детей не установлены.
Пациентам с редкими наследственными патологиями, такими как непереносимость галактозы, дефицитом Lapp лактазы или глюкозо-галактозной мальабсорбции не следует принимать данное лекарственное средство.
Хранить при температуре не выше 25 °C в оригинальной упаковке для защиты от света и влаги. Беречь от детей.
2 года. Не использовать после срока годности, указанного на упаковке.
По 3 таблетки в блистере, 1 или 2 блистера в картонной пачке с инструкцией по применению.
По 2 таблетки в блистере, 1 блистер в картонной пачке с инструкцией по применению.
Информация о производителе (заявителе)
Владелец лицензии: Нобел Илач Санайи ве Тиджарет А.Ш., г. Стамбул, Турция.
Производитель: Нобел Илач Санайи ве Тиджарет А.Ш., г. Дюздже, Турция.
Зипрасидо́н — лекарственный препарат, атипичный антипсихотик. Торговые наименования — «Зелдокс», «Геодон».
| Зипрасидон | |
|---|---|
| Ziprasidonum | |
 |
|
| Химическое соединение | |
| ИЮПАК | 5-{2-[4-(1,2-бензизотиазол-3-ил)-1-пиперазинил]-этил}-6-хлор-1,3-дигидро-2H-индол-2-он |
| Брутто-формула | C21H21ClN4OS |
| Молярная масса | 412,936 |
| CAS | 146939-27-7 |
| PubChem | 60854 |
| DrugBank | 00246 |
| Состав | |
| Классификация | |
| Фармакол. группа | нейролептики |
| АТХ | N05AE04 |
| Лекарственные формы | |
|
• лиофилизат для приготовления раствора для внутримышечного введения 30 мг; • капсулы 20, 40, 60, 80 мг |
|
| Другие названия | |
| «Зелдокс», «Геодон» | |
Фармакодинамика
править
править
- Исследования связывания с рецепторами
Обладает высоким сродством к допаминергическим D2-рецепторам и значительно более выраженным сродством к серотониновым 5-HT2A-рецепторам. Зипрасидон взаимодействует также с серотониновыми 5-HT2С, 5-HT1D, 5-HT1A-рецепторами; сродство препарата к этим рецепторам сопоставимо со сродством к D2-рецепторам или превышает его. Зипрасидон обладает умеренным сродством к нейрональным переносчикам серотонина и норадреналина, а также к гистаминовым H1-рецепторам и α1-адренорецепторам. Антагонизм к этим рецепторам связывают соответственно с сонливостью и ортостатической гипотензией.
Зипрасидон практически не взаимодействует с мускариновыми М1-рецепторами, проявление антагонизма к которым связывают с ухудшением памяти.
- Исследования функции рецепторов
Зипрасидон является антагонистом как серотониновых 5-HT2A-рецепторов, так и допаминергических D2-рецепторов. Антипсихотическая активность препарата, по-видимому, частично обусловлена блокадой обоих типов рецепторов.
Зипрасидон является мощным антагонистом 5-HT2С, 5-HT1D и мощным агонистом 5-HT1A-рецепторов и ингибирует обратный захват норадреналина и серотонина в нейронах. Серотонинергическая активность зипрасидона и его влияние на обратный захват нейротрансмиттеров в нейронах связывают с антидепрессивной активностью. Агонизм к 5-HT1A-рецепторам обусловливает анксиолитический и антидепрессивный эффекты зипрасидона. Мощный антагонизм к 5-НТ2С рецепторам определяет антипсихотическую активность.
- Исследования с применением ПЭТ у людей
По данным позитрон-эмиссионной томографии (ПЭТ), степень блокады серотониновых 5-HT2A-рецепторов через 12 ч после однократного приёма препарата внутрь в дозе 40 мг составила 80 %, а допаминергических D2-рецепторов приблизительно 50 %.
Фармакокинетика
править
править
Фармакокинетика зипрасидона линейная при приёме препарата в дозах от 40 до 80 мг 2 раза/сут.
- Всасывание
При приёме зипрасидона внутрь во время еды Cmax достигается в течение 6-8 ч. Абсолютная биодоступность дозы 20 мг при приёме после еды составляет 60 %, при приёме натощак всасывание зипрасидона снижается на 50 %.
- Распределение
При приёме препарата 2 раза/сут равновесное состояние достигается в течение 3 дней. Продолжительность удерживания равновесного состояния зависит от дозы. Vd в равновесном состоянии — 1.5 л/кг. Связывание с белками плазмы составляет 99 % и не зависит от концентрации.
- Метаболизм и выведение
При приёме внутрь зипрасидон в значительной степени метаболизируется, в неизменённом виде с мочой и калом выводится небольшая часть дозы (<1 % и <4 % соответственно). В равновесном состоянии T1/2 составляет 6.6 ч, клиренс зипрасидона при в/в введении — 7.5 мл/мин/кг. Полагают, что существует 3 пути биотрансформации зипрасидона, которые приводят к образованию четырёх основных метаболитов — бензизотиазолпиперазин (БИТП) сульфоксида, БИТП сульфона, зипрасидона сульфоксида и S-метилдигидрозипрасидона. Примерно 20 % выводится с мочой и примерно 66 % — с калом. Доля неизменённого зипрасидона от общего содержания препарата и его метаболитов в сыворотке составляет около 44 %. CYP 3А4 катализирует окислительное превращение зипрасидона. S-метилгидрозипразидон образуется в результате двух реакций, катализируемых альдегидоксидазой и тиометилтрансферазой.
Зипрасидон, S-метилдигидрозипрасидон и зипрасидон сульфоксид обладают сходными свойствами, которые могут обусловить удлинение интервала QT. S-метилдигидрозипрасидон выводится главным образом с калом, а также подвергается дальнейшему метаболизму с участием CYP 3A4, зипрасидон сульфоксид выводится почками и также метаболизируется с участием CYP 3А4.
- Фармакокинетика в особых клинических случаях
Назначение кетоконазола в дозе 400 мг/сут (ингибитора CYP 3А4) приводит к увеличению концентрации зипрасидона в сыворотке крови приблизительно на 40 %. Концентрация S-метилдигидрозипрасидона в сыворотке увеличивается на 55 % во время приёма кетоконазола. Дополнительного удлинения интервала QTc не отмечено.
Клинически значимой зависимости фармакокинетики зипрасидона от возраста или пола, курения при приёме внутрь не отмечено.
Значимых изменений фармакокинетики зипрасидона при приёме внутрь у пациентов с тяжёлыми и умеренными нарушениями функции почек не выявлено. Неизвестно, повышаются ли у таких пациентов концентрации метаболитов в сыворотке крови.
У пациентов с лёгкими или умеренными нарушениями функции печени (класс А или В по шкале Чайлд-Пью) на фоне цирроза концентрации зипрасидона в сыворотке крови были на 30 % выше, чем у здоровых пациентов, а терминальный T1/2 примерно на 2 ч больше.
Показания
править
править
Профилактика и лечение шизофрении и других психических расстройств. Препарат эффективен в терапии продуктивных и негативных симптомов, а также аффективных расстройств (у больных, получавших зипрасидон в дозе 60 мг и 80 мг 2 раза/сут отмечено статистически достоверное улучшение по шкале MADRS (р<0.05) по сравнению с плацебо) при шизофрении.[источник не указан 102 дня]
По данным клинических исследований, зипрасидон превосходит галоперидол по воздействию на психотические симптомы и проявления агрессии; положительно влияет на показатели социального функционирования[1].
Режим дозирования
править
править
Препарат принимают внутрь во время еды.
Рекомендуемая доза для взрослых составляет 40 мг 2 раза/сут, в последующем дозу подбирают с учётом клинического состояния. При необходимости суточная доза может быть повышена до максимальной в течение 3 дней. Максимальная суточная доза составляет 160 мг (по 80 мг 2 раза/сут).
Коррекция режима дозирования у лиц пожилого возраста, у курящих пациентов и при нарушении функции почек не требуется.
У пациентов с лёгкими или умеренно выраженными нарушениями функции печени целесообразно снизить дозу препарата. Опыт применения зипрасидона у больных с тяжёлой печёночной недостаточностью отсутствует, поэтому у этой категории пациентов препарат следует применять с осторожностью.
Побочное действие
править
править
К наиболее значимым побочным эффектам зипрасидона относят седацию[2], сонливость, ортостатическую гипотензию, удлинение электрокардиографического интервала QT. Вызывая увеличение интервала QT, препарат способен вызывать опасные для жизни аритмии, прежде всего у лиц с удлинённым от природы интервалом QT, страдающих различными аритмиями, а также у пациентов после инфаркта миокарда[3].
Со стороны ЦНС и периферической нервной системы: астения, головная боль, экстрапирамидные расстройства[4], бессонница, тремор, нечёткость зрения, психомоторное возбуждение, акатизия, головокружение, дистонические реакции. Крайне редко появлялись судороги (менее чем у 1 % больных, получавших зипрасидон). Индекс нарушения движений (Movement Disorder Burden Score), отражающий выраженность экстрапирамидных симптомов при применении зипрасидона, значительно ниже (р<0.05), чем при применении галоперидола или рисперидона. Кроме того, при лечении галоперидолом и рисперидоном была выше частота акатизии и применения антихолинергических средств, чем при лечении зипрасидоном. При длительном применении зипрасидона, как и других антипсихотиков, существует риск развития поздней дискинезии. При появлении признаков дискинезий целесообразно снизить дозу зипрасидона или отменить его.
Несмотря на то, что зипрасидон показал свою эффективность как нормотимик, иногда его приём может вызывать инверсию аффекта (развитие мании или гипомании) у пациентов, страдающих депрессией[5][6][7].
Злокачественный нейролептический синдром (ЗНС): в клинических исследованиях случаев ЗНС у пациентов, получавших зипрасидон, не зарегистрировано. При применении других антипсихотических средств наблюдали случаи ЗНС, который является редким, но потенциально очень опасным осложнением. Клиническими проявлениями ЗНС являются гиперпирексия, мышечная ригидность, изменение психического статуса и подтверждения функциональной нестабильности (аритмия, изменение АД, тахикардия, профузное потоотделение). Дополнительные признаки могут включать повышение уровня КФК, миоглобинурию (рабдомиолиз) и острую почечную недостаточность. При появлении симптомов, которые можно отнести к признакам ЗНС, или неожиданно высокой температуры тела, не сопровождаемой возникновением остальных симптомов ЗНС, следует немедленно отменить все антипсихотические средства, включая зипрасидон.
Со стороны пищеварительной системы: запоры, сухость во рту, диспепсия, повышенное слюноотделение, тошнота, рвота.
Прочие: на фоне поддерживающей терапии зипрасидоном иногда наблюдалось повышение уровня пролактина (в большинстве случаев нормализовался без прекращения лечения), артериальная гипертензия. Сообщалось о повышении массы тела у 0,4 % пациентов (в среднем на 0,5 кг).
Нежелательные явления, отмечавшиеся в постмаркетинговых испытаниях зипрасидона: постуральная гипотензия, тахикардия, бессонница, кожная сыпь.
По информации FDA, зипрасидон может вызвать редкий, но опасный побочный эффект — DRESS-синдром (Drug Rash with Eosinophilia and Systemic Symptoms), который вначале проявляется сыпью, распространяющейся на все части тела, и далее прогрессирует. К симптомам DRESS-синдрома относятся сыпь, лихорадка, эозинофилия, увеличение лимфатических желёз, гепатит, нарушение функции почек, поражение лёгких, сердца, поджелудочной железы; существует риск летального исхода. Пациентам, у которых при приёме зипрасидона возникла лихорадка с сыпью и/или увеличение лимфатических желёз, необходимо оказать неотложную медицинскую помощь, а лечение зипрасидоном — сразу же прекратить[8].
Противопоказания
править
править
- удлинение интервала QT[9] (в том числе врождённый синдром удлинённого интервала QT);
- недавно перенесённый острый инфаркт миокарда[9];
- декомпенсированная сердечная недостаточность[9];
- аритмии в анамнезе[9];
- беременность[4];
- лактация (грудное вскармливание)[4];
- повышенная чувствительность к зипрасидону или любому неактивному компоненту препарата.
Беременность и лактация
править
править
Применение Зелдокса при беременности противопоказано, за исключением тех случаев, когда предполагаемая польза для матери превышает потенциальный риск для плода.
Женщины репродуктивного возраста должны пользоваться адекватными методами контрацепции в период применения Зелдокса в связи с отсутствием клинических данных о безопасности его применения при беременности.
При необходимости применения Зелдокса в период лактации грудное вскармливание следует прекратить.
Особые указания
править
править
Зипрасидон вызывает небольшое удлинение интервала QT, поэтому Зелдокс следует с осторожностью назначать пациентам с брадикардией, электролитными нарушениями, так как это может привести к удлинению интервала QT или развитию пароксизмальной желудочковой тахикардии. Если интервал QT превышает 500 мсек, рекомендуется отменить Зелдокс.
При применении Зелдокса у пациентов, имеющих в анамнезе судорожные состояния, следует соблюдать осторожность.
- Использование в педиатрии
Эффективность и безопасность применения зипрасидона у пациентов в возрасте менее 18 лет не изучалась.
- Влияние на способность к вождению автотранспорта и управлению механизмами
Пациентам, занимающимся потенциально опасными видами деятельности, требующими повышенного внимания и быстроты психомоторных реакций, следует соблюдать осторожность. Пациенты должны быть предупреждены о возможном возникновении сонливости на фоне приёма Зелдокса.
Передозировка
править
править
Сведения о передозировке зипрасидона ограничены.
Симптомы: в предрегистрационных клинических испытаниях при приёме препарата внутрь в максимальной подтверждённой дозе (3240 мг) у пациента проявилось седативное действие препарата, замедление речи и преходящая артериальная гипертензия (АД 200/95 мм рт. ст.). Клинически значимых изменений сердечного ритма или функциональных изменений не отмечалось.
Лечение: при подозрении на передозировку необходимо учитывать возможную роль сопутствующей терапии. Специфического антидота зипрасидона нет. При острой передозировке следует обеспечить проходимость дыхательных путей и адекватную вентиляцию и оксигенацию лёгких. Возможно промывание желудка (после интубации, если больной находится без сознания) и введение активированного угля в сочетании со слабительными препаратами. Возможные судороги или дистоническая реакция мышц головы и шеи после передозировки могут создать угрозу аспирации при индуцированной рвоте. Необходимо немедленно начать мониторирование функции сердечно-сосудистой системы, включая непрерывную регистрацию ЭКГ с целью выявления возможных аритмий. Учитывая, что зипрасидон в значительной степени связывается с белками плазмы, гемодиализ в случае передозировки малоэффективен.
Лекарственное взаимодействие
править
править
При совместном применении зипрасидона и лекарственных средств, вызывающих удлинение интервала QT (включая антиаримические препараты IA и III класса), повышается риск развития удлинения интервала QT и пароксизмальной желудочковой тахикардии (эта комбинация противопоказана).
При совместном применении зипрасидона с лекарственными средствами, оказывающими угнетающее действие на ЦНС, возможно взаимное усиление этого действия (такая комбинация требует осторожности).
Зипрасидон не оказывает ингибирующего влияния на изоферменты системы цитохрома P450 CYP1A2, CYP2C9 или CYP2C19. Концентрации зипрасидона, вызывающие ингибирование CYP2D6 и CYP3A4 in vitro, no крайней мере в 1000 раз превышали концентрацию препарата, которая могла бы ожидаться in vivo. Это указывает на отсутствие вероятности клинически значимого взаимодействия между зипрасидоном и лекарственными средствами, метаболизирующимися этими изоферментами.
В соответствии с результатами исследований in vitro и данными клинических испытаний на здоровых добровольцах было показано, что зипрасидон не оказывал опосредованного через изофермент CYP2D6 влияния на метаболизм декстрометорфана и его основного метаболита декстрофана.
Зипрасидон при совместном применении с пероральными гормональными контрацептивами не вызывал значимых изменений фармакокинетики эстрогена или этинилэстрадиола (являющегося субстратом CYP3A4) или прогестероносодержащих компонентов.
Зипрасидон не влияет на фармакокинетику лития при совместном применении.
Зипрасидон в значительной степени связывается с белками плазмы крови. В исследованиях in vitro варфарин и пропранолол (лекарственные средства с высокой степенью связывания с белками) не оказывали влияния на связывание зипрасидона белками плазмы, и зипрасидон не влиял на связывание этих препаратов с белками плазмы. Таким образом, возможность взаимодействия лекарственных средств с зипрасидоном вследствие вытеснения из связи с белками плазмы представляется маловероятной.
Зипрасидон метаболизируется альдегидоксидазой и, в меньшей степени, изоферментом CYP3А4. Клинически значимые ингибиторы или индукторы альдегидоксидазы неизвестны.
Совместное применение с кетоконазолом (400 мг/сут) как с потенциальным ингибитором CYP3A4 приводило к увеличению приблизительно на 35 % AUC и Cmax зипрасидона, что вряд ли имеет клиническое значение.
Совместное применение с карбамазепином (200 мг 2 раза/сут), как индуктора CYP3A4, приводило, в свою очередь, к уменьшению AUC и Cmax зипрасидона на 36 %, что вряд ли имеет клиническое значение.
При сочетанном применении циметидин, неспецифический ингибитор изоферментов, не оказывал значительного влияния на фармакокинетику зипрасидона.
Одновременное применение антацидов, содержащих алюминий и магний, не влияло на фармакокинетику зипрасидона.
В ходе клинических исследований не установлено клинически значимого влияния одновременного применения пропранолола и лоразепама на фармакокинетические показатели и концентрацию зипрасидона в сыворотке крови.
Условия и сроки хранения
править
править
Препарат следует хранить в недоступном для детей месте при температуре не выше 30 °C. Срок годности — 4 года.
Примечания
править
править
- ↑ Психиатрия. Национальное руководство / Под ред. Дмитриевой Т.Б., Краснова В.Н., Незнанова Н.Г., Семке В.Я., Тиганова А.С. — Москва: ГЭОТАР-Медиа, 2009. — 1000 с.
- ↑ Сыропятов О., Дзеружинская Н., Аладышева Е. Основы психофармакотерапии: пособие для врачей / Под редакцией чл.-корр. Крымской АН, доктора медицинских наук, профессора О. Г. Сыропятова. — Киев: Украинская военно-медицинская академия, Украинский НИИ социальной и судебной психиатрии и наркологии, 2007. — 310 с.
- ↑ Машковский М. Д. Лекарственные средства. — 16-е изд., перераб., испр. и доп. — Москва: Новая волна, 2012. — 1216 с. — 5000 экз. — ISBN 978-5-7864-0218-7.
- ↑ 1 2 3 Бажин А.А. Справочник по психофармакологии. — СПб.: СпецЛит, 2009. — 64 с. — 1000 экз. — ISBN 978-5-299-00399-4.
- ↑ CF Baldassano, C Ballas, SM Datto, D Kim, L Littman, J O’Reardon, MA Rynn. Ziprasidone-associated mania: a case series and review of the mechanism (англ.) // Bipolar Disord (англ.) (рус. : journal. — 2003. — Vol. 5, no. 1. — P. 72—75. — doi:10.1034/j.1399-5618.2003.02258.x. — PMID 12656943.
- ↑ Keating A.M., Aoun S.L., Dean C.E. Ziprasidone-associated mania: a review and report of 2 additional cases (англ.) // Clin Neuropharmacol (англ.) (рус. : journal. — 2005. — March/April (vol. 28, no. 2). — P. 83—86. — doi:10.1097/01.wnf.0000159952.64640.28. — PMID 15795551.
- ↑ Davis R., Risch S.C. Ziprasidone induction of hypomania in depression? (англ.) // American Journal of Psychiatry : journal. — 2002. — April (vol. 159, no. 4). — P. 673—674. — doi:10.1176/appi.ajp.159.4.673. — PMID 11925314.
- ↑ Зипрасидон: опасность развития DRESS-синдрома, РЛС (24 декабря 2014). Архивировано 25 ноября 2018 года. Дата обращения: 24 ноября 2018.
- ↑ 1 2 3 4 Lehman AF, Lieberman JA, Dixon LB, McGlashan TH, Miller AL, Perkins DO, Kreyenbuhl J. Practice Guideline for the Treatment of Patients With Schizophrenia. — 2nd ed. — American Psychiatric Association, 2004. Перевод фрагмента: Применение нейролептиков при шизофрении // Стандарты мировой медицины. — 2005. — № 2/3. — С. 83—112. Архивировано 25 сентября 2013 года.
Торговое название:
Коверам
Coveram
Состав:
Каждая таблетка содержит:
Периндоприла аргинин 5 мг
Амлодипин 10 мг
Свойства:
Комбинированное антигипертензивное и антиангинальное средство, содержит периндоприла аргинин (ингибитор АПФ) и амлодипин (блокатор кальциевых каналов).
Амлодипин — блокатор медленных кальциевых каналов, производное дигидропиридина. Амлодипин ингибирует трансмембранный переход ионов кальция в кардиомиоциты и гладкомышечные клетки сосудистой стенки.
Периндоприл — ингибитор фермента, превращающего ангиотензин I в ангиотензин II (ингибитор АПФ). АПФ, или кининаза II, является экзопептидазой, которая осуществляет как превращение ангиотензина I в сосудосуживающее вещество ангиотензин II, так и распад брадикинина, обладающего сосудорасширяющим действием, до неактивного гептапептида.
Показания:
Артериальная гипертензия и/или ИБС (стабильная стенокардия напряжения) у пациентов, которым требуется терапия периндоприлом и амлодипином.
Способ применения и дозы:
Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
В среднем принимают:
Внутрь, 1 раз/сут.
Противопоказания:
Амлодипин:
-Тяжелая артериальная гипотензия (систолическое АД менее 90 мм рт.ст.);
-шок (включая кардиогенный);
-обструкция выходного тракта левого желудочка);
-гемодинамически нестабильная сердечная недостаточность после острого инфаркта миокарда;
-возраст до 18 лет (эффективность и безопасность не установлены);
-повышенная чувствительность к амлодипину и другим производным дигидропиридина.
Периндоприла аргинин:
-Ангионевротический отек (отек Квинке) в анамнезе (в т.ч. на фоне приема других ингибиторов АПФ);
-наследственный/идиопатический ангионевротический отек;
-одновременное применение с алискирен-содержащими препаратами у пациентов с сахарным диабетом или нарушениями функции почек (СКФ<60 мл/мин/1.73 м2);
-беременность;
-возраст до 18 лет (эффективность и безопасность не установлены);
-повышенная чувствительность к периндоприлу или другим ингибиторам АПФ.
Меры предосторожности:
С осторожностью применяют при:
Стеноз почечной артерии (в т.ч. двусторонний), единственная функционирующая почка, печеночная недостаточность, почечная недостаточность, системные заболевания соединительной ткани (в т.ч. системная красная волчанка, склеродермия), терапия иммунодепрессантами, аллопуринолом, прокаинамидом (риск развития нейтропении, агранулоцитоза), сниженный ОЦК (прием диуретиков, бессолевая диета, рвота, диарея), отягощенный аллергологический анамнез или ангионевротический отек в анамнезе, атеросклероз, цереброваскулярные заболевания, реноваскулярная гипертензия, сахарный диабет, первичный гиперальдостеронизм, хроническая сердечная недостаточность, совместное применение дантролена, эстрамустина, калийсберегающих диуретиков, препаратов калия, калийсодержащих заменителей пищевой соли и препаратов лития, кларитромицина, такролимуса, циклоспорина, ингибиторов или индукторов изофермента CYP3A4, гиперкалиемия, хирургическое вмешательство/общая анестезия, десенсибилизирующая терапия, аферез ЛПНП, аортальный стеноз/митральный стеноз/гипертрофическая обструктивная кардиомиопатия, применение у пациентов негроидной расы, ХСН неишемической этиологии III-IV функционального класса по классификации NYHA, пожилой возраст.
Побочные эффекты:
Со стороны нервной системы: часто — сонливость (особенно в начале лечения), головокружение (особенно в начале лечения), головная боль, парестезия.
Со стороны органов чувств: часто — нарушения зрения (включая диплопию), шум в ушах.
Со стороны сердечно-сосудистой системы: часто — ощущение сердцебиения, приливы крови к коже лица, выраженное снижение АД.Со стороны дыхательной системы: часто — одышка, кашель.
Способ хранения:
Хранить при температуре не выше 30 градусов.
Упаковка:
Картонная коробка вмещает 15 таблеток и бумажную инструкцию.
Тамерит® (лиофилизат для приготовления раствора для внутримышечного введения, 100 мг), инструкция по медицинскому применению РУ № ЛП-006299
Дата последнего изменения: 26.06.2020
Особые отметки:
Содержание
- Действующее вещество
- ATX
- Фармакологическая группа
- Лекарственная форма
- Состав
- Описание лекарственной формы
- Фармакокинетика
- Фармакодинамика
- Показания
- Противопоказания
- Применение при беременности и кормлении грудью
- Способ применения и дозы
- Побочные действия
- Взаимодействие
- Передозировка
- Особые указания
- Форма выпуска
- Условия отпуска из аптек
- Условия хранения
- Срок годности
- Аналоги (синонимы) препарата Тамерит®
Действующее вещество
ATX
Фармакологическая группа
Лекарственная форма
Лиофилизат
для приготовления раствора для внутримышечного введения.
Состав
Состав
(на 1 ампулу):
Действующее вещество
Аминодигидрофталазиндион
натрия в пересчете на сухое вещество — 100,0 мг.
Описание лекарственной формы
Лиофилизированный
порошок или уплотненная масса белого или желтовато-белого цвета.
Фармакокинетика
Выводится
из организма в основном через почки. После внутримышечной инъекции период полувыведения
составляет 30–40 мин. Основные фармакологические эффекты наблюдаются в течение
72 ч.
Фармакодинамика
Механизм
действия препарата связан с его способностью регулировать функциональнометаболическую
активность клеток врожденного и адаптивного иммунитета (моноцитов, макрофагов,
нейтрофилов, натуральных киллеров). Тамерит® нормализует
фагоцитарную активность моноцитов/макрофагов, бактерицидную активность
нейтрофилов и цитотоксическую активность натуральных киллеров. При этом,
восстанавливая пониженную активность клеток врожденного и адаптивного
иммунитета, препарат повышает резистентность организма к инфекционным
заболеваниям бактериальной, вирусной и грибковой этиологии, способствует более
быстрой элиминации возбудителя из организма, сокращает частоту, выраженность и
длительность инфекций.
Кроме
того, Тамерит® нормализует антителообразование, повышает
функциональную активность (аффинитет) антител, опосредованно регулирует
выработку эндогенных интерферонов (ИФН‑α, ИФН‑γ)
клетками-продуцентами.
При
воспалительных заболеваниях препарат обратимо на 6–8 ч ингибирует
избыточный синтез гиперактивированными макрофагами фактора некроза
опухолей–α, интерлейкина–1, интерлейкина–6 и других провоспалительных
цитокинов, уровень которых определяет степень воспалительных реакций, их
цикличность, а также выраженность интоксикации организма. Тамерит®
снижает выработку гиперактивированными макрофагами активных форм кислорода, тем
самым снижая уровень оксидантного стресса и защищая ткани и органы от
разрушительного воздействия радикалов. Нормализация избыточно повышенной
функциональной активности фагоцитарных клеток приводит к восстановлению их
антигенпредставляющей и регулирующей функции, снижению уровня аутоагрессии.
Препарат
хорошо переносится, не оказывает аллергизирующего, мутагенного,
эмбриотоксического, тератогенного и канцерогенного действия.
Показания
В
качестве иммуномодулирующего и противовоспалительного средства в комплексной
терапии иммунодефицитных состояний у взрослых и подростков с 12 лет:
—
язвенная болезнь
желудка и 12-перстной кишки;
—
вирусные
гепатиты;
—
хронические
рецидивирующие заболевания, вызванные вирусом герпеса;
—
заболевания,
вызванные вирусом папилломы человека;
—
инфекционно-воспалительные
урогенитальные заболевания (уретрит хламидийной и трихомонадной этиологии,
хламидийный простатит, острый и хронический сальпингоофорит, эндометрит);
—
гнойно-воспалительные
заболевания органов малого таза;
—
послеоперационная
реабилитация больных с миомой матки;
—
осложнения
послеоперационного периода у женщин репродуктивного возраста;
—
послеоперационные
гнойно-септические осложнения и их профилактика (в том числе, у онкологических
больных);
—
хронический
рецидивирующий фурункулез, рожа;
—
стенические
состояния, невротические и соматоформные расстройства, снижение физической
работоспособности (в том числе, у спортсменов); психические, поведенческие и
постабстинентные расстройства при алкогольной и наркотической зависимости;
—
воспалительные
заболевания слизистой оболочки полости рта и горла, заболевания пародонта.
У
взрослых и подростков с 12 лет в монотерапии:
—
острых и
хронических инфекционно-воспалительных заболеваний желудочно-кишечного тракта,
сопровождающихся интоксикацией и/или диареей;
—
хронических
урогенитальных инфекций, в том числе при проведении иммунореабилитационных
мероприятий в межрецидивный период с целью поддержания клинической ремиссии.
В
качестве иммуномодулирующего и противовоспалительного средства в комплексной
терапии иммунодефицитных состояний у детей старше 6 лет:
—
гнойные
хирургические заболевания (ожоговые поражения, рецидивирующий фурункулез,
хронический остеомиелит, гангренозный аппендицит с оментитом, перитонит,
гнойный плеврит);
—
частые
рецидивирующие заболевания дыхательных путей и ЛОР-органов бактериальной и
вирусной этиологии (частые ОРВИ, бронхит, пневмония, хронический тонзиллит,
хронический отит, хронический аденоидит).
Противопоказания
Индивидуальная
непереносимость; беременность и период грудного вскармливания; детский возраст
до 6 лет (отсутствует клинический опыт применения).
С осторожностью
Сведения
отсутствуют.
Применение при беременности и кормлении грудью
Противопоказан
в период беременности и грудного вскармливания.
Способ применения и дозы
Реклама: ООО «РЛС-Библиомед», ИНН 7714758963, erid=4CQwVszH9pUmKjt23pm
Внутримышечно.
Перед введением препарат разводят в 2–3 мл воды для инъекций или 0,9% растворе
натрия хлорида. Способы применения, дозы и продолжительность применения
выбираются врачом в зависимости от диагноза, тяжести заболевания, возраста
больного.
—
При язвенной
болезни желудка и 12-перстной кишки в остром периоде: 2 дня по 200 мг (2
ампулы) 1 раз в день, затем по 100 мг (1 ампула) с интервалом 72 ч.
Курс — 15–25 инъекций. В хроническом периоде: 5 дней по 100 мг 1 раз в
день, затем по 100 мг через 72 ч. Курс — 20 инъекций.
—
При вирусных
гепатитах начальная доза составляет 200 мг однократно, затем по
100 мг 2 раза в день до купирования симптомов интоксикации и воспаления.
Последующее продолжение курса по 100 мг с интервалом 72 ч. Курс —
20–25 инъекций.
—
При хронических
рецидивирующих заболеваниях, вызванных вирусом герпеса: по 100 мг ежедневно
5 инъекций, затем по 100 мг через день 15 инъекций.
—
При
заболеваниях, вызванных вирусом папилломы: 5 дней по 100 мг 1 раз в день, затем
по 100 мг через день 15 инъекций. Курс — 20 инъекций.
—
При
урогенитальных заболеваниях — уретрите хламидийной и трихомонадной этиологии,
хламидийном простатите: 1 день по 100 мг дважды, затем по 100 мг
через день. Курс — 10–15 инъекций (в зависимости от тяжести патологического
процесса).
—
При
сальпингоофорите, эндометрите в острый период 2 дня по 200 мг 1 раз в
день, затем по 100 мг с интервалом 72 ч, длительность применения
зависит от тяжести заболевания. Всего на курс 20 инъекций. В хроническом
периоде — 5 дней по 100 мг 1 раз в день, затем по 100 мг через каждые
72 ч. Курс — 20 инъекций.
—
При острых и
хронических гнойных заболеваниях органов малого таза: в остром периоде — 1 день
200 мг однократно, 3 дня по 100 мг ежедневно, затем по 100 мг
через день 5 инъекций, курс — 10 инъекций; в хроническом периоде — 5 дней по
100 мг 1 раз в день, затем 100 мг через каждые 72 ч, курс — 20
инъекций.
—
Для
послеоперационной реабилитации больных с миомой матки и при осложнениях
послеоперационного периода у женщин репродуктивного возраста: 5 дней по
100 мг 1 раз в день, затем по 100 мг через день. Курс — 15 инъекций.
—
Для профилактики
и лечения послеоперационных инфекционных осложнений в до- и послеоперационном
периоде (в том числе, у онкологических больных) назначают по 100 мг 1 раз
в день 5 инъекций до операции, 5 после операции по 100 мг через день и 5
инъекций по 100 мг с интервалом 72 ч. При тяжелом течении заболевания
начальная доза 200 мг однократно или 2 раза в день по 100 мг. Курс —
20 инъекций.
—
При хроническом
рецидивирующем фурункулезе, роже — 5 дней по 100 мг 1 раз в день, затем по
100 мг через день. Курс — 20 инъекций.
—
При астенических
состояниях, невротических и соматоформных расстройствах, при психических,
поведенческих и постабстинентных расстройствах, у пациентов с алкогольной и
наркотической зависимостью: 5 дней по 100 мг ежедневно, затем по
100 мг через 72 ч. Курс 15‑20 инъекций. Для повышения
физической работоспособности: по 100 мг через день — 5 инъекций, затем по
100 мг через 72 ч, курс — до 20 инъекций.
—
При
воспалительных заболеваниях слизистой оболочки полости рта и горла,
заболеваниях пародонта: начальная доза 100 мг ежедневно 5 инъекций, затем
по 100 мг с интервалом 72 ч. Курс — 15 инъекций.
У
взрослых и подростков с 12 лет в монотерапии:
—
острых и
хронических инфекционно-воспалительных заболеваний желудочно-кишечного тракта,
сопровождающихся интоксикацией и/или диареей: 200 мг однократно, затем по
100 мг 2 раза в день до купирования симптомов интоксикации. Возможно
последующее продолжение курса по 100 мг с интервалом 72 ч. Курс —
20–25 инъекций.
—
хронических
урогенитальных инфекций, в том числе при проведении иммунореабилитационных
мероприятий в межрецидивный период с целью поддержания клинической ремиссии: по
100 мг через день курсом в 10 инъекций.
У
детей старше 6 лет:
—
При гнойных
хирургических заболеваниях (ожоговых поражениях, рецидивирующем фурункулезе, хроническом
остеомиелите, гангренозном аппендиците с оментитом, перитоните, гнойном
плеврите): детям от 6 до 11 лет по одной инъекции 50 мг ежедневно — 5
дней, затем по одной инъекции 50 мг через день в течение 10–15 дней.
Курс 10–15 инъекций; детям в возрасте 12–18 лет — лечение проводится по той же
схеме в виде внутримышечных инъекций по 100 мг. При перевязках желательно
наружное применение препарата Тамерит в виде повязок со стерильными салфетками,
смоченными 1%-м раствором препарата Тамерит в воде для инъекций (в повязки с
болтушкой или водорастворимые мазевые повязки).
—
При частых
рецидивирующих заболеваниях дыхательных путей и ЛОР-органов бактериальной и
вирусной этиологии (частых ОРВИ, бронхите, пневмонии, хроническом тонзиллите,
хроническом отите, хроническом аденоидите): детям от 6 до 11 лет по одной
инъекции 50 мг ежедневно в течение 5 дней, затем по 50 мг один раз в
день через день в течение 10–15 дней. Курс 10–15 инъекций. Детям в возрасте
12–18 лет — лечение по той же схеме в виде внутримышечных инъекций по
100 мг.
Побочные действия
В
редких случаях возможны аллергические реакции.
Если
любые из указанных в инструкции побочных эффектов усугубляются или были
замечены любые другие побочные эффекты, не указанные в инструкции, следует
сообщить об этом врачу.
Взаимодействие
При
одновременном применении возможно снижение курсовых доз антибиотиков. Случаи
несовместимости с другими лекарственными препаратами не отмечены.
Передозировка
Случаи
передозировки не описаны.
Особые указания
Особых
указаний при применении препарата Тамерит не описано.
Влияние на способность управлять
транспортными средствами, механизмами
Влияние
препарата на способность управлять транспортными средствами и механизмами не
изучалось.
Форма выпуска
Лиофилизат
для приготовления раствора для внутримышечного введения 100 мг.
100 мг
препарата в ампулы нейтрального светозащитного стекла марки СНС-1 или стекла с
классом сопротивления гидролизу HGA1 (первый гидролитический) вместимостью 5
мл.
5
ампул помещают в контурную ячейковую упаковку (КЯУ) из пленки
поливинилхлоридной (ПВХ) либо из пленки полиэтилентерефталатной (ПЭТФ).
1
или 2 КЯУ вместе с инструкцией по применению помещают в пачку из картона для
потребительской тары.
5
или 10 ампул вместе с инструкцией по применению помещают в пачку из картона для
потребительской тары с гофрированным вкладышем.
1
КЯУ с препаратом в комплекте с растворителем «Вода для инъекций, растворитель
для приготовления лекарственных форм для инъекций» (1 КЯУ из пленки ПВХ или
ПЭТФ с 5 ампулами воды для инъекций по 3 мл из нейтрального стекла марки
НС-1, НС-3 или стекла с классом сопротивления гидролизу HGA1) вместе с
инструкцией по применению укладывают в пачку из картона для потребительской
тары.
Упаковка
для стационаров. 4, 5 или 10 КЯУ вместе с инструкциями по применению в
количестве, равном количеству контурных ячейковых упаковок, помещают в пачку из
картона для потребительской тары.
2
КЯУ с ампулами препарата и 2 КЯУ с ампулами растворителя или 5 КЯУ с ампулами
препарата и 5 КЯУ с ампулами растворителя вместе с равным количеством
инструкций по применению помещают в пачку из картона гофрированного.
50
или 100 КЯУ вместе с инструкциями по применению в количестве, равном количеству
контурных ячейковых упаковок, помещают в коробку из картона гофрированного.
25
КЯУ с ампулами препарата и 25 КЯУ с ампулами растворителя или 50 КЯУ с ампулами
препарата и 50 КЯУ с ампулами растворителя вместе с равным количеством
инструкций по применению помещают в коробку из картона гофрированного.
Условия отпуска из аптек
Условия хранения
Хранить
при температуре не выше 25 °C.
Хранить
в недоступном для детей месте.
Срок годности
2
года. Не использовать по истечении срока годности, указанного на упаковке.
Каждая таблетка содержит:
Карбамазепин BP 200 мг.
Эпилепсия: большие, фокальные, смешанные (включающие большие и фокальные) эпилептические припадки;
— болевой синдром преимущественно нейрогенного генеза: эссенциальная невралгия тройничного нерва, невралгия тройничного нерва при рассеянном склерозе, эссенциальная глоссофарингеальная невралгия;
— диабетическая невропатия;
— профилактика приступов при синдроме алкогольной абстиненции;
— аффективные и шизоаффективные психозы (в качестве средства профилактики).
Внутрь, вне зависимости от приема пищи, вместе с небольшим количеством жидкости.
Эпилепсия. В тех случаях, когда это возможно, препарат Залепс следует назначать в виде монотерапии. Лечение начинают с применения небольшой суточной дозы, которую в последующем медленно повышают до достижения оптимального эффекта.
Присоединение препарата Залепс к уже проводящейся противоэпилептической терапии следует проводить постепенно, при этом дозы применяемых лекарственные средства не меняют или, при необходимости корректируют.
Для взрослых начальная доза составляет 100-200 мг 1-2 раза в день. Затем дозу медленно повышают до достижения оптимального лечебного эффекта (обычно 400 мг 2-3 раза в день, максимально – 1,6-2 г в сутки).
Детям от 3 лет — в начальной дозе 20-60 мг в сутки, постепенно повышая на 20-60 мг через день.
У детей старше 3 лет — в начальной дозе 100 мг в сутки, дозу повышают постепенно, каждую неделю на 100мг. Поддерживающие дозы: 10-20 мг/кг в сутки (в несколько приемов): для 4-5 лет — 200-400 мг (в 1-2 приема), 6-10 лет — 400-600 мг (в 2-3 приема), для 11-15 лет — 600-1000 мг (в 2-3 приема).
При невралгии тройничного нерва в первый день назначают 200-400 мг в сутки, постепенно повышают не более чем на 200 мг в сутки вплоть до прекращения болей (в среднем 400-800 мг в сутки), а затем уменьшают до минимальной эффективной дозы.
При болевом синдроме нейрогенного генеза начальная доза — 100 мг 2 раза в сутки в первый день, затем дозу увеличивают не более чем на 200 мг в сутки, при необходимости повышая ее на 100 мг каждые 12 ч до ослабления болей. Поддерживающая доза — 200-1200 мг в сутки в несколько приемов.
При лечении больных пожилого возраста и больных с повышенной чувствительностью начальная доза —100 мг 2 раза в день.
Синдром алкогольной абстиненции: средняя доза — 200 мг 3 раза в день; в тяжелых случаях в течение первых нескольких дней дозу можно повысить до 400 мг 3 раза в день. В начале лечения при тяжелых явлениях абстиненции рекомендуется назначать в сочетании с седативно-снотворными лекарственными средствами (клометиазол, хлордиазепоксид).
Несахарный диабет: средняя доза для взрослых — 200 мг 2-3 раза в день. У детей доза должна быть уменьшена в соответствии с возрастом и массой тела ребенка.
Диабетическая невропатия, сопровождающаяся болями: средняя доза — 200 мг 2-4 раза в день.
При профилактике рецидивов аффективных и шизоаффективных психозов — 600 мг в сутки в 3-4 приема.
При острых маниакальных состояниях и аффективных (биполярных) расстройствах суточные дозы — 400-1600 мг. Средняя суточная доза — 400-600 мг (в 2-3 приема). При остром маниакальном состоянии дозу повышают быстро, при поддерживающей терапии аффективных расстройствах — постепенно (для улучшения
переносимости).
Имипенем и Циластатин джодас
Имипенем и Циластатин джодас (Imipenem & Cilastatin jodas) инструкция по применению
📜 Инструкция по применению Имипенем и Циластатин джодас
💊 Состав препарата Имипенем и Циластатин джодас
✅ Применение препарата Имипенем и Циластатин джодас
📅 Условия хранения Имипенем и Циластатин джодас
⏳ Срок годности Имипенем и Циластатин джодас
Описание лекарственного препарата
Имипенем и Циластатин джодас
(Imipenem & Cilastatin jodas)
Основано на официально утвержденной инструкции по применению препарата и подготовлено для электронного издания справочника Видаль 2011 года, дата обновления: 2019.11.25
Владелец регистрационного удостоверения:
Код ATX:
J01DH51
(Имипенем и циластатин)
Лекарственная форма
| Имипенем и Циластатин джодас |
Порошок д/пригот. р-ра д/в/в введения 500 мг+500 мг: фл. 1, 5 или 10 шт. рег. №: ЛСР-010475/08 |
Форма выпуска, упаковка и состав
препарата Имипенем и Циластатин джодас
флаконы (1) — пачки картонные.
флаконы (5) — пачки картонные.
флаконы (10) — пачки картонные.
Фармакологическое действие
Бета-лактамный антибиотик широкого спектра действия. Подавляет синтез клеточной стенки бактерий и оказывает бактерицидное действие в отношении широкого спектра грамположительных и грамотрицательных микроорганизмов, аэробных и анаэробных.
Имипенем — производное тиенамицина, относится к группе карбапенемов.
Циластатин натрия ингибирует дегидропептидазу — фермент, метаболизирующий имипенем в почках, что значительно увеличивает концентрацию неизмененного имипенема в мочевыводящих путях. Циластатин не имеет собственной антибактериальной активности, не угнетает β-лактамазу бактерий.
Препарат активен в отношении Pseudomonas aeruginosa, Staphylococcus aureus, Streptococcus faecalis и Bacteroides fragilis. Устойчив к разрушению бактериальной β-лактамазой, что делает его эффективным в отношении многих микроорганизмов, таких как Pseudomonas aeruginosa, Serratia spp. и Enterobacter spp., которые устойчивы к большинству бета-лактамных антибиотиков. Антибактериальный спектр включает практически все клинически значимые патогенные микроорганизмы.
Активен в отношении грамотрицательных аэробных бактерий: Achromobacter spp., Acinetobacter spp. (ранее Mima — Herellea), Aeromonas hydrophila, Alcaligenes spp., Bordetella bronchicanis, Bordetella bronchiseptica, Bordetella pertussis, Brucella melitensis, Campylobacter spp., Capnocytophaga spp., Citrobacter spp. (в т.ч. Citrobacter diversus, Citrobacter freundii), Eikenella corrodens, Enterobacter spp. (в т.ч. Enterobacter aerogenes, Enterobacter agglomerans, Enterobacter cloacae), Escherichia coli, Gardnerella vaginalis, Haemophilus ducreyi, Haemophilus influenzae (включая штаммы, образующие бета-лактамазу), Haemophilus parainfluenzae, Hafnia alvei, Klebsiella spp (в т.ч. Klebsiella oxytoca, Klebsiella ozaenae, Klebsiella pneumoniae), Moraxella spp., Morganella morganii (ранее Proteus morganii), Neisseria gonorrhoeae (включая штаммы, образующие пенициллиназу), Neisseria meningitidis, Yersinia spp. (ранее Pasteurella), в т.ч. Yersinia multocida, Yersinia enterocolitica, Yersinia pseudotuberculosis; Plesiomonas shigelloides, Proteus spp. (в т.ч. Proteus mirabilis, Proteus vulgaris), Providencia spp. (в т.ч. Providencia alcalifaciens, Providencia rettgeri (ранее Proteus rettgeri), Providencia stuartii), Pseudomonas spp. (в т.ч. Pseudomonas aeruginosa, Pseudomonas fluorescens, Pseudomonas pseudomallei, Pseudomonas putida, Pseudomonas stutzeri), Salmonella spp. (в т.ч. Salmonella typhi), Serratia spp. (в т.ч. Serratia marcescens, Serratia proteamaculans), Shigella spp; гром положительных аэробных бактерий: Bacillus spp., Enterococcus faecalis, Erysipelothrix rhusiopathiae, Listeria monocytogenes, Nocardia spp., Pediococcus spp., Staphylococcus aureus (включая штаммы, образующие пенициллиназу), Staphylococcus epidermidis (включая штаммы, образующие пенициллиназу), Staphylococcus saprophyticus, Streptococcus agalactiae, Streptococcus pneumoniae, Streptococcus pyogenes, Streptococcus группа С, Streptococcus группа G, зеленящие стрептококки включая альфа- и гамма-гемолитические штаммы); грамотрицательных анаэробных бактерий: Bacteroides spp. (в т.ч. Bacteroides distasonis, Bacteroides fragilis, Prevotella melaninogenica (ранее Bacteroides melaninogenicus), Bacteroides ovatus, Bacteroides thetaiotaomicron, Bacteroides uniformis, Bacteroides vulgatus), Bilophila wadsworthia, Fusobacterium spp в т.ч. (Fusobacterium necrophorum, Fusobacterium nucleatum), Porphyromonas asaccharolytica (ранее Bacteroides asaccharolyticus), Prevotella bivia (ранее Bacteroides bivius), Prevotella disiens (ранее Bacteroides disiens), Prevotella intermedia (ранее Bacteroides intermedius), Veillonella spp.; грамположительных анаэробных бактерий: Actinomyces spp., Bifidobacterium spp., Clostridium spp. (в т.ч. Clostridium perfringens), Eubacterium spp., Lactobacillus spp., Microaerophilic streptococcus, Mobiluncus spp., Peptococcus spp., Peptostreptococcus spp., Propionibacterium spp. (включая Propionibacterium acne); др. микроорганизмов: Mycobacterium fortuitum, Mycobacterium smegmatis.
Некоторые Staphylococcus spp. (устойчивые к метициллину), Streptococcus spp. (группа D), Stenotrophomonas maltophilia, Enterococcus faecium и некоторые штаммы Pseudomonas cepacia нечувствительны к имипенему. Эффективен против многих инфекций, вызванных бактериями, устойчивыми к цефалоспоринам, аминогликозидам, пенициллинам. In vitro действует синергидно с аминогликозидами в отношении некоторых штаммов Pseudomonas aeruginosa.
Фармакокинетика
Cmax имипенема при в/в введении в дозе 250, 500 или 1000 мг в течение 20 мин — 14-24, 21-58 и 41-83 мкг/мл соответственно. Cmax циластатина при в/в введении в дозе 250, 500 или 1000 мг в течение 20 мин — 15-25, 31-49 и 56-80 мкг/мл. Связывание с белками плазмы имипенема — 20%, циластатина — 40%. Быстро и хорошо распределяется в большинстве тканей и жидкостей организма. Наивысшие концентрации достигаются в плевральном выпоте, перитонеальной и интерстициальной жидкостях и репродуктивных органах. В низких концентрациях обнаруживается в спинномозговой жидкости.Vd у взрослых — 0.23-0.31 л/кг, у детей 2-12 лет — 0.7 л/кг, у новорожденных — 0.4-0.5 л/кг.
Блокирование канальцевой секреции имипенема циластатином приводит к ингибированию его почечного метаболизма и накоплению в моче в неизмененном виде. Циластатин метаболизируется до N-ацетилового соединения. При в/в введении T1/2 имипенема и циластатина у взрослых — 1 ч, у детей 2-12 лет — 1-1.2 ч, у новорожденных Т1/2 имипенема — 1.7-2.4 ч, циластатина — 3.8-8.4 ч; при нарушении функции почек Т1/2 имипенема — 2.9-4 ч, циластатина — 13.3-17.1 ч. Выводится преимущественно почками (70-76% в течение 10 ч) путем клубочковой фильтрации (2/3) и активной канальцевой секреции (1/3); 1-2% выводится через ЖКТ и 20-25% — внепочечным путем (механизм неизвестен).
Быстро и эффективно (73-90%) выводится посредством гемодиализа (в результате 3-часового сеанса прерывистой гемофильтрации удаляется 75% полученной дозы).
Показания препарата
Имипенем и Циластатин джодас
Инфекционно-воспалительные заболевания, вызванные чувствительными микроорганизмами (полимикробные или смешанные аэробно-анаэробные инфекции):
- инфекции нижних отделов дыхательных путей;
- инфекции мочевыводящих путей;
- интраабдоминальные инфекции;
- инфекции кожи и мягких тканей;
- инфекции костей и суставов;
- перитонит;
- сепсис;
- эндокардит;
- воспалительные заболевания органов малого таза.
Профилактика послеоперационных осложнений.
Режим дозирования
В/в капельно. Приведенные ниже дозы рассчитаны на массу тела 70 кг и более и КК 70 мл/мин/1.73 кв.м и более. Для больных с КК менее 70 мл/мин/1.73 кв.м и/или меньшей массой тела следует пропорционально уменьшить дозу.
Средняя терапевтическая доза для взрослых (расчет по имипенему) при в/в введении — 1-2 г/сут, разделенная на 3-4 введения; максимальная суточная доза — 4 г или 50 мг/кг в зависимости от того, какая доза будет меньшей.
Больным с легкой степенью тяжести инфекции — по 250 мг 4 раза/сут, средней степенью — 500 мг 3 раза/сут или 1 г 2 раза/сут, тяжелой степенью — 500 мг 4 раза/сут, при инфекции, угрожающей жизни больного, — 1 г 3-4 раза/сут.
Доза имипенема меньше или равная 500 мг должна вводиться в/в в течение 20-30 мин. Доза свыше 500 мг должна вводиться в/в в течение 40-60 мин. Больным у которых во время инфузии появлялась тошнота, следует замедлить скорость введения препарата.
Для профилактики послеоперационных инфекций — 1 г во время вводной анестезии и 1 г — через 3 ч. В случае хирургического вмешательства с высокой степенью риска развития инфекции (операция на толстой и прямой кишке) дополнительно вводят по 500 мг через 8 и 16 ч после общей анестезии.
Максимальные суточные дозы для в/в введения у больных с почечной недостаточностью в зависимости от степени тяжести инфекции и значений КК (мл/мин/1.73 кв.м) и массой тела ≥70 кг:
- при легком течении инфекции и КК 41-70 мл/мин — по 250 мг через 8 ч, КК 21-40 мл/мин — по 250 мг через 12 ч, КК 6-20 мл/мин — по 250 мг через 12 ч;
- при инфекции средней тяжести и КК 41-70 мл/мин — по 250 мг через 6 ч, КК 21-40 мл/мин — по 250 мг через 8 ч, КК 6-20 мл/мин — по 250 через 12 ч;
- при тяжелом течении (умеренно чувствительные штаммы, в т.ч. Pseudomonas aeruginosa) и КК 41-70 мл/мин — по 500 мг через 6 ч, КК 21-40 мл/мин — по.500 мг через 8 ч, КК 6-20 мл/мин — по 500 мг через 12 ч;
- при тяжелом течений инфекции, угрожающей жизни, и КК 41-70 мл/мин — по 750 мг через 8 ч, КК 21-40 мл/мин — по 500 мг через 6 ч, КК 6-20 мл/мин — по 500 мг через 12 ч.
Больным с КК менее 5 мл/мин назначают только в случае, если не позднее чем через 48 ч после инфузии препарата проводится гемодиализ. Введение препарата таким пациентам рекомендовано только в тех. случаях, когда польза от его применения превышает потенциальный риск развития судорог. При лечении пациентов с КК менее 5 мл/мин, находящихся на гемодиализе, следует использовать дозы для пациентов с КК 6-20 мл/мин и массой тела менее 70 кг (см. ниже). Препарат вводится после сеанса гемодиализа и затем через 12-часовые интервалы с момента завершения процедуры, при этом за пациентами необходимо тщательное наблюдение (особенно при наличии у них заболеваний центральной нервной системы).
В настоящее время нет достаточных данных по режиму дозирования при предоперационной профилактике пациентов с КК менее 70 мл/мин/1.73 кв.м.
Ниже приводится режим дозирования для пациентов при нарушении функции почек и/или с массой тела менее 70 кг.
а) Максимальная суточная доза 1 г
б) Максимальная суточная доза 1.5 г
в) Максимальная суточная доза 2 г
г) Максимальная суточная доза 3 г
д) Максимальная суточная доза 4 г
В настоящее время отсутствуют достаточные данные для того, чтобы рекомендовать применение препарата пациентам, находящимся на перитонеальном диализе.
Детям с массой тела 40 кг и более назначают те же дозы, что и взрослым. Детям старше 3 месяцев и с массой тела менее 40 кг — 15 мг/кг 4 раза/сут; максимальная суточная доза — 2 г.
Приготовление раствора для в/в инфузий
Имипенем+циластатин для в/в инфузий нельзя смешивать или добавлять к другим антибиотикам.
Для приготовления инфузионного раствора используются следующие растворители: 0.9% раствор натрия хлорида, 5% водный раствор декстрозы, 10% водный раствор декстрозы, 5% раствор декстрозы и 0.9% натрия хлорида. В соотношении на 100 мл растворителя и 500 мг имипенема. Концентрация имипенема в полученном растворе составляет 5 мг/мл.
Флаконы вместимостью 20 мл и 30 мл
При применении препарата во флаконах вместимостью 20 мл или 30 мл, содержимое флакона предварительно растворяют в 10 мл подходящего растворителя.
Полученный раствор нельзя использовать для введения!
Раствор хорошо встряхивают, после чего переносят во флакон или контейнер с оставшейся частью растворителя (90 мл). Общий объем растворителя составляет 100 мл. Для полного переноса препарата: во флакон добавляют 20 мл ранее полученного раствора, хорошо встряхивают и вновь переносят во флакон или контейнер с уже полученным раствором. Только после этого раствор готов к применению.
Побочное действие
Со стороны нервной системы: миоклония, психические нарушения, галлюцинации, спутанность сознания, эпилептические припадки, парестезии. Со стороны мочевыделительной системы: олигурия, анурия, полиурия, острая почечная недостаточность (редко).
Со стороны пищеварительной системы: тошнота, рвота, диарея, псевдомембранозный энтероколит, гепатит (редко).
Со стороны органов кроветворения и системы гемостаза: эозинофилия, лейкопения, нейтропения, агранулоцитоз, тромбоцитопения, тромбоцитоз, моноцитоз, лимфоцитоз, базофилия, снижение гемоглобина, удлинение протромбинового времени.
Лабораторные показатели: повышение активности печеночных трансаминаз и щелочной фосфатазы, гипербилирубинемия, гиперкреатининемия, повышение концентрации азота мочевины; прямой положительный тест Кумбса.
Аллергические реакции: кожная сыпь, зуд, крапивница, мультиформная экссудативная эритема (в т.ч. синдром Стивенса-Джонсона), ангионевротический отек, токсический эпидермальный некролиз (редко), эксфолиативный дерматит (редко), лихорадка, анафилактические реакции.
Местные реакции: тромбофлебит.
Прочие: кандидоз, нарушение вкуса.
Противопоказания к применению
- беременность;
- период лактации;
- ранний детский возраст (до 3 мес);
- у детей с нарушением функции почек (концентрация сывороточного креатинина более 2 мг/дл);
- повышенная чувствительность к компонентам препарата, к карбапенемам и другим бета-лактамным антибиотикам.
С осторожностью
Заболевания ЦНС, ЖКТ (в т.ч. в анамнезе), пожилой возраст.
Применение при беременности и кормлении грудью
Препарат противопоказан к применению при беременности и в период лактации.
Применение при нарушениях функции почек
В/в капельно. Приведенные ниже дозы рассчитаны на массу тела 70 кг и более и КК 70 мл/мин/1.73 кв.м и более. Для больных с КК менее 70 мл/мин/1.73 кв.м и/или меньшей массой тела следует пропорционально уменьшить дозу.
Средняя терапевтическая доза для взрослых (расчет по имипенему) при в/в введении — 1-2 г/сут, разделенная на 3-4 введения; максимальная суточная доза — 4 г или 50 мг/кг в зависимости от того, какая доза будет меньшей.
Больным с легкой степенью тяжести инфекции — по 250 мг 4 раза/сут, средней степенью — 500 мг 3 раза/сут или 1 г 2 раза/сут, тяжелой степенью — 500 мг 4 раза/сут, при инфекции, угрожающей жизни больного, — 1 г 3-4 раза/сут.
Доза имипенема меньше или равная 500 мг должна вводиться в/в в течение 20-30 мин. Доза свыше 500 мг должна вводиться в/в в течение 40-60 мин. Больным у которых во время инфузии появлялась тошнота, следует замедлить скорость введения препарата.
Для профилактики послеоперационных инфекций — 1 г во время вводной анестезии и 1 г — через 3 ч. В случае хирургического вмешательства с высокой степенью риска развития инфекции (операция на толстой и прямой кишке) дополнительно вводят по 500 мг через 8 и 16 ч после общей анестезии.
Максимальные суточные дозы для в/в введения убольных с почечной недостаточностью в зависимости от степени тяжести инфекции и значений КК (мл/мин/1.73 кв.м) и массой тела ≥70 кг:
- при легком течении инфекции иКК 41-70 мл/мин — по 250 мг через 8 ч, КК 21-40 мл/мин — по 250 мг через 12 ч,КК 6-20 мл/мин — по 250 мг через 12 ч;
- при инфекции средней тяжести и КК 41-70 мл/мин — по 250 мг через 6 ч, КК 21-40 мл/мин — по 250 мг через 8 ч, КК 6-20 мл/мин — по 250 через 12 ч;
- при тяжелом течении (умеренно чувствительные штаммы, в т.ч. Pseudomonas aeruginosa) и КК 41-70 мл/мин — по 500 мг через 6 ч, КК 21-40 мл/мин — по.500 мг через 8 ч, КК 6-20 мл/мин — по 500 мг через 12 ч;
- при тяжелом течений инфекции, угрожающей жизни, и КК 41-70 мл/мин — по 750 мг через 8 ч, КК 21-40 мл/мин — по 500 мг через 6 ч, КК 6-20 мл/мин — по 500 мг через 12 ч.
Больным с КК менее 5 мл/мин назначают только в случае, если не позднее чем через 48 ч после инфузии препарата проводится гемодиализ. Введение препарата таким пациентам рекомендовано только в тех. случаях, когда польза от его применения превышает потенциальный риск развития судорог. При лечении пациентов с КК менее 5 мл/мин, находящихся на гемодиализе, следует использовать дозы для пациентов с КК 6-20 мл/мин и массой тела менее 70 кг (см. ниже). Препарат вводится после сеанса гемодиализа и затем через 12-часовые интервалы с момента завершения процедуры, при этом за пациентами необходимо тщательное наблюдение (особенно при наличии у них заболеваний центральной нервной системы).
В настоящее время нет достаточных данных по режиму дозирования при предоперационной профилактике пациентов с КК менее 70 мл/мин/1.73 кв.м.
Ниже приводится режим дозирования для пациентов при нарушении функции почек и/или с массой тела менее 70 кг.
а) Максимальная суточная доза 1 г
б) Максимальная суточная доза 1.5 г
в) Максимальная суточная доза 2 г
г) Максимальная суточная доза 3 г
д) Максимальная суточная доза 4 г
В настоящее время отсутствуют достаточные данные для того, чтобы рекомендовать применение препарата пациентам, находящимся на перитонеальном диализе.
Детям с массой тела 40 кг и более назначают те же дозы, что и взрослым. Детям старше 3 месяцев и с массой тела менее 40 кг — 15 мг/кг 4 раза/сут; максимальная суточная доза — 2 г.
Применение у детей
Детям с массой тела 40 кг и более назначают те же дозы, что и взрослым. Детям старше 3 месяцев и с массой тела менее 40 кг — 15 мг/кг 4 раза/сут; максимальная суточная доза — 2 г.
Противопоказан:
- ранний детский возраст (до 3 мес);
- у детей с нарушением функции почек (концентрация сывороточного креатинина более 2 мг/дл).
Применение у пожилых пациентов
Следует иметь в виду, что у пожилых пациентов вероятно наличие возрастных нарушений функции почек, что может потребовать снижения дозы.
Особые указания
Не рекомендуется для лечения менингита.
Окрашивает мочу в красноватый цвет.
Лекарственная форма для в/в введения не должна использоваться для в/м и наоборот.
Перед началом терапии должен быть собран тщательный анамнез на предмет предыдущих аллергических реакций на бета-лактамные антибиотики.
У лиц, имеющих в анамнезе заболевания желудочно-кишечного тракта (особенно колит), отмечается повышенный риск развития псевдомембранозного энтероколита.
Терапия противоэпилептическими лекарственными средствами у больных с травмами головного мозга или припадками в анамнезе должна продолжаться весь период лечения препаратом (во избежание побочных эффектов со стороны ЦНС).
Следует иметь в виду, что у пожилых пациентов вероятно наличие возрастных нарушений функции почек, что может потребовать снижения дозы.
Передозировка
Симптомы: возможно усиление побочных эффектов.
Лечение симптоматическое. Имипенем и циластатин подвергаются гемодиализу. Однако эффективность данной процедуры при передозировке препарата неизвестна.
Лекарственное взаимодействие
Фармацевтически несовместим с солью молочной кислоты, другими антибактериальными препаратами.
При одновременном применении с пенициллинами и цефалоспоринами возможна перекрестная аллергия; проявляет антагонизм по отношению к другим бета-лактамным антибиотикам (пенициллинам, цефалоспоринам и монобактамам).
Ганцикловир повышает риск развития генерализованных судорог.
Лекарственные средства, блокирующие канальцевую секрецию, незначительно увеличивают концентрацию в плазме и Т1/2 имипенема (если требуются высокие концентрации имипенема, применять эти лекарственные средства одновременно не рекомендуется).
Условия хранения препарата Имипенем и Циластатин джодас
3 года.
Не использовать по истечении срока годности. Условия хранения
Хранить в сухом, защищенном от света месте, при температуре не выше 25° С. Хранить в недоступном для детей месте. Условия отпуска из аптек По рецепту.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Аквапенем
(ДЖЕНЕФФИКС, Россия)
Бактопенем
(ФАРМАСИНТЕЗ, Россия)
Гримипенем®
(ПФК ПРЕБЕНД, Россия)
Имипенем и Циластати…
(SPENSER PHARMA UK, Великобритания)
Имипенем+Циластатин
(СИНТЕЗ, Россия)
Имипенем+Циластатин
(ХИМФАРМ, Казахстан)
Имипенем+Циластатин
(КОМПАНИЯ ДЕКО, Россия)
Имипенем+Циластатин
(ФАРМКОНЦЕПТ, Россия)
Имипенем+Циластатин
(КРАСФАРМА, Россия)
Имипенем+Циластатин
(ПРОМОМЕД РУС, Россия)
Все аналоги